抗リン脂質抗体症候群(APS)
Astrid Leitnerは、ウィーンで獣医学を学びました。 10年間の獣医診療と娘の誕生の後、彼女は-偶然にも-医療ジャーナリズムに切り替えました。彼女の医学的トピックへの関心と書くことへの愛情が彼女にとって完璧な組み合わせであることがすぐに明らかになりました。 Astrid Leitnerは、ウィーンとオーバーエスターライヒで娘、犬、猫と暮らしています。
houseofgoldhealthproductsエキスパートの詳細 すべてのhouseofgoldhealthproductsコンテンツは、医療ジャーナリストによってチェックされます。抗リン脂質抗体症候群(APS)は自己免疫疾患であり、重度から生命を脅かす血栓や血管閉塞、妊娠の合併症を引き起こす可能性があります。 APSの原因は今のところ不明です。 APSの症状とその治療法についてはこちらをお読みください。
この病気のICDコード:ICDコードは、医療診断のための国際的に認められたコードです。それらは、例えば、医師の手紙や仕事ができないことの証明書に記載されています。 D68

簡単な概要
- APSとは何ですか? APSは、免疫系が体自身の細胞に対して防御物質(抗体)を産生する自己免疫疾患です。血栓が発生し、深刻な合併症を引き起こす可能性があります。
- 原因:APSの原因は明確に理解されていません。
- 危険因子:その他の自己免疫疾患、妊娠、喫煙、感染症、エストロゲン含有薬、肥満、遺伝的素因
- 症状:血管閉塞(血栓症)、流産
- 診断:証明された血栓症または流産、血液検査(抗リン脂質抗体の検出)
- 治療:抗凝血薬
- 予防:原因となる予防は不可能
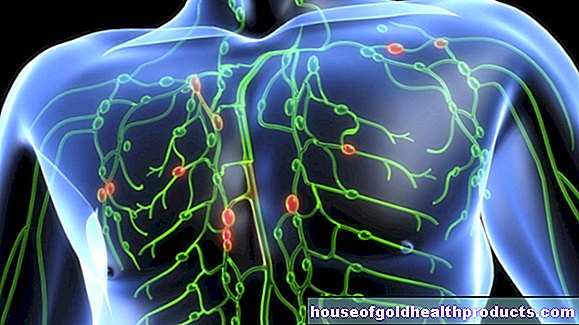
APS(抗リン脂質抗体症候群)とは何ですか?
抗リン脂質抗体症候群(APS)は、血液凝固が損なわれる病気です。影響を受けた血栓の血液は通常よりも速くなります。血栓が形成され、心臓発作、脳卒中、流産につながる可能性があります。医師はまた、ループス抗凝固因子症候群または抗リン脂質抗体症候群について話します。
APSの頻度
医師は、一般人口の約0.5パーセントが抗リン脂質抗体症候群を発症すると想定しています。 APSはどの年齢でも発生する可能性がありますが、通常は若年から中年に始まります。患者の85%は15〜50歳です。女性は一般的に男性よりも影響を受けます。
GSPの形態
APSは先天性疾患ではなく、生涯にわたって発症します。医師は、抗リン脂質抗体症候群が独立した疾患として発生するのか、別の基礎疾患と一緒に発生するのかに応じて、2つの形態の抗リン脂質抗体症候群を区別します。
プライマリAPS
APSは、影響を受けたすべての人の50%で独立した病気として発生します。
二次APS
影響を受けた人の50%で、APSは別の病気の結果として発症します。
二次抗リン脂質抗体症候群は通常、他の自己免疫疾患と一緒に発生します。これらには以下が含まれます:
- エリテマトーデス
- 慢性多発性関節炎
- 強皮症
- 乾癬
- ベーチェット症候群
- リウマチ性多発筋痛
- 自己免疫性血小板減少症
APSは特定の感染症にも見られます。これらには、例えば、C型肝炎、HIV、梅毒、おたふく風邪、およびエプスタインバーウイルス(EBV)による感染症が含まれます。 EBV感染症は、例えば、ファイファーの腺熱を引き起こします。
薬物が体自身のリン脂質-タンパク質複合体に対する抗体の形成を引き起こすことはめったにありません。ここで最も一般的な薬は、抗てんかん薬、キニーネ、インターフェロンです。
まれに、APSは多発性骨髄腫(多発性骨髄腫)などの腫瘍と一緒に発生します。
原因と危険因子
原因
抗リン脂質抗体症候群の原因はまだ完全には理解されていません。しかし、確かなことは、それが自己免疫疾患であるということです。
自己免疫疾患の場合、免疫系は体自身の細胞や細胞成分に対して誤って防御物質(抗体)を形成し、それらを損傷します。攻撃される組織に応じて、エリテマトーデス、リウマチ、多発性硬化症などのさまざまな自己免疫疾患が発生します。
APSでは、抗体は特定の内因性リン脂質-タンパク質複合体に対して向けられています。それらは、例えば、体細胞の表面に見られます。
健康な人では、血管が損傷するとすぐに血液凝固が始まります。特定の血球(血小板と呼ばれる)は、傷を再び閉じて出血を止めるプラグを形成します。
APSを使用すると、正常な血液凝固が妨げられます。以前に怪我をしていなくても、血液はより速く凝集します。血栓が形成されます。これが一定の大きさに達すると、血管閉塞(血栓症)を引き起こします。
リン脂質-タンパク質複合体はすべての体細胞で発生するため、血栓や血栓症は体のどこでも発生する可能性があります。血管が詰まると、組織に血液が(十分に)供給されなくなります(虚血)。 APSで最も一般的なのは、脳、心臓、胎盤の妊婦に血管閉塞があります。
危険因子
抗リン脂質抗体を持っているすべての人が血栓を発症するわけではありません。リスクは約50パーセントです。一部の人々がGSPを取得し、他の人々が取得しない理由は明らかではありません。
医師は、遺伝的素因が役割を果たすと想定しています。文献には、他の家族がAPS患者に影響を与えることが多いと記載されています。 APS患者の血縁者の約3分の1も、対応する自己抗体のレベルが上昇しています。ただし、評価はまだ明確に証明されていません。
さらに、血栓症を発症するAPSのほとんどの人は、他の危険因子を持っています。これらには以下が含まれます:
- 妊娠
- 喫煙
- 経口避妊薬(ピル)の服用
- 肥満
- C型肝炎などの感染症。
- 血管の内壁の損傷
症状
血液中に抗リン脂質抗体を持っているが、血栓症や妊娠合併症をまだ患っていない患者は、通常、何も気づきません。次の兆候はAPSを示していますが、他の多くの病気も示しています。
- 頭痛
- めまい
- メモリの問題
- 皮膚の下の青みがかった変色、しばしば木のように枝分かれする(分枝状皮斑)
抗リン脂質抗体症候群は通常、血栓症が発生した場合にのみ顕著になります。これは、抗リン脂質抗体を持っているすべての人の約半数に当てはまります。症状は、どの血管がブロックされているかによって異なります。最も一般的なものは次のとおりです。
- 引きずるような痛みを伴う下肢の腫れ(深部静脈血栓症)
- 突然の息切れと胸の鋭い痛み(肺塞栓症)
- 体の片側の突然の麻痺または話すのが難しい(脳卒中)
- 発作
- 片頭痛
- 指の爪または足指の爪の下からの出血
- 妊娠の合併症
動脈の血管閉塞(動脈血栓症)
肺動脈を除いて、動脈は栄養素と酸素が豊富な血液を臓器に運びます。動脈が塞がれると、その背後にある組織に十分な血液が供給されなくなります。たとえば、脳の動脈血栓症は脳卒中を引き起こし、心臓では心臓発作を引き起こします。
静脈の血管閉塞(静脈血栓症)
静脈は酸素の少ない血液を心臓に戻します(酸素の多い血液を心臓に送り出す肺静脈はここでは例外です)。静脈の血管閉塞は通常、脚の深部静脈で発生し(深部静脈血栓症)、腕ではそれほど頻繁には発生しません(腕静脈血栓症)。血栓の一部が緩み、血流で肺の血管に流れ込むと、血栓が詰まります。肺またはその一部には、もはや十分な血液が供給されていません。肺塞栓症が発生し、最悪の場合、肺梗塞が発生します。
妊娠中の血液凝固障害
抗リン脂質抗体症候群の女性の多くは、合併症なく妊娠し、健康な子供を産みます。ただし、場合によっては、血栓が妊娠中に問題を引き起こすことがあります。
子宮内膜の血液凝固障害は、胚が子宮に移植されるのを妨げる可能性があります。この場合、流産が発生します。
胎盤または臍帯に血栓が発生すると、子供には十分な血液が供給されなくなります。供給不足は、胎児が成長に遅れをとったり、拒絶されたりするという事実につながります。子癇や子癇前症(尿中のタンパク質排泄を伴う高血圧)などの妊娠中の病気もAPSを示します。
流産を繰り返した女性は、抗リン脂質抗体のスクリーニングを受けることをお勧めします。妊娠中の女性がそれに応じて治療された場合、健康な子供を出産する確率は、APSにもかかわらず約90パーセントです。
診断
抗リン脂質抗体症候群が疑われる場合の最初の連絡先は、内科医またはリウマチ専門医です。
身体検査
医師はまず病歴(既往歴)について質問し、身体検査を行います。過去に血栓症や流産がすでに発生している場合は、APSの疑いが強まります。
抗体の血液検査
これに続いて血液検査が行われます。医師は、APSを表す抗体がないか血液を調べます。
- 凝固因子のタンパク質に対する抗体:ループス抗凝固因子(LA)
- カルジオリピンに対する抗体:抗カルジオリピン抗体(aCL)
- Beta2-Glycoprotein 1に対する抗体:Anti-Beta-2-Glycoprotein-I-Antibodies(ab2gp1)
APS抗体は、たとえば細菌やウイルスの感染症や癌に関連して、人口の1〜5パーセントに見られます。
シドニーの基準
医師は、いわゆる「シドニー基準」に基づいて抗リン脂質抗体症候群を診断します。APSは、医師が少なくとも1つの体調と少なくとも1種類のAPS抗体を検出したときに確立されます。
APSの物理的兆候:
- より大きなまたはより小さな静脈/動脈の領域で血栓症を確保する
- 妊娠10週前の3回(またはそれ以上)の流産、または妊娠10週後の1回(またはそれ以上)の流産で、他の原因では説明できません。
APS抗体の検出:
- 診断は、抗リン脂質抗体の上昇が少なくとも12週間の間隔で2回検出されたときに確認されます。
処理
抗リン脂質抗体の形成を阻害したり、その効果を阻害したりする薬はないため、治療法はありません。ただし、抗凝固薬を使用すると、(さらに)血栓のリスクが大幅に減少します。
抗リン脂質抗体症候群にどの治療法が使用されるかは、血栓症の種類(動脈、静脈、または妊娠中)と個々の患者のリスクによって異なります。
血栓症の個人的なリスクに応じた治療
APSにおける血栓症のリスクは患者ごとに異なります。ループス抗凝固因子が血液中に見つかった場合、リスクが高くなります。血栓症のリスクが最も高いのは、3つすべての抗体を検出できる(三重陽性)患者です。
ある研究によると、これらの患者の37.1%が10年以内に1つ以上の追加の血栓症を発症します。ベータ2糖タンパク質1に対する抗体のみが増加した場合、リスクは低くなります。
患者が高コレステロール、高血圧、または煙を持っている場合、血栓症のリスクも増加します。同じことが、ピルや更年期症状の準備などのエストロゲン含有薬を服用している女性にも当てはまります。
投薬
医師は抗リン脂質抗体症候群を抗凝固薬で治療します。それらは凝固を通常より遅くそしてゆっくりと開始させ、それによって血栓が形成されるのを防ぎます。ただし、けがをした場合は、傷口が閉じて出血が止まるまでに時間がかかります。したがって、抗凝固薬を服用している人は、出血のリスクが高まる可能性があります。
APSの治療に利用できるさまざまな抗凝固剤があります。
ビタミンK拮抗薬
凝固できるようにするために、血液はビタミンKを必要とします。ビタミンK拮抗薬はビタミンKの拮抗薬であり、血液凝固を阻害します。それらは錠剤またはカプセルとして摂取され、通常2〜4日の遅れで機能します。治療中、医師は定期的にINR値をチェックします。これは、血液が凝固する速さを示しています。
APSの治療に使用されるビタミンK拮抗薬は次のとおりです。
- フェンプロクモン
- ワルファリン
ビタミンK拮抗薬は、胎児に損傷を与える可能性があるため、妊娠中の女性は服用しないでください。
抗血小板剤
血小板阻害剤は、血小板が血管壁に付着して血栓を形成するのを簡単に防ぎます。それらはまた錠剤またはカプセルとして取られます。血小板阻害剤の最もよく知られている例は、アセチルサリチル酸(ASA)です。
直接/新しい経口抗凝固剤(DOAK、NOAK)
DOAC / NOACは血小板阻害剤と同様に機能しますが、より強力で効果が速くなります。 DOAC / NOACには、有効成分のアピキサバン、ダビガトラン、エドキサバン、リバロキサバンが含まれています。
ヘパリン
ヘパリンは、皮膚の下または静脈に注射される抗凝固剤です。効果が非常に速く起こるので、ヘパリンは血栓症の急性治療に使用されます。
フォンダパリヌクス
フォンダパリヌクスは、ヘパリンのように皮膚の下に注射される抗凝固剤です。急性期治療や血栓症の予防に適しています。
既存の血栓症の治療
抗リン脂質抗体症候群の結果として血栓症が発生した場合、通常、急性治療はヘパリンで行われます。血栓が溶解します。その後、患者は有効成分フェンプロクモンを受け取ります。それはより多くの血餅が形成されるのを防ぎます。
以前の血栓症なしに抗体が検出された場合の治療
症状はないが抗リン脂質抗体を持っている人は、血栓症のリスクが高くなります。場合によっては、抗凝血薬(アセチルサリチル酸)による予防的治療が適切です。ここで医師は、予防療法が理にかなっているかどうかをケースバイケースで決定します。
妊娠中の治療
抗リン脂質抗体症候群と診断された女性の場合、妊娠を計画する前に医師に相談することをお勧めします。フェンプロクモンなどの経口抗凝固薬は、胎児に害を及ぼす可能性があります。したがって、医師はそれに応じて妊娠前に開始されたAPS療法を調整します。
その後、子供を産みたいと思っているAPS患者と妊娠と診断された患者には、1日1回(低分子量)ヘパリンが投与されます。ヘパリンは胎盤を介して子供に到達しないため、母子に無害です。妊娠中の女性は、妊娠36週目まで低用量のアセチルサリチル酸を投与されることがよくあります。
最新の研究
抗リン脂質抗体症候群に関する最新の研究では、直接経口抗凝固薬(DOAC / NOAC)を高リスクグループで使用すべきではないことが示されています。
2018年9月、TRAPS研究(抗リン脂質抗体症候群におけるリバロキサバンの試験)の結果が発表されました。研究者らは、APSの高リスク患者における2つの有効成分リバロキサバンとワルファリンを比較しました。直接経口抗凝固薬(DOAC)リバロキサバンで治療された患者は、かなり多くの合併症(主に動脈血栓症)を持っていたため、研究は時期尚早に終了しました。
メタアナリシス(いくつかの研究の要約)も、ビタミンK拮抗薬(ワルファリンなど)と比較してDOACのリスクが高いことを示しました。
したがって、2019年からの欧州リウマチ連盟の現在の推奨によれば、リバロキサバンは三重陽性のAPS患者には使用すべきではなく、ビタミンK拮抗薬に置き換える必要があります。
防ぐ
抗リン脂質抗体症候群の引き金は不明であるため、具体的な予防策はありません。すでに血栓症を患っている人は、定期的に医師の診察を受け、処方された薬を注意深く服用する必要があります。
APSの女性は、避妊や更年期症状の治療に使用されるようなエストロゲンを含む薬を避けることをお勧めします。エストロゲンは血栓症のリスクを大幅に高める可能性があるためです。
また、バランスの取れたライフスタイルに注意を払うことをお勧めします。これには、ニコチンの摂取を控えること、十分な水分、健康的な食事、十分な定期的な運動、十分なリラクゼーションと回復の段階が含まれます。
天気
APSの治療法はありません。ただし、個別に調整された治療と医師による定期的な検査により、血栓症のリスクを大幅に減らすことができます。
タグ: 防止 スポーツフィットネス 閉経







.jpg)








.jpg)

