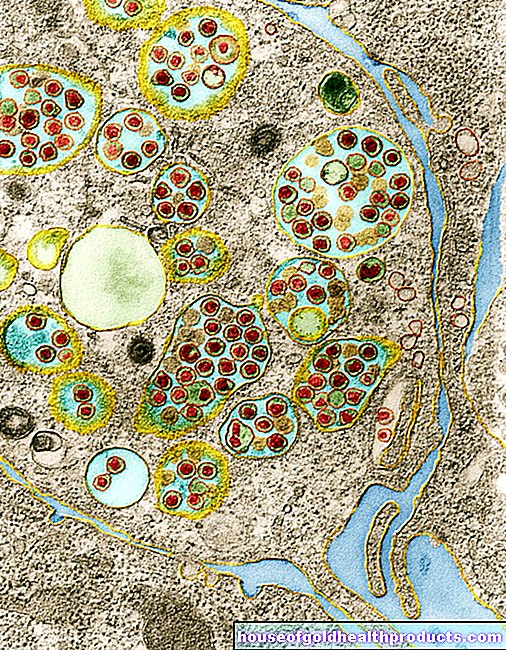
疥癬
マリアン・グロッサーはミュンヘンで人間医学を学びました。さらに、多くのことに興味を持っていた医師は、哲学と美術史を研究し、ラジオで働き、そして最後にネットドクターのために、いくつかのエキサイティングな回り道を敢えてしました。
houseofgoldhealthproductsエキスパートの詳細 すべてのhouseofgoldhealthproductsコンテンツは、医療ジャーナリストによってチェックされます。疥癬は、ダニによって引き起こされる伝染性の皮膚病です。感染症は通常、病人との密接な皮膚接触によって起こります。寄生虫とその排泄物は、発疹と重度のかゆみを伴うアレルギー反応を引き起こします。しかし、疥癬は非常に効果的に治療することができます。ここでは、疥癬の感染、症状、治療に関する最も重要な情報を読むことができます。
この病気のICDコード:ICDコードは、医療診断のための国際的に認められたコードです。それらは、例えば、医師の手紙や仕事ができないことの証明書に記載されています。 B86
疥癬:クイックリファレンス
- 伝染:長時間の集中的な身体接触(抱き締め、性交)、一緒に寝る、病気の人の世話をする、近くに住む、タオルや衣服を共有する、一緒に遊ぶ
- 症状:小さな膿疱/小胞、体の温かい部分(指とつま先の間、足の内側の端、脇の下、乳輪の周り、陰茎の軸、肛門領域)の小さな赤褐色のダニ管、重度のかゆみ、灼熱感(夜に増加)、アレルギーのような発疹。
- 処理:外用殺虫剤(全身処理)、錠剤
- 予後:通常、非常に迅速で信頼性の高い治療の成功ですが、皮膚の炎症はさらに長く続く可能性があります。免疫がなく、繰り返し感染する可能性があります
- 報告義務:共同施設で複数の人が感染した場合(接続の可能性がある場合)、保健部門に報告する
- 重要:病人のすべての接触者の同時治療が必要です!
どこで疥癬に感染することができますか?
感染症は伝染性であり、それは疥癬にも当てはまります。疥癬に関連して、「伝染」または「感染」は、「寄生」と呼ばれることもあります。これは、寄生虫による体のコロニー形成を表す用語です。
疥癬は、病気の人との直接的な皮膚接触によって伝染します。原則として、他の多くの寄生虫病の場合のように、(動物の)中間宿主はありません。ダニが1つのホストから次のホストに移動できるように、送信にはより長い物理的接触が必要です。これは、例えば、性交中の場合であり、そのため、疥癬も性感染症に数えられます。
典型的な伝送ルートも、たとえば次のとおりです。
- 1つのベッドで一緒に寝る
- 両親による小さな子供や介護者による病気のパーソナルケア
- 愛撫と抱擁
- 一緒に遊ぶ
一般に信じられていることとは反対に、汚染された物体は感染経路としての役割が少なくなります。ダニは室温で数時間以内に感染力を失うからです。それにもかかわらず、感染は、例えば、汚染されたカーペット、共有のベッドリネン、衣類またはタオルを介して発生する可能性があります。患者が接触した家具や医療機器も常に清掃する必要があります。
個人の衛生状態はわずかな役割しか果たしません
しかし、最近の研究によると、予想よりもはるかに重要ではないのは個人の衛生状態です。このように、集中的な個人衛生を行っても、感染のリスクを減らすことはほとんどできません。ただし、ボディケアは疥癬の重症度に影響を及ぼします。個人の衛生状態が悪いほど、より多くのダニが皮膚に食い込みます。
疥癬に感染するには、通常、手を振るなどの短いタッチでは不十分です。ただし、保護服を着用せずに感染した人との物理的な接触は、可能であれば完全に避ける必要があります。
樹皮の疥癬に注意してください
疥癬は専門です。この形態の疥癬では、影響を受ける人々は、主に免疫不全のために、非常に密なダニの蔓延に苦しんでいます。正常な疥癬の患者が同時に12〜30匹以上のダニの巣穴を持っていることはめったにありませんが、樹皮の疥癬には数百万匹の活動的な動物が見られます。
ダニが多いほど、感染のリスクが高くなります。疥癬ノルベジカの人が失う皮膚のすべてのフレークは、数千匹のダニで覆われる可能性があります。これにより、病人を隔離し、病人やその周辺で対処する際に保護服を着用することがますます重要になります。
数週間の潜伏期間
疥癬の潜伏期間は数週間になることがあります。疥癬の典型的な症状は、最初の感染から2〜5週間後まで現れません。再び感染すると、ほんの数日後に症状が現れます。自然治癒の症例が報告されていますが、治療なしでは、疥癬は通常完全に治癒することはできません。
疥癬を報告する必要がありますか?
感染症保護法によると、疥癬が地域の施設で発生した場合は報告する必要があります。これらには、たとえば次のものが含まれます。
- 幼稚園
- 高齢者や子供のための家
- 学校
- 難民避難所、庇護希望者の家
疥癬の蔓延に気づいたらすぐに、施設の管理者はそれを担当の保健部門に報告し、患者の個人データも提供する必要があります。個々の症例を報告する一般的な義務はありませんが、関連が疑われる2つ以上の疾患を報告する一般的な義務があります。
疥癬に苦しむ人々は、共同施設で働くこと、またはそこで世話をされる人々と接触することを禁じられています。
疥癬:症状
疥癬の症状は典型的なものですが、多くの場合、認識されず、アレルギーや他の病気と間違えられます。これはまた、ドイツでは疥癬が非常にまれになっているという事実が原因である可能性があります。
疥癬の直接的症状と間接的症状は区別されます。
疥癬の直接的な症状
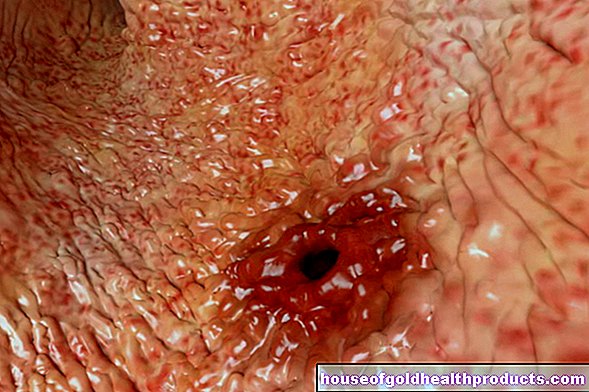
いわゆるダニ管:寄生虫は皮膚の上層に小さなトンネルを掘ります。これは、最大2〜3センチメートルの長さの不規則にねじれた(「コンマ型」)ダニ管のように見えることがあります。これらが肉眼で見える場合、茶色がかった赤みがかったように見えます。
多くの場合、感染しているにもかかわらず、肉眼では通路を見ることができません。たとえば、他の肌の状態で覆われている場合や、肌の色が非常に暗い場合です。
ダニの管の数は、病気の段階によって異なります。他の点では健康な人は通常11から12のダニ管しか持っていませんが、免疫不全患者の皮膚には数万または数百万(疥癬)が存在する可能性があります。
免疫系が健康な人でさえ、感染後通常3〜4か月で、数百のダニ管を持つことがあります。しかし、しばらくするとダニの巣穴の数が急激に減少します。
個人の衛生状態は、ダニの数にわずかな影響しか及ぼしません。世話が不十分な人は、皮膚にダニがもう少しいる可能性があります。
間接的な疥癬の症状:疥癬ダニに対する人間の免疫系の反応は、主な症状の引き金のほとんどです。かゆみは疥癬の典型的な症状であり、引っかき傷はこの病気にその名前を与えました:
- 重度のかゆみ(そう痒)および/または皮膚のわずかな灼熱感
- 水疱や膿疱、おそらく結節も。小胞は液体または膿で満たされていますが、ダニは含まれていません。それらは個別にまたはグループで存在することができます。
- 皮膚の発疹(発疹)
- クラスト(液体で満たされた水ぶくれが破裂した後)
他のいくつかの皮膚病と同様に、疥癬のかゆみは通常、日中よりも暖かいベッドで夜にはるかに強くなります。
疥癬の症状はどこに現れますか?
妊娠中のメスのダニは、皮膚に通路を開けて卵を産みます。彼らは皮膚が薄く、特に暖かい場所に行くことを好みます。これらには以下が含まれます:
- 指とつま先の間の領域(指間折り目)と足の内側の端
- 手首
- 脇の下の領域
- 乳輪とへそ
- 陰茎のシャフトと肛門の周りの領域
背中はめったに影響を受けず、頭と首は通常は免れます。一方、乳幼児では、ダニの蔓延は顔、毛むくじゃらの頭、手足の裏にも現れることがあります。
疥癬の典型的な症状は、主にダニがいる場所で見られます。しかし、それを超えることもあり、場合によっては全身に影響を与えることさえあります。後者は特に皮膚の発疹(発疹)に当てはまります。
疥癬の特殊な形態とその症状
症状の重症度と種類に応じて、疥癬は特定の特別な形態に分けることができます。
- 新生児および乳児の疥癬
- 手入れの行き届いた疥癬
- 結節性疥癬
- 水疱性疥癬
- 樹皮疥癬とも呼ばれる疥癬norvegica(疥癬)
病気のいくつかの特別な形態の文脈では、言及された疥癬の症状は変化するかもしれませんし、もっとあるかもしれません。
手入れの行き届いた疥癬
化粧品の使用を含む集中的なボディケアを実践している影響を受けた人々では、説明されている皮膚の変化はしばしば非常に微妙であり、診断をより困難にする可能性があります。次に、手入れの行き届いた疥癬について話します。
結節性および水疱性疥癬
結節性疥癬は、かゆみの強い赤褐色の結節の発生を特徴とします。これらはダニを含まず、寄生虫が首尾よく殺された後、時には数ヶ月持続します。
疥癬の文脈で多数の小さい水疱と大きい水疱(小胞、水疱)が形成される場合、水疱性疥癬について話します。このフォームは子供によく見られます。
疥癬norvegica(疥癬クラストーザ)
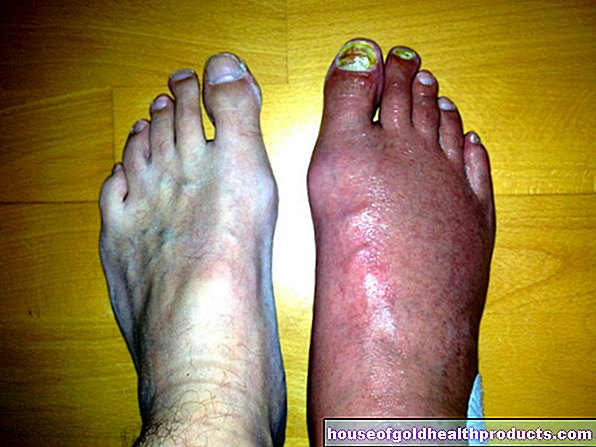
上記の疥癬(ScabiesnorvegicaまたはS.crustosa)は、ダニが大量に蔓延しているため、通常の疥癬とは大きく異なります。皮膚は全身が赤くなり(紅皮症)、中小の鱗屑が形成されます(乾癬状の写真)。
手足の手のひらに角膜の厚い層(角膜肥大症)が発生します。厚さ15ミリメートルまでのクラストが、できれば指、手の甲、手首、ひじに形成されることがあります。これらのクラスト(ちなみに、壊れた水ぶくれに由来するものではありません)の下では、皮膚は赤く光沢があり、しっとりと見えます。樹皮は通常、特定の領域に限定されますが、頭皮、背中、耳、足の裏に向かって広がることもあります。
ここでは、疥癬の最も典型的な症状であるかゆみが完全に見られない場合が多いことに注意してください。
疥癬:治療
疥癬の治療は迅速で、痛みがなく、複雑ではありません-少なくともほとんどの場合。ただし、特定の状況下では、寄生性皮膚疾患の治療は困難を引き起こす可能性があります。たとえば、コミュニティ施設内の複数の人々が影響を受けている場合などです。患者の免疫系の状態も役割を果たしており、一部の患者グループでは治療の概念に逸脱があります。
疥癬治療の主な目標は、病気を引き起こしている寄生虫を殺すことです。これにはさまざまな薬が利用できますが、1つの例外を除いて、すべて皮膚に直接適用されます。
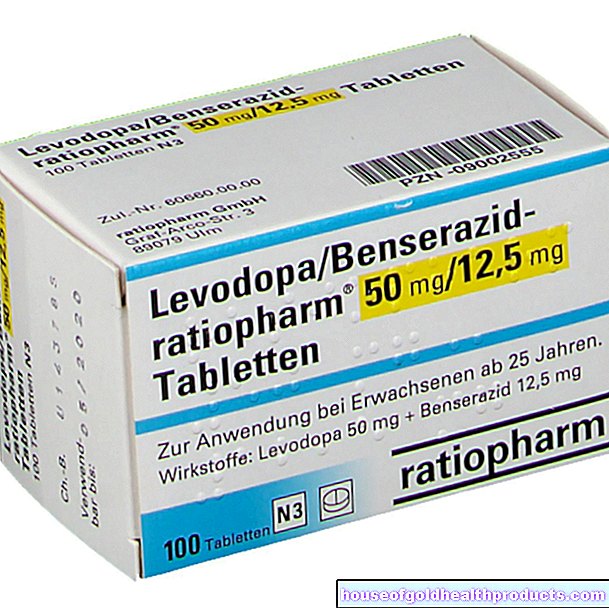
ペルメトリン:殺虫剤はクリームとして体の表面全体に塗布され、最初の選択肢と見なされます。医師は例外的な場合にのみ代替手段を使用します。
アレスリン:スプレーとしてピペロニルブトキシドと組み合わせて使用されますが、合併症の可能性があるため、ペルメトリンによる治療が不可能な場合にのみ使用されます。
安息香酸ベンジル:ダニに対して非常に効果的ですが、その比較的複雑な用途のため、例外的な場合にのみ使用されます。
イベルメクチン:ワーミング剤としても使用され、疥癬の治療に使用される他の薬とは異なり、錠剤の形で服用されます。
数年前まで、リンデンはペルメトリンの代替品としても頻繁に使用されていましたが、この殺虫剤は非常に有毒であるため、現在ではほとんど使用されていません。
発展途上国では、安価な安息香酸ベンジルに加えて、硫黄含有製剤も疥癬の治療にますます使用されています。ドイツでは、適用時の不快な臭いと毒性の可能性があるため、これらはもはや役割を果たしていません。
研究によると、疥癬の治療に使用される薬が発疹、下痢、頭痛などの副作用を引き起こすことはめったにありません。
アレスリンは、既存の気管支および肺疾患の患者に深刻な呼吸器合併症を引き起こす可能性があるため、そのような人々には使用しないでください。
これは疥癬の治療がどのように機能するかです
言及されている有効成分は、ダニを直接対象としています。適用後、ペルメトリン、アレスリン、安息香酸ベンジルが皮膚に拡散し、そこで広がり、寄生虫を殺します。正確な用途は薬によって異なります:
ペルメトリンの場合、通常は1回の塗布で十分であり、体表面全体をクリームで処理する必要があります。ただし、粘膜と体の開口部は、これらの領域にダニがなく、体がそこでの有効成分に対してはるかに敏感に反応するため、免れる必要があります。頭、ひいては顔の皮膚もこれらの理由で治療されません。夕方にペルメトリンクリームを塗り、翌朝(早くても8時間後)に石鹸で洗い流すことをお勧めします。
ダニの管や他の典型的な皮膚の変化など、最初の治療の2週間後も活発なダニの蔓延の兆候がまだ(または再び)見える場合は、治療を繰り返す必要があります。これは、免疫力が低下している人にも必要です。
免疫不全のない健康な人では、最初の適切な疥癬治療後に他の人が感染するリスクはもうありません。したがって、子供と大人は、治療の最初の8〜12時間後に、学校に戻ったり、仕事をしたりすることができます。
アレスリンと安息香酸ベンジルの場合、適用スキームは同等です。ただし、場合によっては、有効成分を数回塗布する必要があります。
飲み込まれたイベルメクチンの場合、物質は「内側から」ダニに到達します。イベルメクチンは、8日間隔で2回錠剤として飲み込まれます。
疥癬を治療するための一般的な対策
言及された薬による実際の治療に加えて、疥癬の治療をサポートし、さらなる感染を防ぐいくつかの対策があります:
- 治療スタッフと連絡スタッフは手袋を着用し、疥癬の場合は保護ガウンを着用する必要があります。
- 患者とスタッフの両方が爪を整え、指の爪の下の領域を磨く必要があります。
- 局所用防ダニ剤は、完全な入浴の約60分後に適用するとより効果的に機能します。
- 曝露時間中、患者は綿の手袋とプラスチックの手袋を着用する必要があります。
- 薬を洗い流した後、完全に新鮮な服を着る必要があります。
- 病人との密接な物理的接触は避けるべきです。
- ダニが過度に繁殖するのを防ぐために、集中的な個人衛生が重要です。
原則として、すべての連絡担当者は疥癬の症状について検査され、必要に応じて同時に治療されるべきです。
患者が長い間身体的に接触した衣類、ベッドリネン、その他のアイテムは、少なくとも60°Cの温度で洗う必要があります。
洗濯ができない場合は、乾燥した場所に4日以上、室温(20℃以上)で保管してください。 (涼しい場所に保管すると、かゆみダニは数週間感染性を維持します。)
疥癬治療の特別な場合
使用される薬はほとんど同じですが、特定の状況では通常の疥癬治療からの逸脱が必要です。
妊娠中の女性、授乳中の女性と子供:
利用可能なすべての疥癬薬は妊娠中に問題があります。したがって、それらは絶対に必要な場合にのみ使用し、妊娠の最初の学期の後にのみ使用する必要があります。
標準薬のペルメトリンは、妊娠中の女性に使用したり、医師との事前の相談がある場合にのみ使用したりしないでください。有害な影響の兆候はありませんが、副作用や胚/胎児への損傷を排除することはできません。母乳育児中の女性は、医師の監督下でのみペルメトリンを使用する必要があります。有効成分は母乳に移行する可能性があるため、母乳育児を数日休んでください。これらの患者グループでは投与量が減らされ、より少ない活性物質が体の循環に入るようになります。
3歳未満の新生児および幼児も、厳格な医学的監督の下で(減量された)ペルメトリンでのみ治療されるべきです。適用スキームは大人の場合と同じですが、口と目の周りの領域を除いて、ここでも頭が扱われます。子供が入浴したばかりの場合もクリームを塗布しないでください。皮膚への血流が増加すると、皮膚から体内に吸収される有効成分の臨界量が生じる可能性があります。
特に子供では、permethirnの代替として、クロタミトンがオプションです。そうでなければ、この有効成分は疥癬の治療において従属的な役割を果たします。クロタミトンは妊娠中の女性に細心の注意を払って与えられます。これを行う前に、通常、安息香酸ベンジルを試します。
アレスリンとインベルメクチンは妊娠中はまったく使用しないでください。
以前の皮膚の損傷:
皮膚は、外的要因が体内に浸透するのを防ぐ、またはそれを困難にする自然の障壁を表しています。発疹やひどい引っかき傷などで皮膚が損傷した場合、病原体だけでなく、局所的に塗布された薬も体内に侵入しやすくなります。物質の吸収の増加は、副作用の増加につながる可能性があります。
したがって、より大きな皮膚欠損の場合、疥癬を治療するために薬を適用する前に、最初に、例えばコルチコステロイド(コルチゾール)でそれらを治療することが重要です。それが不可能な場合は、イベルメクチンによる全身療法に頼らなければなりません。
疥癬norvegica(S。crustosa):この特殊な形態の疥癬では、主に免疫不全が原因で、極端なダニの蔓延が起こります。ここのダニの数は数百万に達する可能性があり、患者は皮膚に樹皮と厚いキューティクルの形成に苦しんでいます。したがって、ペルメトリンを10〜14日の間隔で少なくとも2回使用し、イベルメクチンを追加して治療を補うことをお勧めします。
事前に、樹皮の厚い層を特殊な物質(尿素含有クリームなど)で柔らかくして、有効成分が皮膚によりよく吸収されるようにする必要があります(角質融解)。
疥癬治療前のフルバス、理想的にはオイルで、フケの脱落をサポートします
重感染:特定の抗生物質は、重感染を治療するために使用されます。つまり、他の病原体(通常は真菌または細菌)に感染した場合です。
地域施設での疥癬治療
ナーシングホームや病院などの地域施設で疥癬感染症が発生すると、数人の患者が影響を受けることが多く、好ましくない場合には固有種(局所的であるが無制限の病気の発生)でさえあります。疥癬の治療はしばしば困難です。長期的に成功するには、厳格なガイドラインに従う必要があります。
- 施設のすべての居住者または患者、ならびにスタッフ、親戚、およびその他の連絡担当者は、感染の可能性について検査する必要があります。
- 疥癬のある患者は隔離されなければなりません。
- 症状が見られない場合でも、すべての患者と感染者と接触したことがある人は同時に治療する必要があります。
- 感染者では、疥癬の治療を1週間後に繰り返す必要があります。
- すべての居住者/患者のベッドと下着は交換し、掃除する必要があります。
- 職員および親戚は保護服を着用する必要があります。
ペルメトリンによる治療はこれまで地域施設での主な治療でしたが、現在はイベルメクチンによる治療に向かう傾向があります。観察によると、イベルメクチンの単回投与によるすべての患者と接触者の集団療法は成功する可能性が高く、再発率は最も低いことが示されています。さらに、イベルメクチンを服用することは、外用薬を適用するよりもはるかに時間がかからないため、この有効成分で疥癬を治療する方が簡単です。
合併症は何ですか?
上記の症状に加えて、疥癬では追加の合併症が発生する可能性があります。一例は、いわゆる重感染です。これは、既存の病気の場合に他の病原体による追加の感染に付けられた名前です。
たとえば、疥癬では、皮膚の上層が絶え間ない引っかき傷によって損傷を受けるため、さまざまな細菌が皮膚に浸透しやすくなり、感染症(疥癬)を引き起こす可能性があります。細菌、主に連鎖球菌またはブドウ球菌は、好ましくない場合に引き起こします:
- 丹毒:この皮膚の炎症は、痛みのバラとしても知られ、皮膚のはっきりと定義された領域内で発生し、しばしば発熱と悪寒に関連しています。
- リンパ管の炎症(リンパ管炎)およびリンパ節の重度の腫れ(リンパ節腫脹)。
- リウマチ熱、時には腎臓の炎症の一種(糸球体腎炎)。これらの合併症は、A群連鎖球菌に感染してから数週間後に発生する可能性がありますが、まれです。
バクテリアが血流に入ると、敗血症のリスクもあります。
疥癬の別の可能性のある合併症は、ダニ駆除剤によって引き起こされる皮膚の発疹(湿疹)です。皮膚は赤くなり、ほとんどがひび割れています。これは、疥癬の結果ではなく、防ダニ剤の乾燥効果によって引き起こされます。患者はわずかな灼熱感とかゆみを感じます。
特定の神経線維は、病気が進行している間、絶え間ないかゆみによって永続的に活性化されるため、脊髄の神経細胞の感作と再プログラミングがある可能性があります。引き金が存在しなくなってから長い間、神経はいわば永久に刺激され、持続的なかゆみを報告します。
遅くとも数ヶ月後、かゆみとともに、最後の疥癬の症状は治まるはずです。
これが疥癬の発症方法です
かゆみダニは人間の皮膚に繁殖します。交尾後、オスは死に、メスは強力な口の部分を使って皮膚の最外層(角質層)に小さなトンネルを開けます。ダニはこれらのトンネルに数週間滞在し、卵を産み、スカイバラとしても知られる多くの糞便を排出します。数日後、幼虫は卵から孵化し、さらに2週間後に性的に成熟します。したがって、サイクルは最初からやり直します。
ダニは毒を生成せず、他の方法で直接体を攻撃することもありません。皮膚に掘られた通路でさえ、それ自体では痛みやかゆみを引き起こしません。症状は、体の免疫系がダニとその老廃物に反応するためにのみ発生します。特定の細胞やメッセンジャー物質が活性化され、腫れ、赤み、かゆみを引き起こします。患部の皮膚が炎症を起こし、引っかき傷が皮膚を刺激する可能性があります。
ダニは疥癬を引き起こします
体が最初にダニと接触してから特別な「抗ダニ」免疫細胞を生成するのに数週間かかるため、症状はこの期間の後にのみ現れます。
免疫系には「疥癬の記憶」があります。新たな感染が発生した場合、寄生虫をすばやく「記憶」し、わずか数日で反応する可能性があります。
危険因子
疥癬は、通常の集団よりも一部のグループ内でより頻繁に発生します。以下に言及する必要があります。
- 子供は、お互いに多くの身体的接触があり、子供の免疫システムは大人ほど発達していないためです。
- 高齢者、特に以前に病気にかかっていて、ナーシングホームに住んでいる場合。彼らの免疫システムもしばしば弱められます。
- ダウン症(21トリソミー)や糖尿病など、かゆみの知覚が低下している人。
- 認知症は疥癬を促進することもあります。
疥癬が比較的頻繁に発生する他のいくつかの病気もあります。基本的に、免疫力の低下は危険因子です。これは、たとえば次の場合に影響します。
- 化学療法を受けている患者
- HIV陽性
- 白血病患者
コルチゾールによる全身療法でさえ、好ましくない場合には、疥癬のリスクを高める可能性があります。
衛生は小さな役割しか果たしません。
疥癬の発生
発展途上国の一部の地域では、人口の最大30パーセントが疥癬に感染しています。中央ヨーロッパでは、疥癬は今ではかなりまれですが、主に老人ホーム、デイケアセンター、病院などの地域施設で発生することもあります。不利なケースでは、固有種、すなわち慢性状態がここで発生し、限られた領域内で何度も感染が発生します。この種の問題のケースは、対処するのが難しく、コストがかかります。
全体として、疥癬に感染した人の数は世界で約3億人と推定されていますが、たとえば、地域施設外の個々の症例を報告する必要がないため、個々の国のデータはありません。
説明:疥癬、それは何ですか?
疥癬は、長年にわたって人類を悩ませてきた皮膚病です。この用語は「自分をひっかく」から来ているので、すでに問題を説明しています。影響を受けた人はほとんど耐え難いかゆみを経験するため、絶えず自分自身をひっかかなければなりません。
疥癬は寄生虫症の1つです。つまり、疥癬は、餌を与えたり繁殖させたりするために別の微生物を必要とする微生物によって引き起こされます。
雌のかゆみダニは0.3〜0.5ミリメートルのサイズに達するため、肉眼では点として見ることができます。一方、オスは小さく、見えなくなります。雌は生後約4〜6週で、生後2週目から1日に最大4個の卵を産みます。
ホストの外、たとえば家具の上では、ダニは最大2日間生き残ることができます。不利な条件(暖かい温度、低い湿度)では、彼らは数時間後に死にます。
疥癬:検査と診断
疥癬は、通常は顕著な症状にもかかわらず、必ずしも簡単に認識できるとは限りません。長さが最大1インチで、小さなコンマのように見えるダニの管は、他の皮膚の症状で引っかかれたり覆われたりすることがよくあります。それらは一般的に、より暗い肌タイプでは見るのが難しいか不可能です。
疥癬の疑いがある場合は、ダニまたはその幼虫またはダニ製品の証拠で確認する必要があります。これにはさまざまな診断オプションがあります。
多くの場合、皮膚を顕微鏡で調べるために、鋭いスプーン(掻爬術)で皮膚をこすり落とします。理想的には、医師は事前にダニのダクトを開きます。彼がそれを見つけられない場合、彼は少なくとも多くの症状を示している皮膚の1つの領域を選択します。
掻爬に代わる可能性のある方法は、オーバーヘッド顕微鏡検査です。この方法では、ダニの巣穴がよく見える場合、検査官は特殊な顕微鏡または高倍率のガラスでそれを見ることができ、場合によってはダニを直接見ることができます。
ダーモスコピーによる診断はより敏感です。ここでは、茶色がかった三角形、頭と胸のシールド、またはメスのダニの2つの前脚を検索します。
別の方法は、粘着テープテストまたはスコッチテープテストです。これを行うために、医師は透明な粘着テープを体の疑わしい患部にしっかりと貼り付け、それをグッと引っ張ってから顕微鏡で調べます。
最も古い方法の1つは、Burrow InkTestです。ダニの管が疑われる場合は、インクを皮膚に滴下し、アルコール綿棒で余分な水分を取り除きます。実際にダニのダクトがある場所では、インクが浸透して不規則な黒い線になります。ただし、この方法がどれほど具体的または敏感であるかについて、科学的に根拠のある声明はありません。
疥癬:病気の経過と予後
「通常の」疥癬では、病院に行く必要はありません。甲殻類スカビスの病気による重度の外皮の場合、または乳児、幼児、または免疫系が抑制されている人(エイズ患者など)の場合にのみ、病院での入院治療が推奨される場合があります。
それ以外の場合は、しかし、適切で一貫した治療法で、ダニはクリームや薬を使用して数日以内に殺すことができます。
疥癬の症状、特にかゆみは、さらに数週間続くことがあります。特に関係者の皮膚が脱水症や激しい引っかき傷によってさらに損傷を受けた場合、治癒過程には長い時間がかかることがよくあります。
疥癬による繰り返しの感染は、特に地域の施設で問題になります。すべての患者、近くの環境、またはすべての連絡担当者を含める必要があるため、厳格な治療は非常に時間のかかる作業です。
追加情報:
ガイドライン:
- ドイツ皮膚科学および性病学会(DDG)ワーキンググループ皮膚感染症のS1ガイドライン「疥癬の診断と治療」(2016年現在)







.jpg)