乳癌
マリア・フランツ、修士生化学および医学生Martina Feichterは、インスブルックの選択科目の薬局で生物学を学び、薬用植物の世界にも没頭しました。そこから、今日まで彼女を魅了している他の医学的トピックまでそう遠くはありませんでした。彼女はハンブルクのアクセルシュプリンガーアカデミーでジャーナリストとして訓練を受け、2007年からhouseofgoldhealthproductsで働いています。最初は編集者として、2012年からはフリーランスのライターとして働いています。
houseofgoldhealthproductsエキスパートの詳細
Maria Franzは、2020年からhouseofgoldhealthproducts編集チームのフリーランスライターを務めています。生化学の修士号を取得した後、彼女は現在ミュンヘンで人間医学を勉強しています。での仕事で、彼女は読者の間でも医療トピックへの彼女自身の大きな関心を呼び起こしたいと思っています。
houseofgoldhealthproductsエキスパートの詳細 すべてのhouseofgoldhealthproductsコンテンツは、医療ジャーナリストによってチェックされます。乳がん(乳がん)は、女性に最もよく見られるがんです。男性ではめったに発生しません。遺伝的素因と高齢は乳がんの発症を促進します。アルコール、喫煙、肥満、ホルモン剤も病気のリスクを高めます。ここでトピックについてもっと読む:あなたはどのように乳がんを認識しますか?その作成に有利なものは何ですか?それはどのように診断され、治療されますか?どうすれば乳がんを予防できますか?
この病気のICDコード:ICDコードは、医療診断のための国際的に認められたコードです。それらは、例えば、医師の手紙や仕事ができないことの証明書に記載されています。 D05C50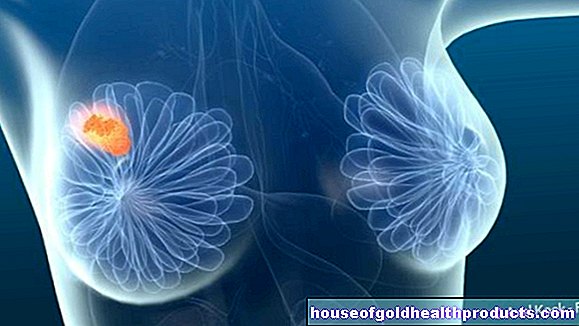
簡単な概要
- 乳がんとは何ですか?乳がんとも呼ばれる乳房の悪性腫瘍。女性で最も一般的な癌
- 頻度:女性の8人に1人が、生涯にわたって乳がんを発症します(生涯リスク)。男性が乳がんになることはめったにありません。彼らの人生の過程で、それは800人に1人の男性に影響を及ぼします。
- 乳がんの形態:浸潤性乳管がん(乳管から始まる)、浸潤性小葉乳がん(腺葉から始まる)、あまり一般的ではない形態(炎症性乳がんなど)
- 危険因子:女性の性別、高齢、遺伝的素因、ホルモン因子(最初の月経初期と閉経の遅い開始、ホルモン製剤の服用、最初の遅い/妊娠なしなど)、アルコール、喫煙、座りがちな生活、肥満、高脂肪ダイエット;男性では、停留精巣、および睾丸または精巣上体の以前の炎症
- 考えられる症状:乳房のしこりや硬化、乳房の形や大きさの変化、乳房の皮膚や乳首の色や感度の変化、乳房の皮膚や乳首の収縮、透明、曇った、または血の分泌物の排出乳首、乳房の皮膚などを沈静化させない発赤またはスケーリング。
- 治療法の選択肢:手術、放射線療法、化学療法、抗ホルモン療法、標的療法(抗体療法など)
- 予後:時間内に検出され治療されれば、乳がんは通常治癒可能です。
乳がん:一般
乳がん(乳がん、乳がん、略してMamma-Ca)は、乳房の悪性増殖です。医師はまた、乳房の悪性(悪性)腫瘍についても話します。乳腺の特定の細胞は、遺伝子を変化させ、制御されていない方法で増殖します。それらは健康な組織に成長し(侵襲的な成長)、それを破壊します。さらに、個々のがん細胞は、血液やリンパ系を介して体内に広がり、他の場所で新しい成長(転移)を形成する可能性があります。
乳がんの頻度
乳がんは女性に最もよく見られるがんです。しかし、多くの人が知らないこと:男性も乳がんになる可能性があります!ただし、それはめったに起こりません。それらはすべての乳がん症例の1パーセントしか占めていません。しかし、2020年には、50万人以上の女性がヨーロッパで乳がんを発症しました。
女性の平均発症年齢は約64歳、男性の平均発症年齢は約72歳です。患者の約4分の1が乳がんで亡くなっています。ただし、回復の可能性は、過去数十年よりも今日の方がはるかに優れています。専門家によると、一方で、これは乳がん治療の進歩によるものです。一方、定期的なスクリーニング検査が確立されています。
疑わしい組織の変化
組織の細胞が増殖するとき、専門家は過形成について話します。その結果、新しい組織の成長が形成された場合、専門家はこれを新生物と呼びます。当初、この組織の変化は実験室でのみ決定でき、後に「しこり」が乳房に形成される可能性があります。良いニュースは、乳房で発見された結節性変化のほとんどは良性であり、健康な組織に影響を与えないということです。一方、乳がんは、疑わしい組織の変化(リスク病変)から発生する可能性があります。
がんはすべての乳房のしこりから発生するわけではありません。医師は、組織の変化が無害であるか危険であるかを教えてくれます。
組織の変化から乳がんを発症するリスクは、年配の女性や、家族にすでに乳がんの症例がある場合に増加します。したがって、原則として、医師はケースバイケースで、胸部で発見された組織の変化のみを観察するか、それともすぐに治療するかを決定します。
乳がん-リスク病変
さまざまな種類の細胞が乳房で増殖し、リスク病変を引き起こす可能性があります。これらは必ずしも前癌の段階ではありません。むしろ、これらの組織の変化は乳がんの発症を促進します。
腺葉の細胞が異常である場合、医師は小葉上皮内腫瘍(LIN)としても知られる小葉腫瘍(LN)について話します。 LNは、乳がんのリスクを4〜12倍増加させます。さらに、腺葉がその形状を保持する危険性の低い「非定型小葉過形成」(ALH)と、多数の腺葉のために腺葉が拡張する「非浸潤性小葉癌」(LCIS)に細分することができます。新しい細胞。
乳管内の細胞も制御不能な方法で増殖する可能性があります。これらの細胞が実際に「正常」に見え、多数しか存在しない場合、医師は一般的な乳管過形成(UDH)について話します。乳がんのリスクはわずかに、1.5倍に増加します。一方、細胞の一部が、たとえば形状や構造が変化した場合、医師はこれを異型乳管過形成(ADH)と呼びます。彼女の乳がんリスクは約4倍高いです。
扁平上皮異型(FEA)のリスクはわずかに高くなります。多くの場合、単一の細胞層、つまり「乳管壁」の特定の細胞(上皮細胞)にのみ影響します。 FEAはADHと密接に関連しており、DCISの初期の形態と見なされています。
可能性のある前癌段階:DCIS
いわゆる非浸潤性乳管がん(DCIS)は、乳がんの予備段階の可能性があると考えられています。乳管の内側を覆う細胞(上皮細胞)は病理学的に変化しています。ただし、それらは乳管(乳管)に「所定の位置」(その場)に残ります。これらの細胞が周囲の乳腺組織に侵入するとすぐに、「本物の」乳がんが発生します。これは、治療を受けていないDCISの女性の約10人に4人に起こります。
DCISが無害なままであることが多い場合でも、常に安全側として扱われる必要があります。あなたの医者はあなたの場合にどの治療法が最も理にかなっているのかをあなたに言うことができます。
この可能性のある前癌段階の診断と治療についての詳細は、DCIS-非浸潤性乳管癌の記事で読むことができます。
乳がん:さまざまな形態
すべての乳がんが同じように作られるわけではありません。医師はさまざまな形態を区別します。最も一般的な2つは次のとおりです。
- 特殊なタイプのない浸潤性乳がん(IC-NST =特殊なタイプなし):以前は浸潤性乳管がんとして知られていた世界保健機関(WHO)は、現在の分類から「乳管」を削除しました。したがって、これらの腫瘍は乳管の一部を示していますが、純粋に浸潤性の乳管がんと見なすには十分ではありません。特殊なタイプのない浸潤性乳がんは、すべての乳がん疾患の約75パーセントを占めています。
- 浸潤性小葉乳がん(ILC):すべての乳がん腫瘍の約15%がこのグループに分類されます。がんはここで腺葉から始まります。
乳がんのいくつかのまれな形態もあります。これらには、例えば、炎症性乳がん(「炎症性」乳がん)が含まれます。この特に攻撃的な乳がんは、皮膚が赤く腫れている炎症反応に関連しています。それはすべての乳がん疾患の約1パーセントを占めています。
乳がんが発生する場所
医師は胸を4つの象限に分割します(時計の文字盤に似た15分のステップ)。このようにして、腫瘍が成長している場所をより正確に特定することが可能です。
- すべての乳がんの約半分は、上部外側象限で発生します。
- 悪性乳房腫瘍の約15%は上部内側象限で増殖します。
- 乳がんの約11%が下部外側象限に発生します。
- 患者の約6%で、がん腫瘍は下部内側象限にあります。
- 症例の約17%で、乳がんは乳頭上または乳頭の下に発生します(網膜乳頭がん)。
男性の乳がん
まれですが、可能性があります。男性も乳がんを発症する可能性があります。影響を受けるのは平均して70歳です。女性と同様に、重要な危険因子は遺伝的素因と不利なライフスタイル(肥満、運動不足、喫煙、高アルコール摂取)です。
子供の頃に下降していない睾丸または他の形態の睾丸脱臼(停留精巣)を患っていた男性も、乳がんにかかりやすくなっています。睾丸の以前の炎症(精巣上体炎)または精巣上体炎(精巣上体炎)も男性の乳がんのリスクを高めます。
男性の乳がんの発症、症状、診断と治療について詳しくは、男性の乳がんの記事をご覧ください。
乳がん:症状
乳がんの兆候には、乳房組織のしこりや硬化、乳頭からの水様または血の分泌物などがあります。乳がんは、乳首や乳房の皮膚の一部が内側に引っ張られた場合にも原因となる可能性があります。このような変更の背後には、比較的無害な原因がある場合があります。ただし、常に医師に苦情を明確にしてもらいます。
乳がんをどのように認識しますか?
女性として、月に一度胸を注意深く触診して、変化を早期に発見する必要があります。乳がんが実際にその背後にある場合、腫瘍を迅速に治療することで回復の可能性を高めることができます。
閉経前に女性の乳房自己検査を行うのに最適な時期は、月経が始まってから1週間後です。その場合、乳房組織は特に柔らかくなり、変化(しこりや硬化など)をより簡単に識別できます。
産婦人科医による定期的な早期診断検査で毎月の乳房自己検査を補います。ドイツの法定健康保険は、30歳以上の女性に年に1回乳房の健康診断を支払います。オーストリアの女性は通常、18歳から毎年婦人科検診を受ける資格があります。スイスの健康保険の基本保険は、少なくとも3年ごとに検査を引き継ぎます。
スクリーニングと早期発見の詳細については、乳がんのスクリーニングの記事をご覧ください。
乳がんの重要な兆候
しかし、できるだけ早く産婦人科医に相談するのが最善である乳がんの可能性のある兆候は何ですか?主な症状は
- 胸部(通常は上部外側象限)または脇の下の新しいしこりまたは硬結
- 乳房のサイズや形を変更しました
- 腕を上げるときの2つの胸の動きの違い
- 収縮した乳房の皮膚または乳首
- 乳房、乳輪、または乳首の皮膚の色または柔らかさの変化
- 乳首からの水っぽいまたは血の分泌物
- 脇の下のリンパ節の腫大
- 胸部の皮膚の新しい永続的な発赤または剥離
これらの症状の1つまたは複数を発見しても、心配しないでください。多くの場合、その背後には比較的無害な原因があります。
たとえば、脇の下のリンパ腺が肥大している場合、原因は感染症である可能性があります。乳房組織の感圧性のしこりが感じられる場合、それは多くの場合、良性腫瘍、無害な嚢胞、または圧迫された結合組織です。
それにもかかわらず、あなたはすぐに見つけるためにすぐに産婦人科医に行くべきです。症状の原因が無害であれば、安心してご利用いただけます。ただし、症状が実際に乳がんである場合は、腫瘍の早期発見と治療により、回復の可能性を大幅に高めることができます。
乳がんは痛みを引き起こしますか?
痛みは多くの病気にとって重要な警報信号ですが、少なくとも初期段階では、乳がんではそうではありません。しかし、進行性乳がんの場合、娘の定着(転移)が痛み、例えば骨転移を引き起こす可能性があります。
-
"ゆっくりしてください!"
の3つの質問
教授博士med。マイケルブラウン、
婦人科および産科のスペシャリスト -
1
マンモグラフィ所見はどの程度安全ですか?
教授博士med。マイケルブラウン
ドイツの乳がん検診では、所見の4%弱が偽陽性であるため、誤警報を発します。ただし、スクリーニングでは通常、まだ小さく、広がっていない腫瘍が明らかになります。この影響を受けた女性の大多数では、化学療法は必要なく、広範囲のリンパ節切除を行う必要はありません。全体として、スクリーニングは乳がんの死亡率を下げることができます。
-
2
乳がんを発見しました。すぐに操作する必要がありますか?
教授博士med。マイケルブラウン
乳がんは通常非常に治療可能です!時間をかけて、認定乳がんセンターに行き、アドバイスを求めてください。手術は常に治療の一部です。化学療法が必要な場合は、通常、手術前に行われます。これにより、腫瘍がそれにどのように反応しているかを確認できます。彼が小さくなった場合、あなたは治療が機能していることを知っています。それが消えていない場合は、さらに治療を続けることができます。
-
3
後で子供を産み、母乳で育てることができますか?
教授博士med。マイケルブラウン
原則として、乳がんを発症した後に子供を産むことは可能です。ただし、抗ホルモン療法は、治療後5〜10年間必要になることがよくあります。あなたが子供を産みたいなら、これは中断されなければなりません-あなたの医者はあなたにアドバイスします。健康な乳房で母乳育児が可能です。乳房が病気の場合、手術の程度や放射線療法の効果によっては、母乳が少なくなったり、授乳が苦痛になります。
-
教授博士med。マイケルブラウン、
婦人科および産科のスペシャリストブラウン教授は主治医として、ミュンヘンの赤十字クリニックのセノロジー部門を率い、そこで学際的な乳房センターを率いています。彼の焦点は婦人科腫瘍学と特別な外科婦人科です。
乳がん:原因と危険因子
他の多くの種類のがんと同様に、乳がんの実際の原因は不明です。しかし、多くの危険因子が乳がんを促進することが知られています。
女性の性別の危険因子
すべての乳がん患者の約99パーセントは女性です。男性が乳がんを発症することはめったにありません。
危険因子としての年齢
統計によると、女性の乳がんのリスクは年齢とともに増加し、75歳から再びわずかに減少します。
- 35〜45歳:女性の約0.9%がこの病気にかかります
- 45〜55歳:女性の約2.1%が病気になります
- 55〜65歳:女性の約3.2%が病気になります
- 65〜75歳:女性の約3.7%が病気になります
- 75年以上:女性の約3.2%が病気になります
危険因子ホルモン
乳がんは主に女性ホルモンに依存して成長します。したがって、さまざまなホルモン因子が乳がんのリスクに影響を及ぼします。
女性が毎月エストロゲンとプロゲステロンのレベルの周期的な変動にさらされる時間が長いほど、乳がんのリスクが高くなります。最初の月経が非常に早く(<11年)、閉経が非常に遅く(> 54年)入った女性は特に危険にさらされています。
妊娠と授乳も乳がんのリスクに影響を与えます。それは、女性が妊娠する頻度が高くなり、授乳時間が長くなるほど減少します。一方、最初の妊娠が遅いことは危険因子です。30歳になるまで女性に最初の子供がいない場合、乳がんのリスクは、初めて母親になる女性よりもわずかに高くなります。若い年齢。
腫瘍の発生に対するホルモンの重要性は、人工ホルモンを服用している場合にも明らかです。「ピル」は乳がんのリスクをわずかに高める可能性があります。子供が生まれる前に少なくとも4年間ピルを服用している女性、および20歳より前に数年間ピルを使用している女性は特に影響を受けます。
更年期症状のためにホルモン補充療法を行うと、乳がんのリスクがさらに高まります。これは、これらの製剤が5年以上服用され、エストロゲンとプロゲスチンの両方が含まれている場合に特に当てはまります。
専門家は、ハーブホルモン(植物エストロゲンなど)を分離して高用量で栄養補助食品として摂取しないようにアドバイスしています(たとえば、更年期症状に対して)。また、乳がんのリスクを高める可能性があります。
太りすぎや座りがちな生活の危険因子
肥満は乳がんのもう一つの重要な危険因子です。これはホルモンとも関係があります。脂肪組織では、エストロゲンのレベルを上げるホルモンが生成されます。特に閉経後、太りすぎは乳がんのリスク、特にいわゆるエストロゲン依存性腫瘍のリスクを高めるようです。
座りがちな生活も乳がんのリスクに悪影響を及ぼします。
危険因子としての食事
高脂肪食は、いくつかの点で健康に悪影響を及ぼします。たとえば、心血管疾患(心臓発作、脳卒中など)や糖尿病(糖尿病)の影響を受けやすくなります。さらに、動物性脂肪(ソーセージ、脂肪質の肉、バターなど)をたくさん食べると、エストロゲンレベルが上昇します。女性ホルモンのこの増加は、乳がんのリスクを高めます。
喫煙とアルコールの危険因子
喫煙と間接喫煙はいくつかの点で健康に有害です。とりわけ、それらは肺がんや乳がんなどの悪性腫瘍の発症を促進します。特に10代の頃に喫煙を始めた少女は、乳房に悪性腫瘍を発症するリスクが高くなります。
アルコールも危険因子です。飲酒の頻度と量が多いほど、乳がんを発症する可能性が高くなります。
危険因子としての遺伝的素因
患者の約30%が家族内に他の乳がんの症例を持っています。これは遺伝的原因を示している可能性があります。しかし、病気の原因となる遺伝子は、100人の患者のうち5〜10人にしか見られません。したがって、遺伝性乳がんはかなりまれです。
特に2つの遺伝子がよく研究されています。それらはBRCA1およびBRCA2と呼ばれます。また、影響が少ないと思われる他の乳がん遺伝子もいくつか知っています。しかし、まだはっきりとはわかりません。
乳がんの遺伝子リスク因子について詳しくは、乳がん遺伝子BRCA1およびBRCA2をご覧ください。
家族に乳がんがある場合は、遺伝子検査を受けることをお勧めします。あなたの場合、これが理にかなっているかどうか医師に尋ねてください。
高密度乳房組織の危険因子
一部の女性は、乳房組織が非常に密集しています。つまり、脂肪組織が少なく、腺組織と結合組織が多くなっています。これにより、乳がんのリスクが5倍になります。理由:乳腺組織が多いほど、変性する可能性のある細胞が多くなります。
マンモグラフィを使用して、乳房組織の密度を判断できます。医師は4つの密度を区別します。
- 密度グレードI:脂肪透過性、透明度の高い乳房組織
- 密度グレードII:適度に透明な乳房組織
- 密度IIIの程度:密な乳房組織
- 密度グレードIV:非常に密度の高い乳房組織
乳房組織の密度は、さまざまな要因によって異なります。ホルモン補充療法中に増加し、妊娠中に減少します。
危険因子電離放射線
小児期または青年期に胸部に放射線を照射した人は、乳がんのリスクがわずかに高くなります。このような放射線療法は、例えばホジキンリンパ腫に必要です。リンパ腺がんの一種です。
放射線やX線などの他の形態の電離放射線も、乳がんや他の形態のがんを引き起こす可能性があります。乳房組織は、特に思春期前と思春期中、そして最初の完全妊娠前に、放射線に特に敏感であると考えられています。年齢とともに、乳房組織は電離放射線に対する感受性が低くなります。
乳がん:検査と診断
乳房のしこりやその他の乳がんの症状(皮膚の収縮や乳頭からの水分の漏れなど)に気付いた場合は、すぐに婦人科医に相談してください。彼は最初にあなたの病歴(既往歴)についていくつか質問します。これは、彼があなたの苦情の原因の根底に到達するのに役立ちます。たとえば、医師はあなたが症状を発見したとき、あなたがホルモンを服用しているかどうか、そしてあなたの家族に乳がんや他のがんの症例があるかどうかを尋ねます。
胸部の触診検査
次に、医師が胸とその周辺(脇の下、鎖骨など)を触診します。座ったり立ったりすることができます。医師の指示に従って、腕をまっすぐにするか、腰に当てます。触診するとき、医師は腫れ、発赤、収縮、乳房と乳首の形の変化に注意を払います。彼はまた乳首を優しく押します。このようにして、彼は分泌物が漏れているかどうかを判断することができます。
超音波
乳房の超音波検査(超音波検査)の一環として、医師は乳房組織自体と脇の下までの領域を検査します。超音波の助けを借りて、彼は皮膚の下の組織を認識し、したがって、変化をより正確に評価することができます。あなたは私たちの記事乳房超音波検査でこれについてもっと読むことができます。
マンモグラフィ
マンモグラフィを使用すると、乳がんの初期段階と初期段階を超音波よりもさらに正確に特定できます。しかし、X線は組織に損傷を与えます。特に若い女性では、細胞がより速く分裂し、より多くの細胞が照射されるためです。したがって、若い患者では、医師は利益がリスクを上回っている場合にのみX線検査を実施します。
ただし、50〜69歳(ドイツとスイス)または45〜69歳(オーストリア)の女性の場合、医師は日常的にマンモグラフィを実施します。この年齢層では、乳がんのリスクが特に高くなります。この年齢の女性は、2年ごとに、法定健康保険の費用でマンモグラフィ(マンモグラフィ検診)を受けることができます。専門家は、癌の特定の疑いがない場合でも、この定期検査を推奨しています。若い女性では、乳がんの特定の疑いがある場合にのみマンモグラフィが注文されます。
胸部X線の手順、重要性、リスクについて詳しくは、マンモグラフィの記事をご覧ください。
生検
乳房のすべての組織変化が悪性であるわけではありません。組織サンプル(生検)を採取することにより、医師はそれが実際に癌であるかどうかを判断できます。医師は、この方法で乳がんの正確な形態を特定することもできます。とりわけ、細胞がすでにどれだけ変化しているか、そしてそれらがホルモンのための多くの結合部位を持っているかどうかを知ることは重要です(すなわち、増殖するためにホルモンが必要です)。この情報がなければ、医師は可能な限り最善の方法で乳がんを治療することができません。
医師は通常、外来で、つまり長期入院せずに組織を切除します。このプロセスの詳細については、記事「生検:乳房」をご覧ください。
磁気共鳴画像法(MRI)
場合によっては、医師は磁気共鳴画像法(MRI)も行います。組織の変化をより適切に区切ることができるようにするために、彼は通常、造影剤(造影剤MRI)も投与します。これにより、彼はあなたの乳房組織の非常に詳細な画像を得ることができ、その上でわずかな変化さえも見ることができます。ただし、この検査は次の場合にのみ必要です。
- 超音波および/またはマンモグラフィは有益ではありませんでした
- 医師は組織を取り除くことができません。たとえば、腫瘍の位置が不利であるか、いくつかの組織部位が疑われるためです。
- 患者は豊胸手術を受けています
- 患者に乳がんの近親者がいる、またはBCRA遺伝子が変化している
確認された乳がんの調査
患者さんが乳がんにかかっていることが確認された場合は、さらに検査が行われます。彼らは、がんが体内に広がっているかどうか、そしてどこまで広がっているかを示す必要があります。たとえば、胸部のX線検査(胸部X線)では、肺の娘腫瘍(肺転移)を検出できます。肝臓の沈下は、超音波を使用して検出できることがよくあります。
骨の核医学検査(骨シンチグラフィー)は、がん細胞が骨格に定着したかどうかを示すことができます。造影剤を使用したコンピューター断層撮影(CT)も、転移を探すのに役立ちます。再発または転移のリスクが高い患者の場合、現在有効なガイドラインでは、胸部および腹部のコンピューター断層撮影検査が推奨されています。
病理学的所見
さまざまな検査結果に基づいて、医師はいわゆる病理学的所見を作成します。乳がんの特徴を、主に略語の形で記録します。
たとえば、TNM指定は
- 腫瘍の大きさ(T1からT4)、
- 隣接する(局所的な)リンパ節が影響を受けているかどうか(N0からN3)および
- 乳がんがすでに体の他の部分に(遠隔)転移を形成しているかどうか(はい= M1、いいえ= M0)。
例:T4 N3 M0は、周囲の組織に浸潤した大きな腫瘍(T4)、腋窩および/または鎖骨の多くのリンパ節に転移した癌細胞(N3)を表しますが、遠隔転移はまだ形成されていません(M0)。
TNM指定の前にあるさらなる略語は、追加情報を提供します。たとえば、前の「c」は、医師が臨床検査(たとえば、画像診断、生検)に基づいて癌を分類したことを意味します。前に「p」が付いているTNMの指定は、手術後に実施された組織(組織病理学的)検査結果に基づいています。
グレーディング(腫瘍の変性の程度)も、乳がんの病期の分類にとって重要です。組織がどれだけ変化したかを示します。それは4つの段階から成ります:G1(細胞はほとんど変化せず、腫瘍は通常ゆっくりと成長し、あまり積極的ではありません)からG4(細胞は強く変化し、腫瘍は通常急速に成長し、周囲の組織に積極的に成長する傾向があります)。
病理学的所見はまた、腫瘍のホルモン受容体の状態を示しています。これは、患者の乳がんにエストロゲン(ER +またはER陽性)および/またはプロゲステロン(PgR +またはPgR陽性)のドッキングポイントが多数あるかどうかを示します。多くの場合、両方がホルモン受容体陽性(HR +またはHr-pos。)として一緒に述べられています。これは治療計画にとって重要です。多くのホルモン受容体を持つ腫瘍はホルモンを介して成長します。あなたが彼からこれらのホルモンを取り除くならば、それは彼の成長を遅くします。
HER2受容体の状態は、腫瘍細胞の表面に成長因子(HER2 / neu受容体、ERBB2またはerbB2)のドッキング部位が多数あるかどうかを示します。もしそうなら(HER2陽性)、病気は通常より攻撃的な経過をたどります。ドッキングサイトをブロックすると、乳がんの増殖を防ぐことができます。
診断に適さない:腫瘍マーカー
以前に期待されていたように、乳がんは血液中の腫瘍マーカーを使用して診断することはできません。腫瘍マーカーは、血液または組織中の濃度が癌で増加する可能性があるタンパク質です-それらは腫瘍自体によって、または腫瘍に応答して健康な細胞によって生成されるためです。
しかし、他の疾患もそのような腫瘍マーカーの濃度を増加させる可能性があります。したがって、それらは通常、癌の診断には適していません。しかし、彼らの助けを借りて、癌の進行と治療の成功を評価することができます。これは乳がんにも当てはまります。乳がんの最も重要な腫瘍マーカーはCA15-3です。 CEAも役割を果たします。医師は定期的に乳がん患者の両方の腫瘍マーカーを測定して、腫瘍がどのように進行しているか、治療がどの程度うまく機能しているかを確認します。
乳がん:治療
あなたが乳がんを患っている場合、あなたを治療している医師はあなたに個別の治療計画を与えます。それは、どの乳がんが存在するか、そしてそれがどれだけ進行しているかに依存します。癌細胞の特性も決定的です-例えば、それらがそれらの表面にホルモンおよび/または成長因子の受容体を持っているかどうか。さらに、医師は治療を計画する際に、あなたの年齢、あなたの一般的な健康状態、およびあなたのホルモン状態(すなわち、あなたが閉経を経験しているかどうか)を考慮に入れます。
治療計画は通常、いくつかの要素で構成されています。医師は、あなたの症例で成功する可能性が最も高いと約束する治療方法を組み合わせます。原則として、乳がんには次の治療オプションがあります:手術、化学療法、放射線療法、(抗)ホルモン療法、および抗体療法などの標的療法。
癌の種類と病期に応じて、医師は、多くの研究によると、可能な限り最高の成功を約束する特定の治療アプローチを推奨しています。主治医がこれを詳しく説明します。あなたの懸念や願いについて率直に話してください。
アジュバント、ネオアジュバント、姑息的
乳がんの手術は、ほぼすべての患者に行われます。通常、治療の成功を改善するために、別の治療法が手順に従います。医師はこれを「アジュバント」と呼んでいます。たとえば、多くの患者は補助化学療法または放射線療法を受けます。
腫瘍が外科的に切除される前に、医師が化学療法または放射線療法を行う場合があります。目的は、手順の前に腫瘍のサイズを縮小することです。この場合、医師はネオアジュバント治療について話します。
化学療法なども緩和的に使用することができます:場合によっては、乳がんが進行し、治癒が不可能になることがあります。その後、緩和治療は少なくとも腫瘍の成長を遅らせ、症状を緩和することができます。
乳がん:手術
医師はほとんどの場合、乳がんを外科的に切除します。可能な限り、彼は乳房温存療法(BET)を選択します。ただし、場合によっては、乳房全体を切断する必要があります(乳房切除術)。その後、乳房を再建することができます。
乳房温存療法(BET)
乳房温存療法では、乳房自体が(大部分)保存されている間に、医師が腫瘍を切除します。これは多くの患者で可能です。ただし、特定の要件を満たす必要があります。たとえば、医師は腫瘍が限局している場合にのみ乳房温存手術を行うことができます。さらに、乳房に対して大きすぎてはならず、多中心的に成長してはなりません(つまり、乳房の異なる象限にあるいくつかの病巣で構成されてはなりません)。
癌性腫瘍とともに、医師は健康な組織から縁を取り除きます。彼は、辺縁の癌細胞が体内に残っていないことを確認したいと考えています。彼はまた、すぐ隣のリンパ節(センチネルリンパ節)を切り取ります。手術中、彼は顕微鏡でそれらを調べて、それらがすでに癌細胞に感染しているかどうかを確認します。もしそうなら、彼はまた脇の下からリンパ節を切り取らなければならないでしょう。
乳房温存手術の後には通常、放射線療法(補助放射線療法)が続きます。
乳房切除術
一部の乳がん患者では、腫瘍が大きすぎて乳房温存手術ができません。次に、乳房全体を取り除く必要があります。医師はこの手順を乳房切除術と呼んでいます。また、他の理由で必要になる場合もあります。たとえば、腫瘍が乳房の異なる象限にある複数のがん病巣で構成されている場合(多施設乳がん)。医師はまた、炎症性乳がんのために乳房全体を切除します。
乳房切除術にはさまざまな種類があります。過去には、乳房の筋肉はすべての乳房組織、上にある皮膚、乳首とともに除去されていました。今日、医師は通常、胸筋を保護するためのより穏やかな技術を使用しています。時には彼らは胸の皮膚と乳首を所定の位置に残すことさえあります。
乳房切除術の手順とリスクについて詳しくは、乳房切除術の記事をご覧ください。
医師は、事前に患者と最も適切なOPバリアントについて話し合います。ちなみに、乳がんの初期段階では、乳房温存療法とその後の放射線療法は、乳房全摘術と同じくらい良好な予後を示します。
豊胸
多くの場合、乳房切断の後に乳房再建が行われます。除去された乳房は、プラスチック製のインプラントまたは独自の組織で再建されます。乳房の増強は、乳房温存手術後、外科医が腫瘍を取り除くために乳房から多くの組織を切除しなければならない場合にも役立ちます。
どちらの場合も、次のことが当てはまります。乳がん手術後の乳房の増強は、虚栄心からの美容整形ではありません。特に乳房切除後、多くの女性は「不完全」で、以前よりも女性らしさを感じなくなります。乳房温存手術は、たとえば乳房が後で異なって見える場合など、心理的にストレスを感じることもあります。乳房再建は、影響を受けた人々が自分の体で再び気分が良くなるのを助けることができます。これは癒しのプロセスにとって重要です!
乳房の増強には医学的な理由もあります。一部の患者は、乳房を切除した後、腰痛や姿勢の悪さを感じ、永久に骨に損傷を与える可能性があります(姿勢の損傷)。したがって、乳房再建のオプションについて医師に詳細なアドバイスを求めることを恐れないでください!
乳房再建のトピックについて詳しくは、乳房増強の記事をご覧ください。
人工乳房
あるいは、乳房の欠如は人工乳房(乳房エピテーゼ)で隠すことができます。さまざまなモデルが利用可能です:
最も単純な変形は、例えば、フォームまたはシリコーンで作られたインサートです。ブラに押し込まれ、欠けている乳房を視覚的に交換します。医療用品店では、インソール用の統合ポケットを備えた特別な義足ブラを入手できます。このようなポケット付きの特別な水着やビキニもご利用いただけます。
別の変形は、自己接着性のプロテーゼである。それらは皮膚に直接着用されます。女性は、外科的瘢痕が完全に治癒し、放射線療法が完了した後にのみ、そのような粘着性の補綴物を着用する必要があります。
乳がん:放射線
乳房温存手術後、時には乳房切除後も、患者は通常(補助)放射線療法を受けます。体内に残っている可能性のある乳がんの残留物は、高エネルギー放射線によってひどく損傷し、死亡します。
医師は通常、乳房全体を照射します。彼はしばしば鎖骨の下と脇の下のリンパ節を照射します。高齢の患者または再発のリスクが非常に低い場合にのみ、彼は放射線を腫瘍があった乳房の部分に制限します(部分的な乳房放射線)。
乳がん患者は、できるだけ早く、つまり外科的創傷が完全に治癒したらすぐに放射線療法を開始する必要があります。放射線は通常、週に数日行われます。それがどのくらい続くか、そして医者がどの放射線量を使うかは患者ごとに異なります。
場合によっては、術前補助放射線療法も有用です。つまり、手術前に腫瘍を照射します。これにより、乳がんの焦点が縮小され、外科医は最終的に乳がんをより簡単に取り除くことができるようになります。乳がんの手術ができない場合、または患者さんが手術を拒否した場合、医師は自分で放射線療法を行うことがあります。
乳がん放射線の副作用
今日では、光線を非常に特異的に目的の組織領域にのみ向けることが可能であり、したがって、主に健康な細胞または器官を節約することが可能です。それにもかかわらず、副作用を完全に排除することはできません。照射部位の皮膚は非常にストレスがかかっています。重度の日焼けと同様に、痛みを伴う赤みや水ぶくれにさえ反応する可能性があります。脱毛も発生する可能性があります。リンパ節に放射線を照射すると、胸や腕にリンパ液がたまることがあります(リンパ浮腫)。
乳がんのリンパ浮腫は、腫瘍の直接的な結果である可能性があり、手術および/または放射線照射後にも発生する可能性があります。
乳がん:化学療法
医師は乳がんに対して化学療法を頻繁に使用します。患者はいわゆる細胞増殖抑制剤を受け取ります(通常は点滴として、時には錠剤としても):有効成分は体内に分布し、血液およびリンパ系の最小の、これまで発見されていない腫瘍巣や個々の癌細胞にさえ到達します。これらは細胞増殖抑制剤によって非常に損傷を受けているため、死にます。
化学療法は、手術前(ネオアジュバント)または手術後(アジュバント)に実施できます。医師は緩和療法としてもそれらを使用します。乳がんが不治の場合、細胞増殖抑制剤は少なくとも腫瘍の成長を遅らせることができます。
化学療法:複数サイクル
通常、患者は数サイクルでさまざまな細胞増殖抑制剤を投与されます。医師は、これらがどの薬で、いくつあるかを個別に判断します。化学療法の副作用を可能な限り低く保つために、個々のサイクルの間に短い休憩があります。
化学療法ポート
医師は通常、細胞増殖抑制剤を注入として投与します。各治療サイクルの前に患者の静脈を刺す必要がないように、彼は皮膚の下(通常は鎖骨の下)にポートを挿入することができます。これは、心臓の近くの大きな静脈につながるチューブ(カテーテル)を備えた小さな金属製またはプラスチック製のチャンバーです。医師は特殊な針を使用して細胞増殖抑制剤を静脈に投与します。
港は長期間(数年でも)体内にとどまることができます。患者は、埋め込まれた小さなチャンバーによって動きが制限されることはなく、医師と相談して、入浴、シャワー、またはスポーツをすることもできます。
化学療法の副作用
細胞増殖抑制剤は、健康な細胞と癌性の細胞を区別できません。したがって、治療は望ましくない影響を与える可能性があります。急速に分裂する細胞は特に損傷を受けます。癌細胞に加えて、これらには、例えば、骨髄中の造血細胞が含まれる。その結果、患者の赤血球と白血球および血小板が少なすぎる場合があります。彼らは貧血に苦しんでおり、血液凝固が損なわれ、感染症にかかりやすくなっています。
化学療法はまた、しばしば毛根細胞を損傷し、脱毛を引き起こします。その他の一般的な副作用は、吐き気と嘔吐、下痢、食欲不振、持続的な倦怠感と倦怠感です。
細胞増殖抑制剤の望ましくない影響について詳しくは、化学療法:副作用の記事をご覧ください。
乳がん:抗ホルモン療法
すべての乳がんの約3分の2は、多くのエストロゲンおよび/またはプロゲステロン受容体を持っています。したがって、それらは女性ホルモンを通して成長します。このような腫瘍の場合、(抗)ホルモン療法(内分泌療法)が問題になります。患者は、ホルモン依存性の腫瘍増殖を停止または少なくとも遅らせる薬を受け取ります。作用の正確なメカニズムに応じて、これらは抗エストロゲン、アロマターゼ阻害剤、またはGnRH類似体です。
乳がんの(抗)ホルモン療法は数年間続きます。治療の考えられる副作用には、ほてりや気分のむらなどの更年期症状が含まれます。また、すでに閉経を過ぎた患者にも発生する可能性があります。
抗エストロゲン
抗エストロゲンは、癌細胞の結合部位を占有し、細胞内のエストロゲン依存性プロセスを阻害することにより、女性ホルモンのエストロゲンの効果を阻害します。
乳房組織の主な抗エストロゲン薬はタモキシフェンです。閉経前後の患者さんに適しており、1日1回錠剤として服用します。乳房細胞のエストロゲンに対してのみ作用しますが、子宮内膜のエストロゲンとまったく同じように作用するため、医師はタモキシフェンを選択的エストロゲン受容体モジュレーター(SERM)と呼んでいます。したがって、薬の効果は問題の細胞の種類に依存します。
常にエストロゲンを中和する準備はフルベストラントです。したがって、それは実際の抗エストロゲンと見なされます。また、エストロゲン受容体の数を減らします。医師は主に進行性または転移性乳がんのフルベストラントを処方します。
アロマターゼ阻害剤
アロマターゼ阻害剤は、体が筋肉や脂肪組織でエストロゲンを生成するのをブロックしますが、卵巣ではブロックしません。したがって、それらは閉経後の患者(卵巣がすでにホルモンの産生を停止している場合)にのみ適しています。アロマターゼ阻害剤は1日1回錠剤として服用します。よく知られているアロマターゼ阻害剤は、アナストロゾール、レトロゾール、エキセメスタンです。
GnRHアナログ
GnRH類似体(ブセレリンやゴセレリンなど)は、卵巣でのエストロゲンの産生を阻害する人工ホルモンです。したがって、閉経前の乳がんの治療に適しています。患者は、GnRH類似体によって「人為的に閉経」します。薬は数週間または数ヶ月ごとに皮下注射されます。
(抗)ホルモン療法における活性物質の異なるグループは、互いに組み合わせることができます。医師は通常、タモキシフェンまたはアロマターゼ阻害剤と一緒にGnRH類似体を投与します。
医師はまた、化学療法を開始する前に、出産の可能性のある患者にGnRH類似体を使用することがよくあります。これは、関係者が治療後も生殖できるようにするのに役立ちます。細胞増殖抑制剤はまたあなたを不妊にすることができます。これについては医師に詳しく相談してください。
乳がん:標的療法
標的療法は、腫瘍の成長に重要な癌細胞のプロセスを特異的にブロックします。薬は癌細胞の特定の標的構造を攻撃します。細胞がそのような標的構造を持っている場合にのみ、標的療法を検討することができます(常にそうであるとは限りません)。通常、医師は他の方法(化学療法など)に加えて、進行性乳がんにのみこれらの治療法を使用します。以下は、乳がん治療のために承認された標的薬のいくつかの例です。
HER2抗体
乳がんに対する標的療法の1つは、HER2抗体(トラスツズマブ、ペルツズマブ)を用いた抗体療法(免疫療法)です。一部の乳がんには、成長因子、いわゆるHER2受容体(HER2 / neu受容体)のドッキングポイントが多数あります。水面。これらの腫瘍は特に積極的に成長します。したがって、過去には、影響を受けた女性をそれほどうまく助けることがしばしば不可能でした。これは、HER2抗体療法の導入によって変わりました。HER2抗体は受容体をブロックするため、成長因子はドッキングできなくなります。癌の成長が遅くなるか、ブロックされます。
HER2抗体トラスツズマブはすでに乳がんの初期段階で承認されていますが、進行性および転移性乳がんにも使用できます。医師は、腫瘍(ネオアジュバントまたはアジュバント)の外科的切除の前後にトラスツズマブを注入として投与します。
医師は、トラスツズマブと一緒にペルツズマブと呼ばれる別のHER2抗体を投与することがあります。同様に機能しますが、トラスツズマブとは異なる場所で結合します。したがって、両方の抗体と化学療法の組み合わせは特に効果的です。
チロシンキナーゼ阻害剤
腫瘍が成長するには特定の酵素が必要です。これらには、いわゆるチロシンキナーゼが含まれます。それらはチロシンキナーゼ阻害剤でブロックすることができます。ラパチニブはこのグループの薬に属しています。成長受容体EGFRおよびHER2の対応するチロシンキナーゼ部位をブロックします。したがって、医師はHER2陽性乳がんにのみ投与します。有効成分は錠剤として摂取されます。医師は、化学療法、ホルモン療法、または抗体療法に加えて、通常は他の療法がすでに行われた後にのみ、進行性乳がんにそれを使用します。
血管新生阻害剤
腫瘍が特定のサイズを超えると、より多くの酸素と栄養素が必要になります。既存の血管では十分ではありません。次に、腫瘍自体が新しい血管の形成を刺激します(血管新生)。いわゆる血管新生阻害剤を使用すると、新しい血管の形成を防ぐことができます-腫瘍の「飢餓」。血管新生阻害剤の例は、有効成分のベバシズマブです。化学療法に加えて、進行性乳がんの患者さんへの点滴として投与されることもあります。
骨標的療法
化学療法や抗ホルモン療法で使用される薬の多くは骨を損傷します。それらは骨の物質を分解し、それを不安定で壊れやすくします(骨粗鬆症)。これを避けるために、医師は時々骨指向療法を使用します。アレンドロネートなどのビスフォスフォネートは、骨量の減少を防ぎ、残りの骨量を強化します。患者は通常それを錠剤として受け取ります。別の方法はデノスマブ抗体です。
医師はまた、乳がんからの骨転移にもこれらの薬を使用しています。
乳がん:さらなる治療法
手術や化学療法などを伴う乳がん治療に加えて、他の手段が役立つ可能性があります。それらのいくつかは、治療の副作用を予防または軽減するために使用されます。たとえば、化学療法はしばしば吐き気と嘔吐を引き起こします。特別な薬、いわゆる制吐剤(制吐剤)は、これを防ぐのに役立ちます。それらは通常、化学療法の直前と化学療法中に投与されます。これは、多くの場合、過去によく見られ、多くの患者が依然として恐れている嘔吐がなくなったことを意味します。
鍼治療はまた、吐き気や嘔吐を和らげることができます。がん患者の持続的な疲労感や倦怠感(倦怠感)に対しては、針を的を絞って配置することが推奨されることがよくあります。
ヨガはまた、ストレス、不安、うつ病、疲労感(倦怠感)を防ぎ、癌患者の生活の質を向上させることができます。
スポーツや運動をすることも重要です。自分の体がどれだけ扱えるかわからない場合は、医師に相談してください。
乳がんの薬用植物
一部の患者は、薬用植物による乳がん治療を支持しています。これは、場合によってのみ意味があります。いくつかの例:
患者が膨満感を感じるときは、フェンネルティーが役立ちます。ブラックコホシュ抽出物は、例えば、抗ホルモン療法の結果として発生するほてりを和らげることができます。しかし、これまでのところ、起こりうる副作用や癌治療との相互作用については何も知られていません。
ヤドリギの抽出物は、いくつかの方法で乳がん(および他の形態のがん)を助けると言われています:それらは腫瘍に対して働き、再発を防ぎ、化学療法の耐性を改善すると考えられています。しかし、これまでのところ、これらの効果を確実に証明することはできませんでした。一部の患者はまた、通常は皮下注射されるハーブ製剤に対してアレルギー反応を示します。さらに、ヤドリギ抽出物が進行中の腫瘍治療に影響を与えるかどうかは明らかではありません。
乳がんの治療中に薬草を使用する予定がある場合は、まず医師に相談してください。彼は起こりうる副作用や相互作用についてあなたに知らせることができます。
癌が悪性疾患とうまく闘うには、代替の治癒方法だけでは十分ではありません。ただし、従来の治療はサポートできます。
乳がんの食事療法
乳がんが進行していない限り、患者の代謝に直接影響を与えることはありません。原則として、特別な食事は必要ありません。健康な人と同じように、乳がん患者はバランスの取れた食事をとるべきです。そうすれば、ビタミン剤や栄養補助食品も不要になります。
さらに、乳がんの女性は、自分の体が必要なだけのエネルギーを供給していることを確認する必要があります。それ以上でもそれ以下でもありません。乳がんで太りすぎになると、再発や死亡のリスクが高くなります。特に進行性乳がんで発生する低体重も問題です。低体重の患者は通常、癌治療にも耐えられません。
推奨されない治療法
乳がんのさまざまな治療のヒントが本、インターネット、口コミで広まっていますが、専門家はこれに反対するようアドバイスしています。なぜなら、それらは役に立たず、時には悪影響を与えることさえあるからです。いくつかの例:
- 酸素療法とオゾン療法は悪影響を与える可能性があるため、お勧めしません。
- 亜鉛、マグネシウム、またはヨウ素のサプリメントの効果はまだ完全には理解されておらず、有害である可能性もあります。特に亜鉛は実験室での実験ではうまくいきません。ヨウ素の場合、プラスの効果の証拠もあります。
- ビタミンA、C、E(ベータカロチン)を含む高用量の製剤も推奨されていません。それらは、放射線療法または化学療法の効果を弱める可能性があります。
- ホルモン感受性の乳がんを患っている場合は、(潜在的に)ホルモン作用のある高用量の物質を服用しないでください。これらには、例えば、更年期症状のホルモン補充療法のための薬、植物エストロゲン(大豆、レッドクローバー、チャイニーズアンジェリカ、セージなど)、ならびにオオアザミ、高麗人参およびホップ製剤が含まれます。あなたは抗ホルモン療法を弱めることができます。
- 乳がんの抗ホルモン療法、化学療法、または抗体療法中は、治療効果を弱める可能性があるため、セントジョンズワートは避けてください。
- 有効成分5-フルオロウラシルを含む化学療法を受けている場合は、葉酸サプリメントを服用しないでください。そうでなければ、化学療法は細胞にはるかに有害な影響を与える可能性があります。
セカンドオピニオンをゲット!
提案された治療計画について確信が持てませんか?それならあなたの医者にそれを言うことを恐れないでください。彼があなたの懸念を解決できない場合、あなたは独立した専門家からの第二の医学的意見を受ける権利があります。健康保険会社やがんカウンセリングセンターが適切な専門家を見つけるお手伝いをします。
次に、この2番目の専門家の紹介が必要になり、初期診断につながったすべての文書(検査結果、X線など)、および診断の概要と計画された対策を提供する必要があります。最初の治療医は、これらの文書またはそれらのコピーを提供する義務があります。
2番目の専門家はこれらの文書を調べ、通常、あなたの状況をさらによく評価できるようにするために、個人的な面接を求めます。その結果、彼は提案された治療法を確認したのかもしれません。しかし、彼はいくつかの(マイナーな)変更を提案することもできます。セカンドオピニオンとセカンドオピニオンが大きく異なる場合は、2人の医師が互いに相談し、患者としてさらに不安にならないように共同治療の推奨事項を策定する必要があります。
別の専門家によるセカンドオピニオンの費用は通常、法定健康保険会社が負担します。民間保険に加入している場合は、保険契約をチェックして、そのような費用がカバーされているかどうかを確認できます。いずれにせよ、セカンドオピニオンを取得する前に、健康保険会社とのコストの問題を明確にする必要があります。
乳がん:転移
4人に1人の患者で、腫瘍は病気の過程で体の他の部分に娘腫瘍(転移)を形成します。転移は診断時にすでに存在している場合もありますが、多くの場合、転移は後になるまで発症しません。原則として、転移は発症する可能性が高い
- 癌が遅れて発見されたとき
- 癌細胞の特定の生物学的特性を持つ
- 病気の最初の数年で、しかし転移はまだ数年後に発生する可能性があります
乳がんの転移はどこでどのように発生しますか?
がん細胞は乳房の主な腫瘍から剥離し、血流またはリンパの流れとともに体の他の領域に運ばれ、そこで付着して新しい成長(造血性およびリンパ性転移)を形成します。最も一般的な乳がんの転移は、骨、肝臓、肺で発生します。しかし、時にはそれらは脳などの他の臓器にも見られます。
骨転移
乳がんは骨、特に脊椎に転移する可能性がありますが、大腿骨や上腕骨、骨盤、肋骨、胸骨、頭蓋骨の屋根などの他の骨に転移することもあります。影響を受けた人々は骨の痛みに苦しんでいます。さらに、影響を受けた骨はより簡単に壊れることがあります-医療専門家はそのような癌関連の骨折を病的骨折と呼びます。骨転移は、X線検査、コンピューター断層撮影(CT)、および磁気共鳴画像法(MRI)によって検出できます。骨シンチグラフィーは、骨の関与がどれほど広範囲に及ぶかを示しています。
肝転移
肝臓での乳がんの転移は、多くの場合、長期間症状を引き起こしません。腹部膨満やその他の消化器系の問題、食欲不振、体重減少などの非特異的な症状を引き起こすことがあります。肝転移が疑われる場合、医師は超音波を使用して腹部を検査します。所見が不明確な場合は、コンピューター断層撮影法または磁気共鳴断層撮影法が役立ちます。
肺転移
進行性乳がんにおいて、説明なしに咳や息切れが発生した場合(呼吸器感染症など)、肺の乳がん転移が原因である可能性があります。この疑いは、医師が患者の胸部をX線撮影することで明らかになります(胸部X線)。
脳転移
乳がんは脳に転移することがあります。影響を受けた脳の領域に応じて、結果は多種多様な症状になります。これらは、頭痛、知覚障害、意識障害または言語障害、さらには発作である可能性があります。脳転移は、コンピューター断層撮影法または磁気共鳴画像法を使用して検出することができます。
転移のさらなる検査
可能であれば、医師は転移から組織サンプルを採取し、実験室で分析します。転移は、乳房の元の腫瘍とは異なる生物学的特性を持っている場合があります。原発腫瘍(乳房腫瘍)はホルモン依存的に増殖する可能性がありますが、転移は増殖しません。 (抗)ホルモン療法は、乳房の腫瘍に対してのみ効果があり、転移に対しては何も効果がありません。
転移は、最初に乳がん治療が成功した後、しばらくしてから現れることがあります。これらは、医学的には再発と呼ばれる再発を表します。このような場合、新しい組織サンプルが特に重要です。さらに、腫瘍マーカーも役立つ可能性があります。治療が成功すると、腫瘍マーカーが脱落します。再び増加する場合、これは乳がんまたは転移の新たな増加を示している可能性があります。
乳がん転移の治療
医師は、乳がん転移の治療法を患者ごとに個別に計画します。彼はまたそれらを何度もチェックし、必要に応じてそれらを調整します。医師は通常、転移を全身的に治療します。つまり、全身に作用し、散在するがん細胞に対して作用する薬を使用します。乳がんと同様に、これらは抗ホルモン薬(抗ホルモン療法)または細胞増殖抑制薬(化学療法)である可能性があります。転移に対して標的薬(HER2抗体など)を使用することもあります。
さらに、骨転移のある女性にもビスフォスフォネートが投与されることがよくあります。これらの有効成分は、転移が骨組織に与えるダメージを少なくすることを保証することができます。これにより、骨がより安定し、骨折しにくくなります。
医師はいくつかの転移を外科的に取り除くか、それらを照射します。それから彼は治療を地方または地域として説明します。
乳がんの転移は、影響を受けた人々に大きな痛みを引き起こす可能性があります。次に、適切な疼痛管理が必要になります。これには主に鎮痛剤が含まれます-医師はタイプと投与量を個別に調整します。さらに、痛みはしばしば非薬物法で軽減することができます。これは、たとえば、冷熱または熱の適用(バス、パックなど)、および自律訓練法などのリラクゼーション法である可能性があります。
乳がんの転移:平均余命と予後
女性が「転移性乳がん」と診断されたとき、それはしばしば大きなショックです。なぜなら、癌は通常、もはや完全に治癒することができないからです。個々の予後は、乳がんの正確な種類や転移の場所など、さまざまな要因によって異なります。場合によっては、状態が急速に悪化します。他のケースでは、乳がんが転移したとしても、適切な治療を受けた女性は何十年も生き残ることができます。適切な治療法は、さらなる腫瘍の成長を止め、特定の状況下では、少なくとも一時的にがんを抑制することができます。
原則として、乳がんの正確な経過を予測することはできません。予後に関する情報は、統計と経験値に基づいていますが、関係する個人に適用する必要はありません。
乳がん:アフターケアとリハビリ
最初の治療(手術、化学療法、放射線療法)が完了した後はどうなりますか?多くの乳がん患者がこの質問に関心を持っています。心配しないでください-あなたは一人にされることはありません!アフターケアの一環として、あなたはより長い期間世話をされます。医師は、再発を早期に発見するために定期的なフォローアップ検査を実施します。
リハビリテーションは乳がんでも重要です。患者さんが日常生活に戻りやすくなるはずです。
乳がん後のリハビリテーション
乳がん後のリハビリテーションは、影響を受けた人々が日常生活、社会的生活、そして必要に応じて職業生活にできるだけ簡単に戻るのに役立つはずです。また、がんとその治療によって引き起こされる長期的な影響や障害(リンパ浮腫など)を予防または軽減することも目的としています。
適切なリハビリテーション手段を選択する際には、患者のニーズと希望が大きな役割を果たします。患者さんや医師と一緒に、意味のある対策について話し合うのが一番です。可能なオファーは次のとおりです。
- 乳がんやその他の健康に関する情報とトレーニング
- スポーツと運動療法
- 栄養アドバイスとトレーニング
- リンパ浮腫の治療
- 病気への対処をサポートするための心理カウンセリングとセラピー、リラクゼーションプロセスと芸術的セラピー(音楽療法など)、作業療法
- 社会的および社会的法律の問題に関するアドバイス、給付金の申請の支援、または重度障害者のパス
- 専門的および社会的統合、医療アフターケアの計画および一般的なさらなるケアを支援するための措置
患者が入院患者として収容される専門クリニックでは、数週間の終日リハビリテーションプログラムを提供しています。いくつかの場所では、デイクリニックで外来リハビリのオファーもあります。
リハビリテーションは通常、がん治療が完了した直後に行われます(フォローアップリハビリテーション、フォローアップ治療)。場合によっては、患者がこれを後で開始した場合、保険会社はそれに対して支払いをしません。最初の治療の直後にフォローアップのリハビリテーションが不可能な場合があります。乳がんの後にこのような「治療」を開始することはできますが、事前に担当の保険会社に相談する必要があります。
乳がんの患者さんは、日常生活で問題が発生した場合でも、帰国後もリハビリを申請することができます。これには、例えば、精神腫瘍学的アドバイス、リハビリスポーツグループへの参加、または栄養アドバイスが含まれます。患者は、フォローアップケアを担当する医師とこれについて話し合う必要があります。
アドバイスとアプリケーション
患者は自分で乳がんの後にリハビリを申請しなければなりません。フォローアップリハビリテーションは、最初の治療段階が終了する前に適用する必要があります。病院の患者は、クリニックの社会福祉サービスから申請の支援を受けることができます。外来リハビリを希望する法定健康保険の乳がん患者は、リハビリサービスセンター(www.reha-servicestellen.de)にアドバイスを求めることができます。
費用
法定保険に加入している患者のリハビリ費用は、健康保険または年金保険でまかなわれています。ただし、患者は通常、追加の支払いを行う必要があります。場合によっては、自己負担の支払いを免除されることがあります。あなたの保険会社はあなたが持っているかもしれないどんな質問にも答えます。民間保険会社は、保険契約で合意されている場合にのみリハビリ費用を負担します。
乳がん後のフォローアップケア
最初の乳がん治療が完了した後、フォローアップケアが続きます。 20年後でも、乳がんは腫瘍の元の場所で再発するか(局所再発)、転移を引き起こす可能性があります。したがって、一貫したフォローアップケアが非常に重要です。だから医者はできます
- 早期に他の乳房の再発または腫瘍を検出する
- 通常数年間続く抗ホルモン療法を受けている患者の世話
- 乳がん治療の副作用を認識して治療する
- 心理的に患者をサポートし、アドバイスします
進行性乳がん(転移を伴う)の女性は通常、恒久的に治療されます。ここでは、心理社会的支援と生活の質を向上させるすべての対策が特に重要です。
フォローアップ検査はどのように見えますか?
フォローアップ検査のために、患者は常駐医師(産婦人科医または腫瘍学者=癌の専門家など)または専門の外来診療所に行くことができます。
検査は詳細な議論(既往歴)から始まります。医師は患者に彼女の現在の健康状態は何か、そして彼女が症状や治療の副作用に苦しんでいるかどうかを尋ねます。次に、胸、脇の下、そこにあるリンパ節を触診します(身体検査)。
彼はまた、定期的に胸部X線(マンモグラム)と超音波検査を行っています。高リスクの患者(たとえば遺伝的変化がある)では、医師は通常、乳房のMRIも手配します。
身体検査または画像検査で異常が明らかになった場合は、さらに検査が必要です(血液検査、MRI、CTなど)。必要に応じて、医師は患者を他の専門医(放射線科医など)または乳がんセンターに紹介します。
フォローアップ訪問:スケジュール
フォローアップケアは、一次治療(手術、化学療法、および/または放射線療法など)が完了するとすぐに開始されます。あなたの医師は、あなたの場合、フォローアップ検査がどのくらいの期間、どのくらいの頻度で意味をなすかを教えてくれます。専門家は、無症候性の患者には次のスケジュールを推奨しています。
- 1年目から3年目:3ヶ月ごとの話し合いと触診検査。マンモグラフィと乳房超音波検査は年に1回
- 4年目から:半年ごとに話し合いと触診検査。マンモグラフィと乳房超音波検査は年に1回。
- 6年目から:乳がんの早期発見(触診、マンモグラフィ、乳房の超音波検査、年1回)
乳がん:病気の経過と予後
個々の症例で乳がんがどのように進行するかは、さまざまな要因によって異なります。 1つ確かなことは、乳がんが(時間内に)治療されない場合、それは体の他の部分に娘の定着(転移)を形成するということです。その場合、治療は乳がんの初期段階よりも困難で積極的です。さらに、腫瘍が進行するにつれて、回復の可能性は減少します。
乳がん:治療の可能性
乳がんは、時間内に認識され、正しく治療されれば、ほとんどの女性で治癒する可能性があります。治療の進歩のおかげで、患者の生存の可能性は向上しました。個々の症例の予後はいくつかの要因に依存します。診断時の乳がんの病期に加えて、これには腫瘍の種類も含まれます。たとえば、炎症性乳がんは他の形態の乳がんよりも積極的に増殖します。
乳がんからの回復の可能性に影響を与える他の要因は、例えば、患者の一般的な健康状態と彼女の年齢です。若い乳がん患者の予後は、多くの場合、高齢の患者よりも好ましくありません。
乳がんの予後について詳しくは、乳がん:治療のチャンスの記事をご覧ください。
乳がんを予防する
乳がんのいくつかの危険因子は回避するか、少なくとも減らすことができます。これを念頭に置いて、専門家は次の予防策を推奨しています。
- 定期的な運動と運動をする:週に5日以上30〜60分間身体活動をしている女性は、乳がんのリスクが20〜30%低くなります。これは特に閉経後のことです!現在有効なガイドラインでは、週に少なくとも2時間半の中程度の運動または75分の激しい運動を推奨しています。患者は週に2日筋力トレーニングを行う必要があります。
- 健康的な体重を維持します。
- 脂肪ソーセージ、肉、バター、その他の乳製品を含む脂肪酸など、飽和度の低い脂肪酸を食べます。一方、多価不飽和脂肪酸(魚油や植物油など)には注意してください。果物、野菜、食物繊維をたっぷり使ったバランスの取れた食事をしましょう。
- さらに、喫煙したり、アルコールをほとんどまたはまったく飲んだりしないでください。
- 更年期症状(ほてりなど)が他の方法で軽減できない場合、または非常にストレスが多い場合にのみ、更年期にホルモン補充療法(HRT)を使用してください。他のホルモン製剤(ピルやハーブホルモンなど)を使用する場合にも注意が必要です。
特に以前に乳がんにかかったことがある場合は、これらのヒントが役立ち、乳がんの再発リスクを減らすことができます。
タグ: きのこ毒植物 防止 スポーツフィットネス