前立腺がん
科学ジャーナリストのCarolaFelchner 更新日博士med。 Fabian Sinowatzは、houseofgoldhealthproducts医療編集チームのフリーランサーです。
houseofgoldhealthproductsエキスパートの詳細Carola Felchnerは、houseofgoldhealthproducts医療部門のフリーランスのライターであり、認定されたトレーニングおよび栄養アドバイザーです。彼女はさまざまな専門誌やオンラインポータルで働いた後、2015年にフリーランスのジャーナリストになりました。インターンシップを始める前に、彼女はケンプテンとミュンヘンで翻訳と通訳を学びました。
houseofgoldhealthproductsエキスパートの詳細 すべてのhouseofgoldhealthproductsコンテンツは、医療ジャーナリストによってチェックされます。前立腺がん(前立腺がん)は、男性で最も一般的ながんです。前立腺の悪性腫瘍は最初は症状を引き起こしません。そのため、後でしか発見されないことがよくあります。したがって、男性は定期的なスクリーニング検査を受ける必要があります。悪性腫瘍が発見されて治療されるのが早ければ早いほど、前立腺がんからの回復の可能性が高くなります。前立腺がんの原因と症状、診断、治療法の選択肢、および予後について詳しくは、こちらをご覧ください。
この病気のICDコード:ICDコードは、医療診断のための国際的に認められたコードです。それらは、例えば、医師の手紙や仕事ができないことの証明書に記載されています。 C61

簡単な概要
- 前立腺がんとは何ですか?前立腺の悪性増殖と男性で最も一般的な癌の1つ。
- 症状:最初はほとんどないが、その後、排尿時や射精時の痛み、尿中および/または精液中の血、勃起障害などの非特異的な症状
- 原因:正確にはわかっていません。考えられる危険因子は、とりわけ老年期と遺伝的素因です
- 診断:病歴の収集、触診検査、血液検査(PSA値)、超音波、場合によっては磁気共鳴断層撮影、組織サンプルの分析(信頼できる診断のため)。前立腺がんが確認された場合は、コンピューター断層撮影などのさらなる検査。
- 治療:初期段階では、おそらく「アクティブモニタリング」のみ。そうでなければ、手術、化学療法、放射線療法および/またはホルモン療法。
- 担当スペシャリスト:泌尿器科医
- 予後:早期の診断と治療により、回復の可能性が高くなります。がんがすでに広がっている場合、平均余命は大幅に低下します。
前立腺がん:説明
前立腺がん(前立腺がん、略称:Prostate-Ca、PCa)は、ドイツ、オーストリア、スイスの男性で最も一般的ながんであり(ヨーロッパで3番目に致命的な腫瘍疾患)前立腺です。前立腺がんのリスクは、特に年齢とともに増加します。前立腺がんは50歳より前に発生することはめったにありません。
前立腺がんは、良性の前立腺肥大症(良性前立腺肥大症)と混同しないでください。これは通常、50歳以降に発生し、年齢が上がるにつれてますます頻繁に発生します。50〜59歳の男性の10人に2人が罹患します。そして70歳以上の男性10年のうち7人。
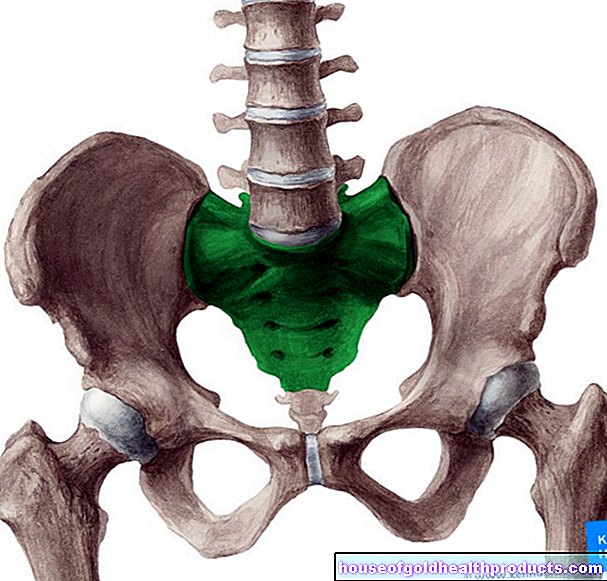
前立腺の解剖学と機能
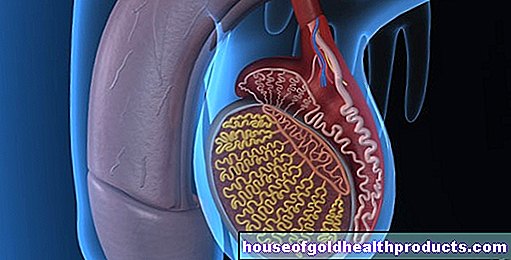
前立腺は栗くらいの大きさです。それは膀胱の下にあり、尿道の上部を完全に囲んでいます。前立腺が肥大し(良性の前立腺肥大や前立腺癌の場合のように)、尿道が圧迫されると、排尿の問題が発生する可能性があります。
前立腺は男性の生殖器官の1つです。その主なタスクは、射精中に精液に追加される分泌物を形成することです。この分泌物の1つの成分は、いわゆる前立腺特異抗原、または略してPSAです。この酵素は精液を薄くします。 PSAはもっぱら前立腺によって作られています。その決定は、前立腺癌の経過の診断と評価に使用されます。
前立腺がん
前立腺がん:症状
多くの男性は、気づかないうちに前立腺がんを発症します。前立腺がんの症状は、病気の後期、つまり膀胱、直腸、尾骨などの隣接する領域に腫瘍が広がったときにのみ顕著になります。前立腺がんの兆候には次のものが含まれます。
- 膀胱を空にする問題、例えば、痛みを伴う排尿、尿の流れの弱さまたは中断、尿閉(=膀胱を自発的に空にすることができない)
- 射精の痛み、射精の減少
- 勃起障害(勃起障害またはインポテンスの低下)
- 尿や精液の血
- 前立腺領域の痛み
- 排便の問題
- 腰、骨盤、腰、または太ももの痛み
これらの症状は前立腺がんに特有のものではありません。他の原因も考えられます。たとえば、排尿の問題は、良性の前立腺肥大や脊椎の傷みによる腰痛からも発生する可能性があります。どちらも年配の男性では珍しいことではありません。
上記の症状のいずれかに苦しんでいる場合は、前立腺がんにかかっていると思い込まないでください。いずれにせよ、泌尿器科医に診てもらうことをお勧めします。彼はあなたが実際に前立腺癌を患っているかどうかを教えてくれます。もしそうなら、彼はあなたができるだけ早く再び元気になることができるようにすぐに治療を開始します。
前立腺がん:原因と危険因子
前立腺がんの正確な原因は不明です。ただし、その間に、前立腺がんのリスクを高める可能性のあるいくつかの要因が特定されています。
年
老年期は前立腺癌の最も重要な危険因子です。悪性前立腺腫瘍は、50歳になる前に発生することはほとんどありません。対照的に、この病気を発症するリスクは年齢とともに、年齢とともに増加します。たとえば、45歳の年齢層の男性270人に1人は、今後10年間で前立腺がんを発症します。 75歳のグループでは、これはすでに17人に1人の男性に起こっています。
遺伝的素因
前立腺がんの近親者(祖父、父、叔父、および/または兄弟)を持っている/持っていた男性は、特に複数の血縁者が影響を受けている場合(例えば、父と兄弟)、前立腺がんを発症するリスクも高くなります。女性の祖先(母親、祖母など)が繰り返し乳がんを発症したとしても、男性の子孫の前立腺がんのリスクは高くなります。
しかし、全体として、この種の家族性前立腺がんはまれです。すべての前立腺がんの90〜95%は、おそらく「自発的に」発症します(遺伝性のリスク遺伝子はありません)。
民族的要因
さまざまな国での前立腺がんの発生率を比較すると、東西の格差が世界的に現れています。米国(特にアフリカ系アメリカ人)では比較的多くの症例があり、アジアでは比較的少数です。ヨーロッパ内には南北の分裂があります-北ヨーロッパ人は南ヨーロッパ人よりも前立腺癌を発症する可能性が高いです。
この理由は、さまざまな食習慣(たとえば、米国で好まれる高脂肪の動物ベースの食事と、アジアで大豆を多く含む高穀物で野菜が豊富な食事)および社会経済的要因に見られる可能性があります。 。遺伝的要因も役割を果たす可能性があります。
ダイエット、テストステロン、性別、喫煙、アルコール、炎症?
専門家は長い間、食事療法と前立腺がんのリスクとの関連の可能性を調査してきました。研究によると、いわゆる植物性エストロゲン(植物ベースのエストロゲン、特に大豆に含まれるもの)とリコピン(主にトマトに含まれる二次植物物質)は、病気のリスクを減らす可能性があります。しかし、入手可能なデータは、前立腺がんの予防のための特定の食事療法の推奨にはまだ十分ではありません。
男性ホルモンのテストステロンは前立腺がんのリスクを高めると以前は考えられていました。このビューは現在、古くなっていると見なされます。しかし、悪性腫瘍がテストステロン依存的に成長するのは事実です。これは、テストステロンが既存の前立腺癌の成長を促進することを意味しますが、それは癌を引き起こしません。
睾丸の活動が不十分なためにテストステロン欠乏症を患っており、前立腺がんを患っていない男性は、ホルモン補充療法を簡単に受けることができます。つまり、テストステロンを注射または石膏として体に与えます。現在の知識によれば、これは前立腺がんのリスクを高めることはありません。
性交が前立腺がんのリスクに影響を与えるという仮定も反証されています。男性の性交がないか、ほとんどないか、多いかに関係なく、現在の研究状況によれば、これは前立腺がんのリスクに影響を与えません。
研究によると、前立腺がんとタバコの使用の間には少なくとも弱い関連があるかもしれません。しかし、それはまだ研究する必要があります。また、アルコール消費量との関連もあるようです(少なくともアルコール消費量が多い場合)。
前立腺癌の発症に対する局所炎症過程の重要性も研究されています。性感染症や前立腺の炎症(前立腺炎)は、前立腺がんのリスクを高める可能性があります。
前立腺がん:検査と診断
前立腺がんが早期に発見されるほど、治療が容易になります。しかし、多くの患者は、悪性腫瘍がさらに進行したときにのみ気付くようになります。多くの場合、事前に症状を引き起こすことはありません。そのため、男性は定期的な前立腺がん検診を受ける必要があります。45歳から、健康保険に加入しているすべての男性は、年に1回、直腸を介した前立腺の無料触診検査(直腸指診)を受ける権利があります。
前立腺がんのスクリーニング
それは会話から始まります:医者は健康上の問題(排尿の問題、便秘、高血圧、勃起不全など)だけでなく、以前の病気や薬の使用について一般的な質問をします。彼はまた、男性の家族に前立腺がんの既知の症例があるかどうか尋ねました。
これに続いて触診検査が行われます。医師は直腸を指で触れて男性の前立腺を感じます(直腸指診、DRU)。一部の男性は検査が恥ずかしいと感じますが、それは完全に無痛で非常に重要です。前立腺の肥大と結節性硬化の両方が、これらが特定のレベルを超えていれば、それで感じることができます。
これは、直腸指診が前立腺の主要な変化に関する情報を提供できることを意味します。これらの変化は、進行した前立腺癌が原因である可能性があり(初期段階では変化はまだ触知できません)、またはより無害な原因がある可能性があります。これは、さらなる研究によってのみ明らかにすることができます。
前立腺がんの早期発見のために、PSA値の決定(以下を参照)が提供されることもあります。この検査は、自己負担で支払う必要があります。
前立腺がんの診断
前立腺がんの可能性のある症状を発見した人は、必ず医師の診察を受けてください。前立腺がんが疑われる場合の正しい連絡先は泌尿器科医です。彼は彼の病歴(既往歴)を収集するために最初に患者と話します。たとえば、医師は次のように尋ねることができます。
- ご家族に前立腺がんや乳がんの症例はありますか?
- 排尿に問題がありますか?
- 射精は痛みを引き起こしますか?
- 勃起不全はありますか?
- 最近誤って体重を減らしましたか?
- 最近、熱や寝汗がありましたか?
- あなたの一般的な身体的パフォーマンスはどうですか?
- 消化器系の問題がありますか?
- 尿や便に血が混じっているのに気づきましたか?
- 腰の痛み(「坐骨神経痛」)を感じますか?
会話の後に身体検査が続きます:前立腺がんは睾丸とリンパ節を腫れさせる可能性があります。したがって、医師は適切な領域を触診します。
これに続いて、直腸指診検査が行われます(上記を参照:前立腺がんのスクリーニング)。
PSA値
今日、触診検査に加えて、特定の値が血液中で決定されることがよくあります:PSA値。 PSA(前立腺特異抗原)は、ほぼ独占的に前立腺細胞によって形成されるタンパク質であり、通常は少量しか血液に移行しません。したがって、血中値の上昇は、たとえば前立腺癌の場合のように、前立腺組織の活動の増加を示します。
したがって、PSA値は、前立腺癌の早期発見または診断、および確定診断の経過を監視するために使用されます。以下が適用されます。
PSA値は、前立腺癌の治療後の進行を評価するための制御パラメーターとして間違いなく有用です。ただし、早期発見での使用については議論の余地があります。理由:PSA値は、前立腺の細胞変化も検出します。これがなければ、おそらく目立たず、前立腺癌につながることはなかったでしょう。テスト結果は、関係する男性にとって不必要な感情的ストレスと不必要な治療を意味します。
前立腺特異抗原の解釈と意味について詳しくは、PSA値の記事をご覧ください。
経直腸的超音波(TRUS)
直腸触診検査とPSA値の決定に加えて、前立腺がんの診断を下すには、通常、さらなる検査が必要です。これには、経直腸的超音波(TRUS)が含まれます。前立腺は、直腸の超音波検査によって検査されます。これにより、医師は前立腺のサイズと形状をより正確に評価できます。
さらに、経直腸的超音波を使用して、前立腺からの組織サンプルの除去を制御することができます(以下を参照)。
磁気共鳴画像法(MRI)
磁気共鳴画像法(MRI)は、前立腺がんの疑いを明らかにするための画像診断法として使用されることがあります。経直腸的超音波検査(TRUS)よりもはるかに詳細な画像を提供します。
マルチパラメトリックMRI(mpMRI)と呼ばれるMRIの特別な変形を使用する必要があります。これは、磁気共鳴断層撮影法を少なくとも2つの他の記録方法と組み合わせたものです。これは、例えば、灌流イメージング(PWI)であり得る。造影剤の助けを借りて、前立腺の血流と血液供給がMRI画像でよりはっきりと見えるようになります。
前立腺からの組織の除去
以前の検査(直腸検査、PSA測定、超音波)で前立腺がんの証拠が明らかになった場合、次のステップは、前立腺から組織サンプルを採取し、それを実験室で検査することです(前立腺生検)。そうして初めて、前立腺がんが実際に存在するかどうかを確実に知ることができます。
医師はパンチ生検によって組織サンプルを採取します。細い中空の針が一瞬で組織に突き刺さり、前立腺のさまざまな領域のそれぞれから組織シリンダーを取り除きます。通常、合計で10〜12個の組織シリンダーがあります。すべては、直腸を介した超音波制御(経直腸的超音波、TRUS)の下で行われ、鎮痛薬が組織に注入された後、生検は患者の痛みをほとんどまたはまったく伴わない。
組織を取り除くことにより、癌細胞が周囲の組織に散らばるリスクがありません。ただし、手順は局所炎症を引き起こす可能性があります。したがって、患者は、処置の日に、そしておそらくさらに数日間、予防的抗生物質を受け取ります。
前立腺のさまざまな領域から組織シリンダーを体系的に除去することを、体系的な生検と呼びます。もう1つの可能性は、標的生検です。特に、MRI、より正確にはmpMRIを使用して前立腺を事前に検査した患者に推奨されます(上記を参照)。次に、プロセスで特定された目立つ領域を、対象を絞った方法で生検する必要があります。組織は、mpMRI検査中に除去することもできます。
組織サンプルの検査
前立腺からの組織サンプルは、顕微鏡下で病理医によって癌細胞について検査されます(組織病理学的検査)。また、正常な前立腺組織と比較して、がん細胞がどれだけ変化(変性)しているかを確認することもできます。
変性の程度は、いわゆるグリーソンスコアによって決定されます。これは、腫瘍細胞が健康な組織からどれだけ逸脱しているかを示します。特定の方法に従って、ポイントが付与され、最後にスコアが計算されます。グリーソンスコアが高いほど、腫瘍の攻撃性が高くなり、前立腺がんの治癒の可能性が低くなります。
腫瘍分類の別の可能性はTNMシステムです。
前立腺がん:病期分類
組織サンプルの組織病理学的検査で前立腺がんの疑いが確認された場合は、体内の腫瘍の広がりを検査する必要があります。このようにして、前立腺がんがどの段階にあるか(病期分類)を判断できます。個々の治療計画はこれに依存します。
さまざまな検査が病期分類に役立ちます。医師は、個々の症例でどれが必要で有用かを判断します。拡散診断の可能な検査は、例えば:です。
- 磁気共鳴断層撮影法(磁気共鳴断層撮影法、MRT):骨盤内のリンパ節の腫大(がん細胞の浸潤の可能性のある兆候)を可視化し、娘の居住地をより遠ざけることができます。コンピュータ断層撮影(CT)はMRIの代替手段です。
- 骨格シンチグラフィー(骨シンチグラフィー):この核医学検査により、種は前立腺癌がすでに骨に転移しているかどうかを知ることができます。
- PSMA-PET / CT:コンピューター断層撮影(CT)による詳細なイメージングは、陽電子放出断層撮影(PET)と組み合わされます-細胞の代謝活動を可視化する手順です(癌細胞は健康な細胞よりも代謝的に活動的です)。これを行うために、患者は、細胞代謝に重要であり、放射性標識された物質(トレーサー)を注射されます-この場合、放射性標識された前立腺膜特異的抗原(PSMA)。この手法を使用すると、コンピューター断層撮影と骨格シンチグラフィーを組み合わせた場合よりも、前立腺がんの転移をより正確に検出できます。
- 腹部の超音波検査:たとえば、肝臓での前立腺がんの転移の可能性を検出するために使用されます。尿道の腫瘍の圧力によって引き起こされる尿の停滞も超音波で検出することができます。
前立腺がん:分類
腫瘍は、前立腺がんの病期を正確に表すために分類されます。この目的のために、医療専門家は上記のグリーソンスコアまたはいわゆるTNMシステムを使用することができます。 Tは腫瘍の大きさ、Nはリンパ節転移、Mは他の身体領域における娘腫瘍(転移)の存在を表します。 3つのパラメータすべてに、患者の状態に応じて番号が割り当てられます。
- T1は、症状を引き起こさず、画像で触知も表示もされない小さな前立腺癌の略ですが、生検によってのみ発見されました。スケールのもう一方の端では、T4は、前立腺周辺の組織(直腸など)に成長した非常に進行した腫瘍を表します。
- N値には2つの値があります:N0は「リンパ節が影響を受けていない」を表し、N1は「所属リンパ節に癌細胞が含まれている」を表します。
- 値0(転移なし)および1(転移あり)もM値に使用できます。
前立腺がん:治療
個々の症例で前立腺がんの治療がどのように見えるかは、いくつかの要因によって異なります。最も重要な要素は、がんの病期と患者さんの年齢です。医師はまた、起こりうる併存疾患や患者の治療希望(化学療法の拒否など)など、他の要因も可能な限り考慮に入れます。
がんがあまり進行していない場合、治療は完全な治癒(治癒的治療)を目指しています。この目的のために、個々の治療計画は、例えば、手術、外部または内部からの放射線、ホルモン療法および/または化学療法を含むことができる。前立腺がんがすでに体内に広がりすぎて完全に治癒できない場合、治療は症状を緩和し、患者の生存期間を可能な限り延長するのに役立ちます(緩和療法)。
腫瘍が成長しないか、成長が非常に遅い場合は、症状は発生せず、患者がすでに高齢である場合は、当面は治療を省略でき、腫瘍は医師が定期的にチェックする必要があります。
前立腺がんの治療の記事で、どの治療法が有用で、どの治療法がいつ、どの副作用をもたらす可能性があるかを読むことができます。
前立腺がん:フォローアップケア
他の癌と同様に、実際の治療の後に追跡検査が行われます。あなたには2つの目標があります:
- 前立腺がんの再発(再発)をできるだけ早く発見してください。身体検査と血液検査(PSAレベルの決定など)が役立ちます。
- 前立腺がん治療の潜在的な結果と副作用の標的治療。たとえば、男性が前立腺手術の結果としてインポテンス(勃起不全)に苦しんでいる場合、または彼がもはや尿を保持できなくなっている場合(尿失禁)、これはフォローアップケア中に投薬または失禁トレーニングで治療することができます。
フォローアップケアは、前立腺がんの治療が完了してから12週間以内に開始する必要があります。フォローアップ検査は、最初の2年間は四半期ごとに、3年目と4年目は半年ごとに実施する必要があります。年に一度、5年目以降は前立腺がんのフォローアップが推奨されます。可能であれば、がん患者のケア(腫瘍診療)の経験がある泌尿器科医が検査を実施する必要があります。
前立腺がん:病気の経過と予後
前立腺がんは成長が遅く治療可能であることが多いため、一般的に予後は良好です。しかし、腫瘍が非常に迅速かつ積極的に広がる場合もあります。その後、回復の可能性はさらに悪くなります。
基本的に、前立腺癌の治癒の可能性は、悪性腫瘍がどれだけ早く発見されるか(すなわち、それがまだ局在しているかどうか、または前立腺癌がすでに転移しているかどうか)、癌細胞がどれほど退化しているか、そしてそれらがどれほど積極的に成長するかに決定的に依存します。
統計によると、患者の89%は診断後5年生存しており、残りの11%は前立腺の悪性腫瘍で死亡しています(相対5年生存率)。これは、前立腺がんの平均余命が他の種類のがんと比較して非常に良好であることを意味します。
前立腺がんが診断された時点では、通常、関係する患者の病気がどのように進行するかを予測することは不可能です。経験豊富な泌尿器科医は、少なくとも前立腺がんの治癒の可能性を大まかに見積もることができます。
追加情報
書籍:
- 偉大な前立腺癌患者のガイド。 LotharWeißbach、Zuckschwerdt、2016年
- 前立腺がん:カップルのための治療の仲間。 Georges Akoa、Maximilian Burger、Wolfgang Otto、TRIAS、2017年
ガイドライン:
- ガイドライン「前立腺がん」、ガイドラインプログラム腫瘍学(2021年7月現在)
- 健康ガイドライン「前立腺がんの早期発見」、ガイドラインプログラム腫瘍学(2015年7月現在)
- 患者ガイドライン「前立腺がん1-限局性前立腺がん」、ガイドラインプログラム腫瘍学(ステータス:2018)
- 患者ガイドライン「前立腺がん2-局所進行性および転移性前立腺がん」、ガイドラインプログラム腫瘍学(ステータス:2018)
自助:
- Prostatakrebs Selbsthilfe e.Vの連邦協会:https://www.prostatakrebs-bps.de/
- オーストリアの自助前立腺がん:https://www.prostatakrebse.at/
- 男性の癌のためのスイスの傘の患者組織:www.europa-uomo.ch