硬化療法
すべてのhouseofgoldhealthproductsコンテンツは、医療ジャーナリストによってチェックされます。硬化療法としても知られる硬化療法は、組織、ほとんどの場合静脈を硬化させるための化学的手法です。脚の静脈瘤の治療によく使用されますが、痔核や食道の拡張静脈にも使用されます。硬化療法のプロセス、必要な場合、およびリスクについてすべてをお読みください。
硬化療法とは何ですか?
硬化療法とは、組織、通常は静脈瘤(静脈瘤)の標的を定めた閉塞を指します。これは、液体または発泡性のさまざまな硬化剤を注入することによって行われます。このようにして、医師は人為的かつ意図的に内静脈壁(内皮)に局所的な損傷を引き起こします。内皮の損傷は、最初は炎症反応を引き起こし、その後、硬化した静脈が粘着性になり、狭くなります。最終的に、血管はそれ自体を結合組織のコードに変化させ、そこを通って血液が流れることができなくなります。
患者が複数の静脈瘤を持っている場合、完全な硬化療法のためにいくつかのセッションが必要になる場合があります。現在、この手順には、フォーム硬化療法と液体硬化剤を使用した硬化療法の2つの手順があります。
薬液による硬化療法は、主に静脈の小片や短時間の血管拡張に使用されます。局所麻酔薬のポリドカノールは現在、ドイツでこの薬として承認されています。
フォーム硬化療法では、医師は硬化療法を無害な量の空気または二酸化炭素などのガスと混合します。これにより、微細な泡の泡が作成されます。これは、長い静脈の膨らみに特に適しています。
硬化療法はいつ行いますか?
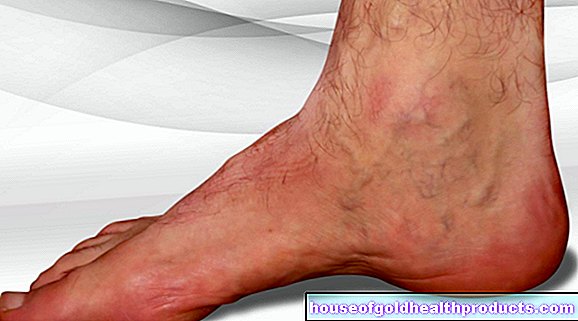
硬化療法の最も一般的な理由は、いわゆる静脈瘤とクモ状静脈です。それらは、表在静脈の不規則な拡張から生じます。それらは人口の約80%に見られ、ほとんどが足にあります。これにより血液が蓄積し、患者の脚の痛み、重さ、うっ血につながります。多くの人にとって、静脈瘤は美容上の問題でもあります。
食道(主に肝硬変の食道静脈瘤)の領域の静脈の膨らみ、痔核、または陰嚢(精索静脈瘤)の静脈の拡張も硬化療法で治療することができます。硬化療法は、結合組織の形成を通じて臓器をその位置に固定するために使用されることはめったにありません。
硬化療法で何をしますか?
医師が静脈を全滅させる前に、硬化療法を最適に計画するためにさまざまな検査を実施する必要があります。これには、画像診断手順と機能検査(静脈閉塞性プレチスモグラフィー、静脈造影、二重超音波検査など)が含まれます。次に、彼は硬化療法のプロセスと起こりうるリスクについて患者に知らせます。原則として、患者は注射器のために横になる必要があります。医師は患者の体重に基づいて線量を計算します。
薬液による硬化療法
医師は麻酔薬を滅菌カニューレ付きの注射器に引き込みます。最初に、彼は消毒液で穿刺部位の皮膚をきれいにします。いわゆるエアブロックは、治療された静脈部分が無血であり、薬物が静脈内壁と直接接触するように実行されます。これを行うために、医師は少量の無害な量の空気またはガス(二酸化炭素など)を血管に注入し、血液を置換します。それから彼は薬で注射器を手に取り、カニューレを皮膚を通して静脈壁に突き刺します。彼は、カニューレも血管内にあり、薬剤が周囲の組織に注射されていないことを確認します。
泡硬化症
フォーム硬化療法のプロセスは、純粋な液体麻酔薬による硬化療法のプロセスに対応しています。ここでも、医師は泡の混合物を滅菌カニューレ付きの注射器に充填します。それは患者の皮膚を消毒し、カニューレの先端で直接静脈を貫通します。医師は少量の血液を吸い込んで、血管内のカニューレの正しい位置を確認します。彼はゆっくりと薬を容器に注入します。泡立ちの性質により、血管内に残っている血液が押しのけられ、薬剤が血管の内壁を覆います。そこでそれはその効果を展開します。
硬化療法後
医師が必要な用量を注射したら、カニューレを血管から注意深く引き出し、綿のパッドを穿刺部位に押し付けます。彼はこれを石膏のストリップで修正します。次に、治療した脚を圧迫する必要があります。つまり、一緒に圧迫する必要があります。これを行うために、医師は圧迫ストッキングまたは圧迫包帯を着用します。
硬化療法のリスクは何ですか?
硬化療法は、病理学的に変化した血管の治療における標準的な手順の1つですが、ここでもいくつかの問題が発生する可能性があります。これらは次のようになります。
- 血管壁の損傷または穿刺とその後の出血
- 抗生物質による治療または手術が必要な可能性のある感染症
- 皮膚の発赤を伴う炎症反応(「マット」)
- 周囲の皮膚の永久的な変色
- 穿刺部位でのクラスト形成
- 創傷治癒障害
- 組織の損傷(膿瘍、細胞死)
- 神経への損傷、めったに永続的ではない
- アレルギー反応または使用した材料や薬に対する不耐性
- 一時的な視覚障害(ちらつき)
- 片頭痛発作(片頭痛の病歴のある患者)
- 血栓形成
- リンパのうっ血
残念ながら、硬化療法後、患者の50%以上で静脈瘤が再び発生します。
硬化療法後に何を考慮しなければなりませんか?
硬化療法後、注射部位に皮膚の圧迫感、あざ、または発赤を伴う小さな腫れが現れるのはごく普通のことです。これらは通常、数日後に消えます。ただし、次の場合は医師に相談してください。
- 増加する、ズキズキする痛みを伴う
- 治療部位が非常に赤い、腫れている、または暑い場合
- 包帯による皮膚の圧痛や灼熱感
- 足がしびれたり、ヒリヒリしたりした場合
- つま先が青く変色している
- 温度が38°Cより高い場合
包帯は医師が交換する必要があり、医師に相談した後に着用した着圧ストッキングまたは包帯のみを取り外す必要があります。
硬化療法後のボディケア
硬化療法の後、通常は短いシャワーが許可されます。入浴またはサウナを利用できる時期は、静脈瘤の範囲と硬化療法の種類によって異なります。最初の4〜6週間は、処理した皮膚を直射日光にさらさないように注意してください。ソラリウムへの訪問についても同じことが言えます!疑わしい場合は、日焼け止め係数の高い日焼け止めを使用する必要があります。これにより、治療部位の皮膚の変色のリスクが軽減されます。
硬化療法後の運動
硬化療法後も身体的に活動し続ける必要があります。硬化後すぐに約30分間上下に歩き、毎日軽い運動(サイクリング、ウォーキングなど)を行います。長時間座ったり立ったりすることは避けてください。また、座っているときに足を組むこともできません。可能であれば、リンパのうっ血を避けるために頻繁に足を上げる必要があります。横臥中は、硬化療法の後に軽い体操をすることをお勧めします。たとえば、カウンターウェイトを使わずにゆっくりと制御された方法で伸ばした脚を持ち上げたり、つま先を膝に向かって引っ張ったりします。
タグ: 女性の健康 予防接種 栄養