難聴
ClemensGödelは、houseofgoldhealthproducts医療チームのフリーランサーです。
houseofgoldhealthproductsエキスパートの詳細 すべてのhouseofgoldhealthproductsコンテンツは、医療ジャーナリストによってチェックされます。難聴(難聴、surditas、anacusis)は、聴覚が完全に欠如していることを意味します。これには多くの理由があります。難聴は先天性または後天性であり、片側性または両側性である可能性があります。多くの場合、予後の決定的な要因は、聴覚障害がどれだけ早く認識され、治療されるかです。検出されない難聴は、特に言語において、特に子供たちにおいて、深刻な発達の遅れにつながる可能性があります。ここで難聴について知る必要があるすべてを読んでください。
この病気のICDコード:ICDコードは、医療診断のための国際的に認められたコードです。それらは、例えば、医師の手紙や仕事ができないことの証明書に記載されています。 H93H83H91H90
難聴:説明
難聴または難聴という用語は、しばしば同義語として使用され、完全な難聴を表します。原因は、耳の音の知覚と脳の音響刺激の処理の間の経路全体にある可能性があります。その結果、影響を受けた人が耳で音を拾うことはできるが、それらを処理して理解することができない難聴の形態もあります。
難聴は、片側性または両側性、先天性または後天性である可能性があります。一時的なもの(耳の感染症など)の場合もあれば、永続的な場合もあります。
耳の解剖学と生理学
耳には、外耳、中耳、内耳の3つの部分があります。
外耳は、音波が中耳に到達するための耳介と外耳道で構成されています(空気伝導)。
中耳への移行は、いわゆるハンマー(槌骨)に直接接続されている鼓膜によって形成されます。他の2つの小さな骨(アンビル=砧骨とあぶみ骨=あぶみ骨)と一緒に、ハンマーはいわゆる耳小骨を形成します。それらは、鼓膜から中耳を経由して、聴覚が位置する内耳に音を伝導します。
内耳と中耳は主に、骨の頭蓋骨の一部である側頭骨にあります。音は、耳小骨からいわゆる卵円窓を通って液体で満たされた蝸牛に伝達されます。ただし、音は鼓膜を介してこの経路を迂回し、頭蓋骨を介して蝸牛に到達することもあります(骨伝導)。音は蝸牛に記録され、聴覚神経を介して脳に伝達され、最初に外側の脳で処理され、次に高次の処理センターに送られます。聴覚の知覚と処理のすべての段階が妨げられ、難聴につながる可能性があります。
難聴と難聴の区別
難聴は聴覚障害であり、難聴は完全な難聴です。区別は聴力検査(トーン閾値聴力検査)で客観的に決定することができます:難聴はいわゆる主要言語領域で決定されます。主な言語領域は、人間の発話が主に行われる周波数範囲です。 250〜4000ヘルツ(Hz)です。メインスピーチエリアの周波数は、人間の耳によって特によく認識されます。そのため、このエリアの難聴は特に深刻です。
聴覚障害の程度は、通常の聴覚と比較した難聴(デシベル= dBで与えられる)として決定されます。軽度(20〜40 dB)、中程度(40 dBから)、重度(60 dBから)の難聴が区別されます。残留難聴は、90〜100dBの難聴を表します。主要言語領域での100dBの難聴から、難聴の定義が満たされます。
周波数
1000人に2人の子供が生まれてから両耳に耳が聞こえません。一方、先天性片側性難聴は、1000人に1人未満の子供に発生します。危険因子(未熟児など)のある新生児では、難聴のリスクは約10倍高くなります。世界ろう連盟によると、ドイツでは約80,000人が聴覚障害者です。約14万人が重度の難聴を抱えているため、手話通訳が必要です。
難聴:症状
片側性難聴と両側性難聴は区別されます。一部の人々は生まれてから耳が聞こえません。その他の場合、しびれはゆっくりと進行するか、突然発生します(たとえば事故など)。
片側性難聴
片側性難聴では、聴力は完全ではありませんが、通常はかなり制限されています。多くの場合、他の人は、関係者がノイズ(突然の大きな強打など)に反応するのが遅すぎるか、まったく反応していないことに気づきます。全体的に聴覚が著しく損なわれているため、片側性難聴の人は会話からの情報を完全に吸収できないことが多いため、会話中にさらに多くの質問をします。さらに、片方の耳が聞こえない人は、しばしば非常に大きな声で話し(アーティキュレーションが不十分な場合もあります)、ラジオやテレビの音を著しく大きくします。このような行動は通常、難聴または片側性難聴の最初の兆候です。
片側性難聴の人は、音がどこから来ているのかを判断するのが難しいこともあります。騒音源の方向を特定するこの障害のある能力は、例えば通りを横断するときなど、日常生活において問題となる可能性がある。片側性難聴の人は、バックグラウンドノイズをオフにするのに問題があることもよくあります。バックグラウンドに高レベルのノイズがある場合(音楽やその他の会話など)、会話をフォローするのがより困難になります。環境とのコミュニケーションが困難なため、社会的相互作用が恒久的に妨げられる可能性があります。
二国間難聴
両側性難聴の場合、聴覚が完全に失われ、音声などの情報の音響交換によるコミュニケーションが不可能になります。このため、特に生まれてから難聴が存在している場合、聴覚障害児の言語発達はひどく損なわれます。小さな子供たちの両側性難聴の疑いは、彼らが明らかに騒音に反応しないときに起こります。
遺伝性疾患の状況で発生する両側性難聴は、他の異常、たとえば目、骨、腎臓、または皮膚の奇形を伴うことがよくあります。平衡感覚と聴覚が密接に関連しているため、難聴の場合にもめまいや吐き気の発作が発生する可能性があります。
難聴:原因と危険因子
しびれの原因はさまざまです。大まかに言えば、原因は耳(特に内耳の音の感覚)と脳の聴覚経路の他のステーションの両方にある可能性があります。いくつかの原因の組み合わせも可能です。全体として、難聴は、音伝導障害、音感覚障害、または心因性聴覚障害が原因である可能性があります。
音伝導障害とは、外耳道から届く音が中耳から内耳に正常に伝わらないことです。これの原因は通常、中耳の音を増幅する耳小骨の損傷です。伝導性障害は難聴の原因となる可能性がありますが、難聴の唯一の原因として除外されています。音が空気を通過しなくても(空気伝導)、頭蓋骨を介して内耳にも届く(骨伝導)ため、音を知覚することができます。伝導性障害は先天性または後天性である可能性があります。
感音難聴の場合、内耳への音の伝達は損なわれていません。ただし、通常、着信音響信号は登録されません(感覚聴覚障害)。まれに、信号は内耳に記録されますが、聴覚神経の障害(神経聴覚障害)または中枢聴覚経路(中枢聴覚障害)のいずれかが原因で、脳に伝達されず、そこで知覚されません。感音難聴も先天性または後天性である可能性があります。
心因性難聴:まれに、精神障害が難聴につながることがあります。精神的ストレスは、耳に明らかな損傷がなくても、聴覚障害を引き起こす可能性があります。患者の協力に依存しない客観的な聴力検査により、音響信号がまだ患者の脳に到達しているかどうかを評価することができます。
先天性難聴
遺伝性難聴があります。これの兆候は、家族の難聴の発生率の増加である可能性があります。遺伝性難聴は、内耳または脳の奇形によって引き起こされます。たとえば、いわゆるダウン症(21トリソミー)は、遺伝的に決定された難聴を引き起こす可能性があります。
さらに、妊娠中の母親の感染症(風疹など)は、胎児の聴覚の正常な発達を損なう可能性があり、したがって、聴覚障害、さらには難聴につながる可能性があります。さらに、特定の薬だけでなく、妊娠中の薬(特にアルコールとニコチン)も子供の難聴のリスクを高めます。耳に損傷を与える(耳毒性)薬のよく知られた例は、サリドマイドと、アミノグリコシド、マクロライド、および糖ペプチドのグループからのさまざまな抗生物質です。
出産時の酸素不足と脳出血も難聴につながる可能性があります。たとえば、未熟児は、肺の成熟度が不十分なために出生直後に酸素不足に悩まされることが多く、聴覚障害のリスクが高くなります。インキュベーターに2日以上滞在している新生児も、難聴のリスクが高くなります。
最近の研究では、聴覚経路の成熟の発達の遅れも難聴につながる可能性があることが示されています。この場合、聴力は生後1年で改善することがよくあります。ただし、顕著な難聴や難聴が続く場合もあります。
後天性難聴
後天性難聴の最も一般的な原因は、重度または長期にわたる耳の感染症です。これは、中耳(音の伝導)と内耳(音の感覚)の両方に深刻な損傷を与える可能性があります。髄膜(髄膜炎)または脳(脳炎)の感染も難聴につながる可能性があります:髄膜炎によって引き起こされる難聴は蝸牛の骨化につながる可能性があります。脳炎は、内耳からの音響情報の伝達に関与する脳の神経路に損傷を与える可能性があります。脳(聴覚野)におけるこの情報の受信ポイントも脳炎によって損傷を受け、難聴を引き起こす可能性があります。
薬は妊娠中に胎児に害を及ぼすだけでなく、後年の難聴や難聴の原因となることもあります。医師によると、これらの薬には耳毒性(耳に損傷を与える)効果があるとのことです。特定の抗がん剤(化学療法剤)に加えて、これには特定の脱水剤(利尿剤)とあらゆる種類の抗生物質も含まれます。しかし、一般的な鎮痛剤および発熱剤であるアセチルサリチル酸も、耳毒性効果があることが示されています。しかし、それは前述の薬よりも大幅に低くなっています。
後天性難聴のもう1つの重要な原因は腫瘍です。難聴につながる最も一般的な腫瘍は、いわゆる聴神経腫です。これは、聴覚神経(蝸牛神経)の被覆に起因する良性腫瘍です。聴覚神経自体は狭い骨の運河を走っています。増殖している腫瘍は、骨の境界の神経をますます圧迫し、内耳と脳の間の信号線を妨害または遮断さえします。結果はほとんど一方的なものであり、通常はゆっくりと進行するしびれです。原則として、脳の腫瘍も難聴につながる可能性があり、騒音への暴露によって引き起こされる聴覚障害は過小評価されるべきではありません。後天性難聴の他の原因は、循環器障害、突然の難聴、またはいわゆる耳硬化症などの耳の慢性疾患です。ごくまれに、産業汚染物質(一酸化炭素など)や怪我もしびれにつながります。
難聴:検査と診断
研究によると、難聴や難聴が疑われる場合、親は子供の聴覚能力を過大評価する傾向があります。難聴の疑いは、特に小児期には真剣に受け止めなければなりません。この場合、耳鼻咽喉科(ENT)の専門医が適切な連絡先です。病歴を収集するための会話(既往歴)では、医師は主に疑惑の理由、聴覚障害の危険因子、および以前の異常について質問します。
アメリカ専門家協会ASHA(アメリカ音声言語聴覚協会)によると、子供たちの以下の異常は、聴覚障害または難聴を示している可能性があるため、真剣に受け止めるべきです。
- 子供はしばしばスピーチや電話に反応しません。
- 指示に正しく従わない。
- 「どのように」または「何を」はよく尋ねるために使用されます。
- 言語発達は年齢に適していません。
- 言語の明瞭度は、アーティキュレーションが不十分なために困難になります。
- テレビを見たり音楽を聴いたりするとき、子供は特に音量を大きくします。
これらの兆候は、罹患した成人にも伝わる可能性がありますが、小児期から聴覚障害がない成人では関節は比較的正常です。
既往歴の後には、難聴の疑いを明らかにするためのさまざまな検査と検査が続きます。ただし、さまざまな聴力検査(一部は子供に適しています)では、通常、聴力を組み合わせて説明することしかできません。聴覚と言語理解の正確な検査は、聴覚障害の程度または(成人の)働く能力の低下を判断するのにも役立ちます。
耳鏡(耳鏡)
まず、医師は耳鏡(光源が組み込まれた拡大鏡)で患部の耳を検査します。彼はすでに鼓膜が無傷であるかどうか、そして中耳の後ろに滲出液があるかどうかを判断することができます。ただし、これは解剖学的構造についてのステートメントを作成するためにのみ使用できます。この検査では、耳の機能に関する限られた情報しか提供されません。
ウェーバーとリンのテスト
2つの簡単なテスト(WeberテストとRinneテスト)は、聴覚障害の種類と場所に関する重要な情報を提供できます。医師は音叉を振動させ、音叉の端を頭の周りのさまざまな場所に置きます。
ウェーバーテストでは、医師は患者の音叉を頭の真ん中に置き、患者が片方の耳でもう一方の耳よりも音がよく聞こえるかどうかを尋ねます。通常、聴力は両耳で同じです。ただし、患者の片側で大きな音が聞こえる場合(側方化)、これは音の伝導または音響感覚障害のいずれかを示している可能性があります。患者が病気の耳で大きな音を聞いている場合、これは音の伝導障害を示します。たとえば、中耳炎の場合、音は炎症によってある程度反射されるため、病気の耳ではより大きく知覚されます。一方、患者が健康な側で音を大きく感じる場合、これは病気の耳の音感覚障害を示しています。
ウェーバーテストに加えて、リンネテストが実行されます。このテストでは、音叉が耳の後ろの骨(乳様突起)に音が聞こえなくなるまで配置されます。次に、通常はまだ振動している音叉を耳の前に保持します。通常の聴力では、骨伝導よりも空気伝導の方が優れているため、音が再び聞こえます。
聴力検査:主観的方法聴力検査の主観的方法には、患者の協力が必要です。それらは、リスニングプロセスのパス全体をチェックすることを可能にします。
原則として、音は外耳道と骨を介した空気伝導(骨伝導)を介して伝達され、内耳で知覚されます。耳は主にエアダクトを通して音を拾うように設計されています。空気伝導に必要な外耳と中耳の構造が損傷した場合でも、影響を受けた人は内耳の骨を介して内耳に到達する音を記録することができます。このため、多くの検査では、通常のヘッドホンを音源として使用することも、耳の後ろの骨に音を伝達する特殊なヘッドホンを使用することもできます。
古典的な聴力検査は、医師によって聴力検査と呼ばれています。トーンスレッショルド聴力検査では、ヘッドホンまたは骨伝導ヘッドホンを介したトーンの可聴性を使用して、周波数に依存する聴力スレッショルドを決定します。聴力のしきい値はデシベル(dB)で示され、患者がほとんど知覚できないほど静かな音になる可能性があることを示しています。さまざまなピッチ(周波数)で聴力しきい値をテストするために、さまざまな周波数の一連のトーンが次々に患者に再生されます。すべての音はどんどん大きくなります。患者は音を感知したらすぐにボタンを押す必要があります。音がどんどん大きくなるので、患者が音を認識してボタンを押すと、聴力がさらに制限されると考えられます。
音声聴力検査は、トーンしきい値聴力検査を補足するものです。音の代わりに、言葉や音が患者に再生され、患者はそれを認識して繰り返す必要があります。このようにして、言語の理解もテストすることができます。これは日常生活で特に重要であり、たとえば補聴器を正しく調整するのにも役立ちます。トーンしきい値聴力検査の結果は、いわゆるオージオグラムでグラフィカルに表示されます。これにより、医師は患者が聴力を低下させた頻度(デシベル単位の難聴に関する情報)を確認できます。これにより、医師は難聴の考えられる原因に関する情報を得ることができます。たとえば、4000ヘルツ(Hz)の周波数など、高音域の難聴による騒音関連の聴覚障害が目立ちます。主要言語領域での100dBの難聴(上記の「説明」を参照)は、定義上、難聴に対応します。
聴力検査に加えて、他の聴力検査も特に子供たちの聴力検査に使用されます。小さなお子様のようにヘッドホンの装着が拒否されたり不可能な場合は、スピーカーから音が出ます。この手順では、耳を個別に検査することはできませんが、聴覚能力に関する情報は提供されます。これらの場合の他の特別な手順は、行動聴力検査、反射聴力検査、視覚的条件付け、および条件付けされたゲーム聴力検査です。
さらに、いわゆるSISI(Short Increment Sensitivity Index)やファウラーテストなどのテストは、聴覚障害/難聴の原因が蝸牛または隣接する神経路(聴覚路)です。
聴力検査:客観的な方法
客観的な聴力検査の手順は、患者側の協力をほとんど必要としません。聴覚経路のセクションを調べることにより、聴覚障害の種類と程度を判断するのに役立ちます。ほとんどの場合、患者の主観的な手順が不可能な場合にも使用できます。
ティンパノメトリー(インピーダンス聴力検査)は、聴覚障害が疑われるすべての子供に使用する必要がある非常に重要なテストです。耳に入る音波は、外耳道を通って鼓膜(鼓膜)に到達します。鼓膜は音波によって動かされる薄い皮膚です。この動きは、下流の耳小骨の動きを引き起こし、音の知覚のカスケードを動かします。ティンパノメトリーでは、医師がプローブを耳に挿入して気密にします。プローブはトーンを発し、鼓膜の抵抗、したがって下流の耳小骨の抵抗を継続的に測定できます。これにより、中耳の機能を確認することができます。
アブミ骨筋反射は、大きな音に対する反応です。いわゆるアブミ骨筋は、鼓膜からの音が内耳に伝わりにくいように収縮させることで、3番目の耳小骨を傾けることができる筋肉です。この筋肉は内耳を大量から保護します。アブミ骨筋反射を測定するとき、反射閾値、すなわち反射が誘発される体積値が決定されます。この検査により、中耳の耳小骨が正常に動くことができるかどうかを判断できます。
2009年以降、すべての新生児は難聴のスクリーニングを受けています。目的は、生後3か月までの早期に聴覚障害を検出し、生後6か月までに治療を開始することです。この新生児スクリーニングでは、次の2つの方法も使用されます。
一方では、これにはいわゆる耳音響放射の測定が含まれます-蝸牛の機能をテストするための痛みのない手順です。放出は、内耳から来る非常に静かなエコーです。内耳の外有毛細胞は、入ってくる音波に応答してこのエコーを送信します。このエコーを自分で知覚することはできません。ただし、高感度のマイクに登録することはできます。これらのマイクは耳に挿入され、気密になります。それらは、内耳からのエコーをトリガーするためにトーンが放出される音源を統合しています。
2番目の方法は、いわゆる脳幹聴力検査(BERAなど)です。彼女は聴覚の原因となる神経と脳の領域を調べます。頭皮で測定された電気インパルスの助けを借りて、音が内耳に記録されるだけでなく、接続された神経路を介して伝達され、脳で処理されるかどうかを推定することができます。患者は、トーンを発するヘッドホンを装着します。頭皮に取り付けられた電極は、電気的励起の形状と、神経と脳の音と電気的応答の間の時間の両方を測定します。
難聴のさらなる検査
特に突然の難聴の場合、異物が外耳道を詰まらせる、重度の感染症、特定の薬の使用などの特定の原因を探す必要があります。
患者が人工内耳を受ける場合(手順を計画する場合)、または難聴の原因として癌または奇形が疑われる場合は、画像診断手順が使用されます。磁気共鳴画像法(MRT)またはコンピューター断層撮影法(CT)の助けを借りて、脳または耳が詳細にマッピングされます。
難聴が疑われる場合、血液検査は通常役に立ちません。これらは、特定の場合にのみ役立ちます。たとえば、感染症を明らかにしたり、代謝性疾患の兆候がある場合などです。難聴や難聴は、感染症への感受性の増加の結果として、耳、鼻、喉の領域の繰り返しの病気から生じることがあります。血液検査はここでこれを説明するのに役立ちます。
患者が耳が聞こえない場合は、眼科医や神経内科医による検査など、さらなる検査が必要になる場合があります。特定の場合、特に遺伝的原因または家族性難聴の場合、遺伝カウンセリングを行うことができます。人間の遺伝学者は、遺伝情報と病気の分析の専門家です。重度の遺伝性疾患の場合、子供が欲しいときに聴覚障害のある親を助けることもできます。
子供の場合、無傷の聴力は通常の言語発達の基本的な要件であるため、聴力検査の後に言語と発達の検査が続きます。出生時または幼児期から存在する難聴は、できるだけ早く治療する必要があります。そうでなければ、発生した言語発達障害は、もはや完全に治療することができないことがよくあります。小児期以降に発生する難聴は、通常、発話に影響を与えません。
難聴:治療
ほとんどの場合、しびれは元に戻せません。しかし、複雑な聴覚システムの異常な領域を橋渡しし、それでも聴覚を可能にする方法はたくさんあります。
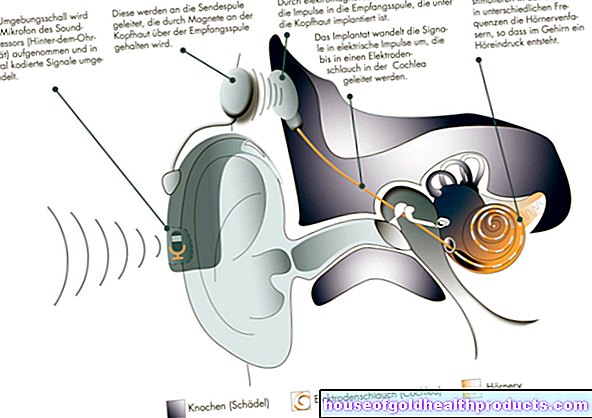
治療法は、完全な難聴があるかどうか、またはまだいくらかの難聴が残っているかどうかによって異なります。後者の場合、補聴器の使用が可能かもしれません。完全な難聴の場合、特にそれが二国間である場合、補聴器は意味がありません。代わりに、関係者に内耳プロテーゼ(人工内耳としても知られています)を与える手術が役立つ場合があります。可能であれば、言語習得のための最良の条件を作り出すために、これは難聴の子供たちにできるだけ早く使用されるべきです。処置後のリハビリテーション対策、特に集中的なリスニングとスピーキングのトレーニングは重要です。
補聴器や人工内耳の提供に加えて、影響を受けた人々は特別な支援を受ける必要があります。特に子供たちは、読唇術や手話などの技術を早い段階で学ぶことで恩恵を受けます。原則として、これは関係者のすぐ近くにいる人々にとっても理にかなっています。
難聴:病気の経過と予後
聴覚障害の原因に応じて、程度は同じままであるか、時間の経過とともに重症度が増す可能性があります。難聴は、時間の経過とともに難聴に発展する可能性があります。したがって、このような進行性の難聴は、早期に認識して治療する必要があります。難聴を防ぐために適切な対策を講じることができる場合もあります。とりわけ、子供の聴覚能力は、評価が難しいことが多いため、聴覚障害の疑いが少しでもある聴力検査で確認する必要があります。
通常、既存の難聴を元に戻すことはできません。内耳プロテーゼなどの最新の手順は、難聴によって引き起こされる結果的な損傷を回避するために決定的な貢献をすることができます。これらの難聴の後遺症には、感情的および心理社会的領域における言語理解障害および発達障害の発症が含まれます。
タグ: 薬物 薬物 薬草の家庭薬