くる病と骨軟化症
とMartinaFeichter、医療編集者および生物学者リサ・フォーゲルは、アンスバッハ大学で医学と生物科学に焦点を当てて部門ジャーナリズムを学び、マルチメディア情報通信の修士号でジャーナリズムの知識を深めました。その後、houseofgoldhealthproducts編集チームで研修を受けました。 2020年9月以来、彼女はhouseofgoldhealthproductsのフリーランスジャーナリストとして執筆しています。
LisaVogelによるその他の投稿Martina Feichterは、インスブルックの選択科目の薬局で生物学を学び、薬用植物の世界にも没頭しました。そこから、今日まで彼女を魅了している他の医学的トピックまでそう遠くはありませんでした。彼女はハンブルクのアクセルシュプリンガーアカデミーでジャーナリストとして訓練を受け、2007年からhouseofgoldhealthproductsで働いています。最初は編集者として、2012年からはフリーランスのライターとして働いています。
houseofgoldhealthproductsエキスパートの詳細 すべてのhouseofgoldhealthproductsコンテンツは、医療ジャーナリストによってチェックされます。
くる病または骨軟化症は骨の病気です。骨代謝の崩壊により、骨に蓄えられているミネラルが少なすぎます-骨は柔らかくなります。最も一般的な原因はビタミンD欠乏症です。くる病をどのように認識しますか?骨の病気はどのように治療されますか?くる病を防ぐことができますか?次の記事でこれらすべてを見つけることができます。
この病気のICDコード:ICDコードは、医療診断のための国際的に認められたコードです。それらは、例えば、医師の手紙や仕事ができないことの証明書に記載されています。 E83E55N25M83
簡単な概要
- くる病または骨軟化症とは何ですか?柔らかく、可鍛性のある骨をもたらす骨代謝の破壊。小児ではくる病、成人では骨軟化症と呼ばれます。別の名前は「英語の病気」です。
- 症状:筋肉や骨の痛み、筋肉のけいれん、膝や内反膝のノック、歩行のよろめき、肋骨(「くる病」)や関節の変形(「マルファンの兆候」)など
- 原因:主にビタミンD欠乏症、時にはビタミンD代謝の障害(例えば、肝疾患または遺伝子変異の結果として);ビタミンDに依存しない原因(リン酸塩欠乏症など)はまれです
- 治療:くる病の原因に応じて。通常、ビタミンDとカルシウムの摂取。必要に応じて、骨格の位置異常に対する整形外科の補助
- 予防:ビタミンD欠乏症を防ぐために、毎日屋外にとどまり、ビタミンDが豊富な食事をとってください。
くる病とは
くる病(英国の病気、くる病)または骨軟化症は骨代謝の障害です。影響を受けた人では、骨組織へのカルシウムとリン酸塩の取り込みが妨げられます。病気が子供に発生した場合、医師はくる病について話します。しかし、成人では、この骨疾患は骨軟化症と呼ばれます。
くる病の最も一般的な原因はビタミンD欠乏症です。他の場合では、例えば肝硬変または-まれに-遺伝子突然変異の結果として、ビタミンD代謝の障害が病気の原因です。リン酸塩欠乏によるくる病など、ビタミンDに依存しない形態の病気もまれです。
くる病:症状
赤ちゃんのくる病の最初の兆候は、通常、生後2〜3か月で現れます。これらには以下が含まれます:
- 落ち着きのなさ
- ジャンプ感
- 後頭部の発汗(特に)
- 後頭部のはげ
生後3〜4か月で、くる病の症状がさらに現れます。
- 筋力低下(筋緊張低下)
- 腹壁のたるみ
- 便秘
- 触れる感度
- 神経筋の過興奮(テタニー)の可能性のある兆候、例えば筋肉のけいれん、知覚異常
- てんかん発作の可能性
ただし、くる病では、骨格の変化が前面に出ています。
- 異常に柔らかく弾力性のある頭蓋骨(頭蓋骨)
- 後頭部の平坦化と額と頭頂部の突出(Caput quadratum = "squareskull")
- 内反膝またはノックニー
- 太ももの首(Coxa vara)が曲がり、「動揺性歩行」につながる
- 肋骨(「くる病ロザリオ」)および関節(「マルファン徴候」)の軟骨と骨の境界の触知可能で後で目に見える腫れ
- 他の骨の変形、例えば、脊柱後弯症(脊椎の後方湾曲)、ベル型胸部(ベル型胸部)
肋骨や胸部に深刻な変化があると、肺機能の障害や気管支の病気が発生する可能性があります。
くる病のもう1つの症状は、頭蓋骨(泉門)の骨の間の隙間の閉鎖が遅れることです。
さらに、くる病はしばしば歯に目立ちます:乳歯は遅く突破します。虫歯やエナメル質の欠陥が一般的です。
くる病の最も一般的な原因であるビタミンD欠乏症は、筋肉や体の痛み、筋力低下、筋肉のけいれん、麻痺などの症状で発生します。これについての詳細は、ビタミンD欠乏症の記事で読むことができます。
骨軟化症:症状
成人の臨床像(骨軟化症)は、主に特徴のない骨の痛みと筋力低下を示し、その結果、歩行障害(動揺性歩行)が起こります。より顕著なケースでは、特に胸、腰、膝(内反膝など)の領域で、沸騰の軟化と変形もあります。
骨軟化症は、特に高齢者では、しばしば骨量減少(骨粗鬆症)を伴います。
くる病:原因と危険因子
ビタミンD欠乏症
くる病の最も一般的な原因はビタミンD欠乏症です。これは主に、皮膚が十分な日光にさらされていないという事実によって引き起こされます。体はそれ自身の生産を通してそのビタミンD必要量の約80パーセントをカバーすることができます:紫外線の作用の下で、効果的なビタミンは皮膚の前駆体から作られます。
体は食物を通して必要な量のビタミンDの残りの20パーセントを吸収します。
したがって、ビタミンD欠乏症、したがってビタミンD欠乏症くる病には、本質的に次の危険因子があります。
- 日光への露出が不十分(例:寝たきりが長い場合、ナーシングホームの居住者、メダルやチャドルを着用している人、日光がほとんど当たらない地域に住んでいる肌の色が濃い人)
- 栄養失調または栄養失調
- ビタミンDの吸収または利用の障害(例:慢性炎症性腸疾患、セリアック病、または胃腸手術)
ビタミンD代謝の障害
ビタミンD代謝の障害は、くる病のもう1つの考えられる原因です。たとえば、肝臓や腎臓の病気(肝硬変、慢性腎臓病など)によって引き起こされる可能性があります。
ビタミンD代謝の障害はめったに先天性ではありません。遺伝性くる病には2つのタイプがあります:
- ビタミンD依存性くる病1型(VDAR I):遺伝子変異は、不活性なビタミンDをその活性型に変換する酵素の活性を損ないます。
- ビタミンD依存性くる病2型(VDAR II):ビタミンのドッキングポイント(ビタミンD受容体)の遺伝子の変異は、ビタミンの効果を損ないます。
ビタミンDに依存しない原因
ビタミンDとは独立して発生したくる病の形態もまれです。それらの1つは、いわゆる低リン酸血症性くる病(ビタミンD耐性くる病とも呼ばれます)です。それは主に先天性の遺伝的欠陥に基づいており、それが遺伝性(遺伝性)低リン酸血症性リケットとも呼ばれる理由です。遺伝的欠陥は、腎臓から過剰なリン酸塩が排泄されることを意味します。その結果、骨に損傷を与えるリン酸塩の欠乏が起こります。体はその構造に十分なリン酸塩に依存しています。
低リン酸血症性リケット(または成人では低リン酸化性骨軟化症)が腫瘍に関連して発症することはめったにありません。これは、例えば、いわゆる骨の巨大細胞腫瘍である可能性がありますが、前立腺癌または乳癌でもあり得ます。次に、腫瘍誘発性くる病または骨軟化症について話します。
くる病:検査と診断
お子さんがくる病の疑いがある場合は、小児科医に診てもらう必要があります。骨軟化症の兆候がある場合、成人はまず一般開業医に連絡する必要があります。彼は症状を分類し、必要に応じて患者を専門医に紹介することができます。
既往歴
診断に向けた最初のステップは、病歴を収集するための詳細なインタビューです(既往歴)。医師は、たとえば、次の質問をします。
- あなた/あなたの子供は定期的に屋外にいますか?
- あなたまたはあなたの子供は菜食主義者または完全菜食主義者の食事を食べますか?
- あなたまたはあなたの子供は栄養補助食品を摂取していますか?
- 骨の痛みはありますか?
- スケルトンの変更に気づきましたか?
徹底的な既往歴は、くる病または骨軟化症の疑いにつながる可能性があります。ただし、信頼性の高い診断を行うには、さらなる検査が必要です。
身体検査
次のステップは身体検査です。医師は主に患者の姿勢、歩行、骨を調べます。小児では、泉門の触診(子供の頭蓋骨の骨のひび割れ)がくる病の別の兆候を示す可能性があります。くる病では、泉門の閉鎖の遅延が観察されます(頭蓋骨の隙間は通常より遅く骨化します)。
検査値
くる病や骨軟化症を明らかにするときは、さまざまな実験値が非常に重要です。次の血液値は特に決定的です:
- リン酸塩
- カルシウム
- アルカリホスファターゼ(AP)
- 副甲状腺ホルモン(PTH):甲状腺ホルモン
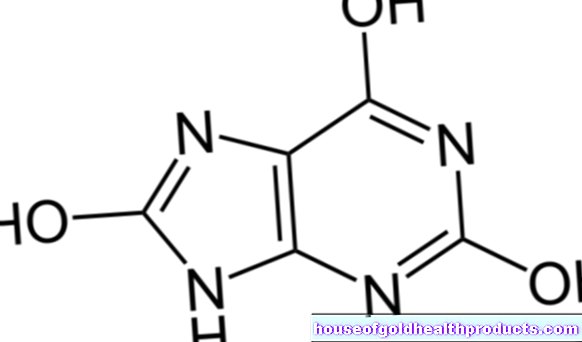
- カルシフェジオール:体内のビタミンDの貯蔵形態;化学式:25-OHD
- カルシトリオール:活性化された形のビタミンD;化学式:1,25-(OH)2D
さまざまな血液値のレベルとそれらの相互関係は、くる病/骨軟化症の原因を示しています。くる病のさまざまな形態は時々異なって扱われなければならないので、これは重要です。
たとえば、ビタミンD欠乏症のくる病と遺伝性のくる病VDARIおよびVDARIIの両方で、APとPTHの正常なリン酸塩レベルと増加した値の組み合わせがありますが、後者の2つでは、カルシジオールレベルは正常ですが、ビタミンD欠乏症のくる病では低下します。
VDARIとVDARIIを区別するために、医師はカルシトリオールレベルを調べます。VDARIでは減少し、VDARIIでは増加します。
レントゲン
医師はX線で診断を確認することもできます。くる病に特徴的な骨の変化を見ることができます。さらに、記録により、骨密度の評価が可能になります。
さらなる調査
個々のケースでは、他の検査が役立つ場合があります。たとえば、骨軟化症の不明な症例では、骨生検が行われることがあります。つまり、一部の骨組織が検査室で採取され、分析されます。
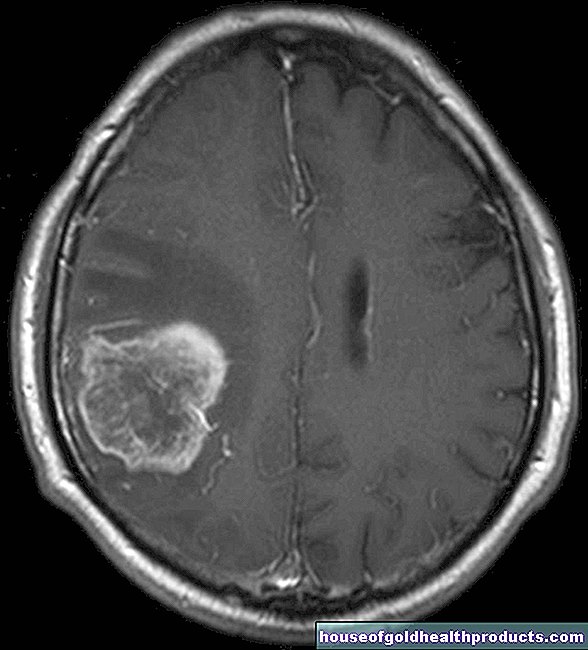
医師が腫瘍が骨軟化症(腫瘍誘発性骨軟化症)の原因であると疑う場合、腫瘍を検出するために磁気共鳴画像法(MRI)が必要になる場合があります。
くる病:治療
くる病または骨軟化症の治療は、主に病気の原因と患者の年齢に依存します。
ビタミンD欠乏性くる病の治療
ビタミンD欠乏症がくる病の原因である場合、薬でそれを補うことが重要です。子供たちはビタミンDと追加のカルシウムを受け取ります。それにより、投与量は診断が行われた年齢に依存します(IU =「国際単位」):
- 生後1年目:体重1キログラムあたり2000 IUのビタミンD3と40〜80 mgのカルシウム、1日12週間。その後、生後1年の終わりまで、予防として1日あたり500IUのビタミンD3。
- 1〜12年:3000〜6000IUのビタミンD3と1日あたり少なくとも500mgのカルシウムを12週間。
- 12年から:6000 IUのビタミンD3と500から1000mgのカルシウム/日を12週間。
必要に応じてビタミンDまたはカルシウムの投与量を調整するために、治療開始後3〜4週間で血液検査を行うことをお勧めします。
リスクグループは通常、1日あたり500IUのビタミンDを摂取する必要があります。これには、母乳で育てられた乳児、慢性疾患、てんかんの薬を服用している子供/青年、および肌の色が濃い移民のみが含まれます。
さらなる対策
カルシウム値が低いためにけいれんやうずきやしびれなどの感覚障害が発生した場合は、カルシウムを注入します。影響を受けた人々の状態が改善したらすぐに、カルシウムレベルがまだ低すぎる場合は、微量元素をできるだけ早く経口投与する必要があります(例えば、発泡錠として)。
高用量のビタミンDを摂取するときは、十分なカルシウムも摂取することが不可欠です。そうでなければ、カルシウムレベルが急激に低下した結果として、最初は発作のリスクがあります。
柔らかい骨が膝や内反膝のノックや脊柱側弯症などの位置異常につながる場合は、整形外科の補助が必要になることがあります。これらには、たとえば、軸方向のずれを補正する靴の中敷きや、直立姿勢のコルセットが含まれます。正しい治療法については、治療を行っている小児科医または整形外科医と話し合うことができます。
他の形態のくる病の治療
低リン酸血症性リケットまたは骨軟化症の患者は、リン酸塩と活性型ビタミンD(カルシトリオール)を服用する必要があります。しかし、骨の軟化と変形が腫瘍性疾患に起因する可能性がある場合は、腫瘍を取り除くだけで十分な場合があります。ただし、その後骨の状態が改善しない場合は、リンとカルシトリオールによる治療が必要になります。
VDAR Iからの遺伝性くる病の治療は、カルシトリオールまたはα-カルシジオールの生涯にわたる毎日の摂取で構成されます。カルシウムはまた、治療の最初の数ヶ月で与えられます。
VDAR IIの患者は、高用量のカルシトリオールとカルシウムを投与されます。この治療がうまくいかない場合は、高用量のカルシウムを使って治療を試みることができます。
くる病:経過と予後
くる病の最も一般的な形態であるビタミンD欠乏性くる病が検出されて治療された場合、検査値は数週間後に正常化します。 X線画像で見ることができる骨格の変化は、数週間から数ヶ月後に退行します。くる病患者によく見られるように、脚軸(内反膝など)のずれは、通常、手術(骨切り術)を必要としませんが、ほとんどの場合、まっすぐになります。ただし、これには2〜3年かかる場合があります。
くる病を防ぐ
くる病や骨軟化症を予防するためには、最も一般的な原因であるビタミンD欠乏症を予防することが特に重要です。さらに、皮膚でのビタミンD合成に十分な日光が当たるようにする必要があります。 「十分」とは、とりわけ、あなた自身の肌のタイプ、季節、地理的な緯度によって異なります。これに関するより詳細な推奨事項は、ビタミンD欠乏症に関する記事にあります。
食事はまた、ビタミンDの供給にわずかな貢献をします。大量のビタミンは、たとえば魚、肝臓、乳製品に含まれています。これについて詳しくは、ビタミンD-高含有量の食品の記事をご覧ください。
ビタミンDの予防
場合によっては、日光への曝露と食事がビタミンDのニーズを満たすには不十分です。次に、サプリメントとしてビタミンDを摂取することが理にかなっています(たとえば、錠剤や滴の形で)。
このようなビタミンDの予防は、医師と相談してのみ実施する必要があります。彼はあなたがビタミンDサプリメントを服用すべきかどうか、もしそうなら、どのくらいの量で服用すべきかを調べるために血液検査をすることができます。過剰摂取を避けるために、推奨用量に固執するようにしてください。ビタミンD欠乏症とその結果(くる病や骨軟化症など)を懸念してビタミンDを過剰に摂取すると、たとえば腎臓結石や腎臓の石灰化を発症する可能性があります。
タグ: 女性の健康 代替医療 解剖学




.jpg)