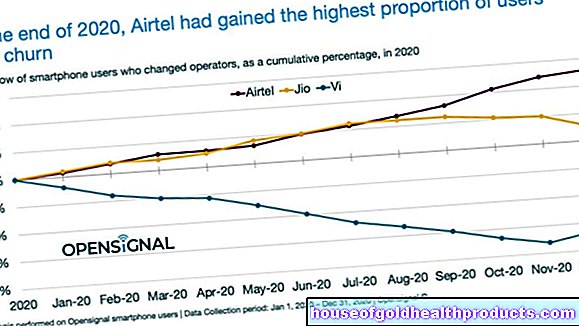
人工授精。
ニコール・ウェンドラーは、腫瘍学および免疫学の分野で生物学の博士号を取得しています。医療編集者、著者、校正者として、彼女はさまざまな出版社で働いており、複雑で広範な医療問題をシンプル、簡潔、論理的な方法で提示しています。
houseofgoldhealthproductsエキスパートの詳細 すべてのhouseofgoldhealthproductsコンテンツは、医療ジャーナリストによってチェックされます。多くの子供がいないカップルにとって、人工授精は不妊症にもかかわらず妊娠する絶好の機会です。医師は、精子と卵細胞が互いに向かう途中でサポートします。どの生殖補助医療(ART)が最も適しているかは、夫婦の個々の状況によって異なります。方法の概要、成功の可能性、人工授精のリスクについては、こちらをご覧ください。

人工授精とは何ですか?
人工授精という用語は、多くの排卵誘発剤をカバーしています。原則として、生殖補助医療は、卵細胞と精子がお互いをより簡単に見つけてうまく融合できるように、生殖補助医療に少し役立ちます。
人工授精:方法
人工授精には3つの方法があります。
- 精液移動(授精、子宮内授精、IUI)
- 体外受精(IVF)
- 卵細胞質内精子注入法(ICSI)
精液の移動を除いて、人工授精は女性の体の外で行われます。したがって、精子と卵細胞は最初に体から取り除かれ、それに応じて処理されなければなりません。
さらに詳しい情報
プロセスの詳細と、個々の方法の長所と短所については、授精、IUI、IVF、ICSIの記事をご覧ください。
サイクルモニタリング
多くの場合、サイクルモニタリングは人工授精の前に行われます。これは、医師が月経周期の女性の体のプロセスを綿密に調べることを意味します。このため、女性は通常、3〜4回の超音波検査と血液サンプルのために出頭する必要があります。一方では、サイクル監視は、望まない子供がいない原因を追跡するのに役立ちます。一方、調査結果は、医師がカップルのための適切な治療法を見つけるのに役立ちます(例えば、ホルモン治療による)。
人工授精はどのように機能しますか?
人工授精のプロセスは、不妊症の器質的な原因によって異なります。正確な診断の後でのみ、医師はどの手順が最も適切であるかを決定することができます。
すべての複製手法の詳細がわずかに異なる場合でも、次の手順はすべての手法で区別できます。
精子細胞の収集
受精を助けるために、医者は精子細胞を必要とします。抽出または抽出は、さまざまな方法で実行できます。これらのどれが個々のケースで選択されるかは、個々のケースによって決定されます。原則として、以下が可能です。
- オナニー
- 睾丸からの外科的除去(TESE、精巣精子採取)
- 精巣上体からの外科的除去(MESA、顕微手術精巣上体精子吸引)
TESEとMESAの記事で、精巣または精巣上体から精子細胞がどのように抽出されるかを知ることができます。
ホルモン刺激治療
人工授精のために卵細胞を成熟させるために、女性はホルモン療法を受けなければならないことがあります。ここで検討できるさまざまな方法(刺激プロトコル)があります。卵巣を調べてホルモンレベルを決定した後、医師は適切なプロトコルを選択します。治療中、彼は超音波とホルモン分析を使用して卵胞の成長と成熟度をチェックします。
重要な刺激プロトコルは、短いプロトコルと長いプロトコルです。
短いプロトコル
短いプロトコルには約4週間かかります。サイクルの2日目または3日目から、患者は毎日皮膚の下に刺激ホルモン(FSHまたはhMG =ヒト閉経期ゴナドトロピン)を注射します。彼女はまた、彼女のパートナーに完成した注射器を渡すように頼むことができます。刺激サイクルの約6日目から、ホルモンGnRH(ゴナドトロピン放出ホルモン)も投与されます。それは自発的な排卵(「ダウンレギュレーション」)を防ぎます。
医師は、治療開始から約10日後の検査で、卵胞が十分に成熟していると判断した場合、女性にホルモンhCG(ヒト絨毛性ゴナドトロピン)を投与します。それは排卵を引き起こします。 36時間後(排卵の直前)、卵胞は穿刺によって除去されます。
長いプロトコル
長いプロトコルは6週間以上に及びます。 21日から23日までの前のサイクルで、女性はデポ製剤としてGnRHアゴニストを注射されます。それは、体自身の排卵誘発剤の放出を阻害し、その後のサイクルでの自発的な排卵(「ダウンレギュレーション」)を防ぎます。 10〜15日後、新しいサイクルが始まると、実際のホルモン刺激が始まります。短いプロトコルと同様に、FSHまたはhMGの毎日の注射で構成されます。約9〜12日後に十分な卵胞が成熟した場合、医師はhCG注射で排卵を引き起こします。 36時間後-排卵の直前-彼は卵胞を取り除きます。
プロトコルに応じて、ホルモン刺激は錠剤または注射器と錠剤の組み合わせで行うこともできます。
採卵(より正確には:濾胞穿刺)
卵細胞または卵胞を除去するための以下のオプションが利用可能です:
- 成熟卵細胞の収集(ホルモン治療後の卵胞穿刺)
- 未成熟卵細胞の除去(IVM、invitro成熟)
詳しくは
未熟卵細胞を人工授精に使用する方法については、In VitroMaturationの記事をご覧ください。
胚移植
体外受精(ICSI、IVF)の後、受精卵細胞の子宮への移行は、妊娠への道の最も重要なステップです。これが受精後3日以内に起こる場合、それは胚移植と呼ばれます。
胚保護法の自由な解釈により、いくつかの受精卵細胞を培養することが可能です。ただし、最大6日間の培養期間の後、最大2つの胚を移植することができます。発生することができる余剰胚は凍結(凍結保存)することができ、発生することができない胚の段階は廃棄することができますが、この広く実践されている中間点について明確な法的確実性はありません。
転送が行われるのに最適な時間は人によって異なります。
胚盤胞移植
利用可能な卵細胞がもっとある場合は、もう少し待つのが理にかなっています。新しい栄養溶液の開発のおかげで、卵細胞は最大6日間女性の体の外で成長し続けることができます。
受精後、細胞は分裂し、卵細胞は最初の3日以内に割球に発達し、その後5日目頃に胚盤胞期に達します。すべての受精細胞の30から50パーセントだけがここにそれを作ります。受精後5〜6日で移植が行われる場合、それは胚盤胞移植と呼ばれます。
これらの細胞構造が子宮に移植される可能性は、通常、胚移植よりも優れています。体外での時間が長いため、発達の欠陥または欠陥が早期に認識される可能性があり、その結果、おそらく不適切な細胞構造が最初に使用されることはありません-つまり、子宮に挿入されます。しかし、胚移植と胚盤胞移植の妊娠率を直接比較すると、ほとんど違いは見られません。
人工授精は誰に適していますか?
人工授精は、出産に問題のあるカップル(男性および/または女性)やレズビアンのカップルが子供を産むのに役立ちます。人工授精はまた、化学療法または放射線療法の前に癌患者に後で子供が欲しいという機会を提供します。
人工授精:要件
ヨーロッパでは、人工授精は異性愛者の夫婦に最もよく規制されています。永続的なパートナーシップに加えて、カップルは他の要件を満たす必要があります。たとえば、次のとおりです。
- 明確な医学的適応
- 人工授精に関する必須のアドバイス(生殖補助医療、ART)
- HIV検査
- 風疹と水痘の予防接種
- 推奨:トキソプラズマ症、クラミジア、肝炎の検査
人工授精:レズビアンカップル
ドイツとオーストリアのいくつかの不妊治療センターと精子バンクは、同性愛者の女性が授精の形で人工授精をすることを可能にします。前提条件は、彼らが結婚していて、維持費と第二の母親による養子縁組を規定する治療契約に署名することです。カップルは通常、将来の法的請求を除外するために、他の誰かのドナーからのドナー精子を使用することをお勧めします。ただし、原則として、民間ドナーからのサンプルで受精することも可能です。スイスでは、同性愛者のカップルは人工授精の可能性を否定されています。
人工授精:独身女性
匿名の精子提供の場合、ドイツ、オーストリア、スイスでは、理想的には結婚証明書との永続的なパートナーシップが義務付けられています。パートナーのいない女性は、人工授精の可能性がほとんどありません。この国で子供を産みたいと思っている独身女性は、人工授精のための医師や精子バンクを見つけるのが難しいでしょう。その理由は、法的な灰色の領域です。したがって、ドイツ、オーストリア、スイスの独身女性にとって、匿名の精子提供が許可されているデンマークのような国は魅力的です。または彼らはいわゆる自己または家庭の授精を試みます。
人工授精:成功のチャンス
体外受精はすべてのカップルで機能するわけではありません。時にはそれは失敗した試み、挫折、心理的および肉体的ストレスを伴う岩だらけの道です。ある時点で夢の子供を腕に抱くカップルもいれば、人工授精が限界に達するカップルもいます。
チャンスは女性の年齢とともに減少します
体外受精は35歳までの女性で最も効果的です。その後、妊娠率は急速に低下し、45歳以上の女性ではゼロになります。この理由は、卵細胞の質が年齢とともに低下するためです。女性が年をとるほど、流産や奇形のリスクが高くなります。後日家族を始める傾向が続き、卵子提供が禁止されたままである場合、若い年齢で自分の卵子と精子細胞を凍結すること(社会的凍結)がより重要になる可能性があります。
追加情報
幼い頃に卵細胞を凍結することと、その方法が一部の国でまだ確立されていない理由については、社会的凍結の記事で詳しく知ることができます。
人工授精:方法による機会
人工授精が成功するかどうかは、不妊症の種類、年齢、精神的ストレスなどの個々のパラメーターに加えて、さまざまな要因によって異なります。これには、使用される方法も含まれます。治療サイクルごとの出生率は、各技術について大まかに見積もることができ、方法に応じて10〜最大20パーセントの間で変動します。
ガイドライン:ドイツ、オーストリア、スイスでの人工授精
何度か受精を試みても妊娠しない場合は、気のめいるようで、夫婦が受け入れるのは困難です。しかし、医学にも限界がある場合があります-物理的、系統的、そして法的に。ドイツ、オーストリア、スイスでも、技術的に可能なすべてのことが許可されているわけではありません。
法規制(ドイツの胚保護法など)では、これらの国で医師が実行できる方法と介入が規定されています。これは、商業的かつ非倫理的な使用を避けるためです。法律によると、胚は受精した生存可能な卵細胞です。ドイツ、オーストリア、スイスでは、代理母、精子で死亡した配偶者、精子の性別選択(重度の遺伝性遺伝性疾患を除く)による妊娠は、人工授精のために許可されていません。オーストリアでは、外国の卵細胞による妊娠(卵提供)は特定の条件下(母性の年齢制限など)で許可されていますが、ドイツとスイスでは許可されていません。
人工授精の長所と短所
人工授精に関連するさまざまなリスクと合併症があります。次の問題が発生する可能性があります。
- 過剰刺激症候群
- 細菌感染
- 穿刺による膀胱、腸、血管の損傷
- 多胎妊娠:カップルは明確でなければなりません-双子は通常2つの胚が使用されるため、人工授精ではまれです。さらに、双子は早産や帝王切開で出産することがよくあります。
- 流産の割合がわずかに増加しました(主に女性の年齢が高いため)
- 精神的ストレス
すべてのリスクと合併症にもかかわらず、人工授精は当然大きな利点を提供します-不妊症、癌または同性愛者のパートナーシップにもかかわらず子供を産むという欲求を満たす機会。
タグ: ニュース アルコール薬 薬草の家庭薬