無嗅覚症
Martina Feichterは、インスブルックの選択科目の薬局で生物学を学び、薬用植物の世界にも没頭しました。そこから、今日まで彼女を魅了している他の医学的トピックまでそう遠くはありませんでした。彼女はハンブルクのアクセルシュプリンガーアカデミーでジャーナリストとして訓練を受け、2007年からhouseofgoldhealthproductsで働いています。最初は編集者として、2012年からはフリーランスのライターとして働いています。
houseofgoldhealthproductsエキスパートの詳細 すべてのhouseofgoldhealthproductsコンテンツは、医療ジャーナリストによってチェックされます。
誰かが匂いの感覚を失ったとき、医者は無嗅覚症について話します。多くの場合、嗅覚の喪失は一時的なものであり、たとえば風邪や副鼻腔感染症などです。時々、無嗅覚症はより深刻な原因があり、永続的です。においの障害を引き起こす可能性のあるもの、味覚がしばしば損なわれる理由、およびにおいのトレーニングがにおいの喪失を防ぐのにどのように役立つかについての詳細をお読みください。

簡単な概要
- 無嗅覚症とは何ですか?嗅覚の喪失。嗅覚能力の部分的な喪失(嗅覚減退症)と同様に、無嗅覚症は嗅覚障害(嗅覚障害)の1つです。
- 頻度:無嗅覚症はドイツ国民の推定5パーセントに影響を及ぼします。この嗅覚障害の頻度は年齢とともに増加します。
- 原因:例えば、鼻炎、副鼻腔炎またはCOVID-19を伴う風邪、アレルギー性鼻炎、萎縮性鼻炎(慢性鼻水の一形態)、鼻ポリープ、中隔の湾曲、薬物、汚染物質および毒素、パーキンソン病、アルツハイマー病などのウイルス性呼吸器感染症病気、多発性硬化症、頭の外傷、脳腫瘍など。
- 診断:医師と患者の会話、耳鼻咽喉科-健康診断、嗅覚検査、場合によってはさらなる検査
- 治療:原因に応じて、例:投薬(コルチゾンなど)、手術(例:鼻ポリープ)、匂いトレーニング;基礎疾患の治療
無嗅覚症:原因
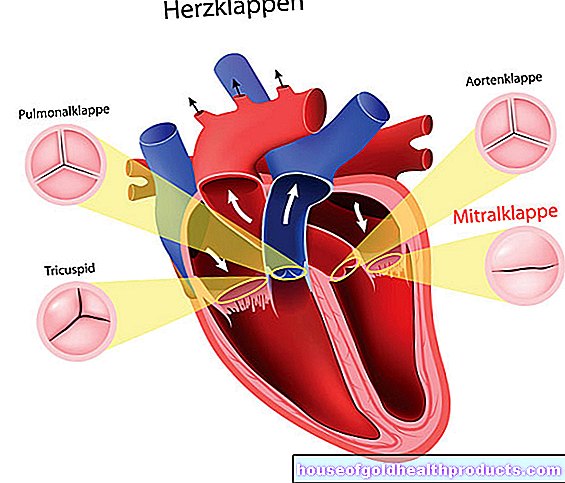
嗅覚障害の原因がどこにあるかに応じて、医師は無嗅覚症などの嗅覚障害を副鼻腔と非副鼻腔に分けます。
嗅覚障害
原因が病気または鼻および/または副鼻腔の変化である場合、副鼻腔は無嗅覚症または他の臭気障害です。炎症のために上鼻腔の嗅粘膜の機能が損なわれている、および/または吸入された空気の嗅粘膜への経路が多かれ少なかれ遮断されている。
最も頻繁に、炎症性疾患は、副鼻腔鼻嗅覚障害、特に鼻粘膜および副鼻腔の慢性炎症(慢性鼻炎、慢性副鼻腔炎、または慢性副鼻腔炎の組み合わせ)の原因です。しかし、通常の風邪やインフルエンザ(インフルエンザ)の一部としての風邪でも、影響を受ける人のほとんどは、一時的であっても、嗅覚が低下する(嗅覚減退症)か、まったく嗅覚がない(無嗅覚症)可能性があります。
嗅覚の喪失は、コロナウイルス感染症Covid-19でも一般的です。無嗅覚症は、初期症状としてここでしばしば発生します。それがどの程度正確に行われるかはまだ完全には理解されていません。しかし、おそらく、鼻粘膜の腫れ(副鼻腔の原因)、嗅粘膜の損傷、脳内の嗅覚シグナル伝達経路の破壊(非副鼻腔の原因、以下を参照)など、いくつかの要因が関係しています。
副鼻腔鼻嗅覚障害のもう1つの考えられる原因は、アレルギー性鼻水です。干し草の熱やハウスダストアレルギーの結果として鼻粘膜が炎症を起こし、腫れた場合、影響を受けた人は限られた範囲でしか臭いがしないか、まったく臭いがしません。
薬の副作用として、鼻や副鼻腔の粘膜の腫れによる嗅覚障害も発生する可能性があります。一酸化炭素、オゾン、タバコの煙などのさまざまな毒素や刺激物も風邪(毒性刺激性鼻炎)を引き起こし、臭いを損なう可能性があります。
他の場合では、無嗅覚症は、萎縮性鼻炎と呼ばれるものに関連して発生します。この形態の慢性鼻水では、粘膜が薄くなり、硬化します。これは、高齢者や多発血管炎性肉芽腫症(ウェゲナー病)に苦しむ人々によく起こります。副鼻腔手術と鼻粘膜の長期にわたる細菌感染の後でも、無嗅覚症を伴う萎縮性鼻炎が発症する可能性があります。
多くの場合、嗅覚の喪失(無嗅覚症)または嗅覚の低下(嗅覚減退症)は、鼻ポリープまたは鼻中隔の強い湾曲(中隔弯曲)によっても引き起こされます。その場合、吸入された空気は、嗅粘膜にほとんどまたはまったく浸透しません。さらに、鼻ポリープと中隔の湾曲は、副鼻腔へのアクセスを妨げる場合、副鼻腔炎を促進する可能性があります。このような炎症過程も嗅覚に影響を与える可能性があります。
私たちが呼吸する空気の嗅上皮への経路は、鼻や副鼻腔の腫瘍によっても遮断される可能性があります。
非副鼻腔嗅覚障害
非副鼻腔は、嗅覚系自体(嗅覚粘膜、嗅索)の損傷によって引き起こされる嗅覚障害を指します。
非常に多くの場合、それは感染後の嗅覚障害です。これは、(上)気道の一時的な感染後の持続性の嗅覚障害であり、感染の終了から嗅覚障害に気付くまでの間に無症状の間隔はありません。さらに、影響を受けた人の最大25%が、匂いの変化(刺激性異臭症)を知覚したり、匂いの幻覚(幻嗅症)を報告したりします。感染後の嗅覚障害は、おそらく主に嗅覚粘膜(嗅上皮)への直接的な損傷によって引き起こされます。
上気道のウイルス感染との関連で、感染後の嗅覚障害と嗅覚障害を区別する必要があります(上記を参照)。それらは通常、感染が治癒するとすぐに再び消えます。
非副鼻腔嗅覚障害の他の考えられる原因は次のとおりです。
- 外傷性脳損傷:転倒したり頭を打ったりすると、嗅神経の全部または一部が裂ける可能性があります。または、あざや出血は、匂い刺激の知覚と処理に関与する脳の領域で発生します。このような外傷性脳損傷では、嗅覚の部分的または完全な喪失(嗅覚減退症または無嗅覚症)が突然発生します。
- 毒素と汚染物質:それらは、嗅覚粘膜に急性および慢性の損傷を与える可能性があり、したがって、副鼻腔以外の嗅覚障害(例えば、嗅覚障害の形で)を引き起こす可能性があります。考えられる引き金は、ホルムアルデヒド、タバコの煙、農薬、一酸化炭素、およびコカインです。同様に、放射線療法は、がん患者の嗅覚喪失(無嗅覚症)または嗅覚喪失(嗅覚低下)を引き起こす可能性があります。
- さまざまな基礎疾患:アルツハイマー病、パーキンソン病、多発性硬化症などの神経疾患では、嗅覚にとって重要な脳の領域で神経細胞が死ぬと、嗅覚が乱されたり破壊されたりする可能性があります。パーキンソン病では、嗅覚減退症または無嗅覚症でさえ重要な初期症状です。嗅覚障害の可能性がある他の基礎疾患は、てんかん、統合失調症、重症筋無力症、うつ病、2型糖尿病、甲状腺機能低下症、肝臓および腎臓の疾患です。
- 薬:いくつかの薬は、副作用として非副鼻腔嗅覚障害を引き起こす可能性があります。これらには、抗生物質(例:アミカシン)、メトトレキサート(例:抗がん剤として高用量で使用)、降圧薬(例:ニフェジピン)、鎮痛剤(例:モルヒネ)が含まれます。
- 頭蓋骨内の手術、感染症および腫瘍:頭蓋骨内の外科的介入および腫瘍、ならびに中枢神経系の感染症は、嗅覚シグナル伝達経路を破壊し、したがって非副鼻腔嗅覚障害を引き起こす可能性があります。
- 遺伝的要因:無嗅覚症などの嗅覚障害も先天性である可能性があります。たとえば、一部の人々では、嗅球(脳の特定の領域)が発達していないか、完全に欠如しています。これは、性腺(精巣または卵巣)も未発達であるカルマン症候群の場合です。しかし、より一般的なのは、孤立した先天性無嗅覚症、つまり、さらなる症状や病気の兆候を伴わない先天性の嗅覚喪失です。
- 年齢:年齢が上がるにつれて、嗅覚の能力は自然に低下します。ただし、パーキンソン病またはアルツハイマー病は、嗅覚が失われた高齢者の考えられる原因として常に考慮されるべきです。
嗅覚障害の原因が見つからない場合、医師は「特発性嗅覚障害」と診断します。したがって、それは除外の診断です。
無嗅覚症:症状
嗅覚の喪失は、嗅覚障害の中心的な特徴です。厳密に言えば、医師は機能性無嗅覚症と完全無嗅覚症を区別します。
- 機能性無嗅覚症:嗅覚は非常に厳しく制限されているため、日常生活で意味のある使用ができなくなります。たとえ、わずかな匂いが時折、弱く、または短時間知覚されたとしてもです。ただし、この残留嗅覚能力は重要ではありません。
- 完全な無嗅覚症:ここでは嗅覚が完全になくなっています。つまり、残存する嗅覚能力を検出することはできません。
機能性または完全な無嗅覚症-影響を受けた人々の日常の経験は単に「私はもう匂いがしない」なので、ミルクが酸性であるかどうかを自分の鼻に尋ねる必要はありません、前日のTシャツは汗や香水のような匂いがしますパートナーからのギフトは、直撃またはフロップです。
さらに、無嗅覚症の人の多くは味覚に問題があります。ほとんどの人は通常、塩味、酸味、甘味、苦味を味わうことができますが、特定の香りを区別することはできません。このためには、味だけでなく、舌の嗅覚受容体も必要です-香りは、それらが一緒に働くときにのみ全体として展開します。
無嗅覚症:結果
上に示したように、無嗅覚症は生活の質を著しく低下させる可能性があります。嗅覚が失われ、異なるフレーバーを区別できないと、食べたり飲んだりする楽しみが減る可能性があります。身近なパートナーや子供の匂い、ライラックの匂い、新鮮な洗濯物のきれいな匂いなど、すべて日常生活から削除されています。
嗅覚が失われると、嗅覚の強化機能だけでなく、警告機能も失われます。たとえば、無嗅覚症の人は、ストーブで食べ物が燃えている、食べ物が腐っている、ガスヒーターに漏れがあると匂いがしません。
同様に、影響を受けた人々は、彼らが自分で汗の匂いを嗅ぐのか、それとも浴室や台所でそれを嗅ぐのかを知ることができません。他の人が自分とは対照的にこれに非常によく気付くことができるという知識は、無嗅覚症に冒された人にとって心理的ストレスになる可能性があります。
無嗅覚症:治療
乱れた嗅覚を回復できるかどうか、そしてどのように回復できるかは、その原因によって異なります。
急性副鼻腔炎(急性副鼻腔炎)および/または急性副鼻腔炎(急性副鼻腔炎)の一時的な臭気障害(両方の組み合わせは急性副鼻腔炎と呼ばれます)は、特別な治療を必要としません。通常、大量の飲酒や吸入などの一般的な治療法で十分です。
成人の鼻ポリープを伴わない慢性副鼻腔炎は、局所コルチゾン製剤(スプレー)と食塩水鼻洗浄で治療されます。コルチゾンには抗炎症作用があります。鼻洗浄は、詰まった粘液を緩めるのに役立ちます。細菌が関与している場合、医師は抗生物質を処方することがあります。
コルチゾンスプレー「オーバーヘッド」を使用するのが最善です。スプレーを直立した状態で両方の鼻孔に注入すると、少量の有効成分のみが目的地に到達します。ただし、逆さまに使用すると、より多くのコルチゾンが鼻腔の嗅粘膜に到達します。
嗅覚減退症または無嗅覚症が鼻ポリープを伴う慢性副鼻腔炎によるものである場合、コルチゾン製剤は通常、成人に局所的に(スプレーとして)および全身的に(錠剤またはカプセルとして)使用されます。いくつかの小規模な研究でも、いわゆるロイコトリエン受容体拮抗薬(モンテルカストなど)に一定の有効性があるとされています。これらの薬は気道透過性を改善し、もともと喘息患者のために開発されました。しかし、鼻ポリープを伴う慢性副鼻腔炎の嗅覚障害に対しても服用できます。
鼻ポリープ自体は非常に頻繁に外科的に除去されます。これにより、鼻呼吸が改善され、ポリープが副鼻腔への入り口を塞いでいる場合は、副鼻腔感染症が繰り返されるリスクが高まります。どちらも、嗅覚の乱れを改善することができます。鼻や副鼻腔に腫瘍があり、呼吸する空気が嗅上皮に到達するのを妨げる場合は、通常、手術も行います。空気の流れを妨げる曲がった鼻中隔が嗅覚減退症または無嗅覚症を引き起こす場合も同じことが言えます。
嗅覚障害がアレルギー性鼻水に基づく場合、局所コルチゾン製剤が最も有望な治療選択肢です。影響を受けた人の嗅覚が損なわれているかどうか、およびどれほど深刻であるかに関係なく、アレルギーは必要に応じて治療することができます(たとえば、アレルゲンをできるだけ避け、おそらく過敏症)。
毒素や刺激物(毒性刺激性鼻炎)によって引き起こされる鼻水が嗅覚の障害または嗅覚の喪失につながる場合は、トリガー物質をできるだけ避けることが重要です。
他の形態の風邪(原因不明の風邪=特発性鼻炎など)によって引き起こされる無嗅覚症または他の嗅覚障害の一般的な治療ガイドラインはありません。代わりに、そのような場合には個別の治療の試みが推奨されます。
薬が嗅覚の喪失を引き起こした場合、主治医は準備を中止できるかどうかを確認できます。その後、嗅覚障害も通常は消えます。中止できない場合は、減量できる場合があります。それは少なくとも匂いを改善することができます。
いかなる状況においても、処方された薬を自分で中止したり、投与量を減らしたりしないでください。常に最初に医師とこれについて話し合ってください。
頭部外傷の結果としての嗅覚障害は、グルコン酸亜鉛を単独で、または全身性コルチゾン製剤(コルチゾン錠剤など)と組み合わせて治療することを試みることができます。代わりに、またはそれに加えて、患者は構造化された匂いのトレーニングに参加することができます(以下を参照)。いずれにせよ、怪我の後できるだけ早く治療を開始することが重要です。
構造化された嗅覚トレーニングは、感染後の嗅覚障害のある患者にも推奨されます。可能であれば、嗅覚障害の発症後1年以内にトレーニングを開始する必要があります。必要に応じて、例えばコルチゾンを用いた薬物治療を(さらに)試みることができます。
アルツハイマー病、多発性硬化症、脳腫瘍などの基礎疾患が嗅覚の(部分的な)喪失の背後にある場合、それらの専門的な治療が最前線にあります。
先天性および加齢性無嗅覚症の治療は不可能です。
においトレーニング
前述のように、専門家は、特に感染後の嗅覚障害に対して、構造化された嗅覚トレーニングを推奨しています。これは、外傷性脳損傷後の嗅覚障害にも役立ちます。
トレーニングの正確な構造はさまざまであり、ケースバイケースで患者と話し合います。たとえば、患者は、いわゆる匂いトレーニングペンを1日2回、数週間嗅ぐことができます。各ペンには、特定の香り(レモン、クローブ、バラ、ユーカリなど)が含まれています。この嗅覚の対象を絞ったトレーニングは、すべての匂いを写真や言葉とリンクさせることでサポートできます。レモンペンを嗅ぎながら、たとえば、レモンの写真を見たり、頭の中で、または大声でレモンという単語を発音したりできます。このように、匂いの印象はよりよく記憶されます。
嗅覚トレーニングペンは、嗅覚障害を診断するために同様の方法で使用されます(以下を参照)。このようなペンの代わりに、嗅覚トレーニングに純粋なエッセンシャルオイルのバイアルを使用する人もいます。
また、記憶を使って嗅覚を訓練することもできます。たとえば、焼きたてのシナモンスターや挽きたてのコーヒーの香りを正確に覚えておいてください。または、暑い夏の日に大雨が降ったときの空気の匂いを考えてみてください。
日常生活のコツ
- あなた自身の4つの壁の煙警報器は常に重要です-しかし、特にあなたが無嗅覚症に苦しんでいて、それ故に早い段階で燃える匂いを検出することができないならば。
- ガスで調理または加熱する場合は、特に注意してパイプを良好な状態に保つ必要があります。必要に応じて、ガス検知器を設置してください。
- あなたはまだあなたの嗅覚能力の少なくとも一部を持っていますか?次に、濃縮された香料を食品に加えると、食品はより美味しく、より楽しくなる可能性があります。
- 食料品を適切に保管してください。必要に応じて、購入日と開封日をメモします(缶やミルクカートンなど)。推奨時間内にご使用ください。また覚えておいてください:匂いと味に加えて、いくつかの食品の一貫性と色はまた腐敗を示すことができます。
- 無嗅覚症の人の中には、個人の衛生状態、リネンの交換、バスルームとキッチンの掃除などの決まったスケジュールに固執する人もいます。あなた自身の鼻は、そのような活動の時期がいつであるかを知ることができません。固定された計画は、彼ら自身の清潔さと彼らの家の清潔さの点で影響を受けた人々に安全を与えます-しばしば大きな心理的救済。
無嗅覚症:検査と診断
既往歴
嗅覚障害を明らかにするために、医師は最初にあなたの病歴を調べます(既往歴)。これを行うために、彼はあなたの症状と匂い障害の考えられる原因について尋ねます。考えられる質問は次のとおりです。
- 何も嗅ぐことができなくなってどれくらいになりますか?
- 突然嗅覚が失われたのですか、それとも嗅覚障害がゆっくりと進行したのですか?
- においの喪失は完全ですか、それとも個々のかすかなにおいを知覚できますか?
- 味の問題など、他に何か症状はありますか?
- 嗅覚障害に関連している可能性のある上気道感染症がありますか?
- 嗅覚を失う前に、頭部外傷や手術を受けましたか?
- 慢性副鼻腔炎やアレルギーなどの以前の病気に苦しんでいますか?
- 薬を服用していますか?もしそうなら、それらは何ですか?
- 日常生活(職場など)で化学物質や蒸気にさらされていませんか?
身体検査
既往歴の後に、鼻鏡検査(鼻鏡検査)を含む耳鼻咽喉科検査が続きます。鼻、鼻咽頭、副鼻腔、嗅覚裂(嗅粘膜が位置する鼻腔上部の領域)を注意深く調べるとき、医師は腫れ、炎症、鼻ポリープと分泌物の兆候に注意を払います。
彼はまた、あなたの手でもう一方の鼻孔を持っている間、順番にそれぞれの鼻孔を通して呼吸するようにあなたに頼むかもしれません。このようにして、空気の流れが片側で妨げられているかどうかを確認できます。
匂い試験方法
嗅覚能力をテストすることができるさまざまな主観的および客観的(装置)方法があります。患者は主観的なプロセスに積極的に参加する必要があります。小さな子供や認知症の患者は一般的にこれを行うことができません。したがって、客観テストは、嗅覚障害を明らかにするためにより有用です。
詳細なテスト手順は次のとおりです。
スニフィンスティック
「スニフィン」スティックは、香りが詰まったフェルトペンです。簡単に実行でき、さまざまなテスト方法が可能であるため、嗅覚障害を明らかにするための好ましいテスト方法です。
たとえば、嗅覚ペンを使用して識別テストを実行できます。これは、異なる香りを認識して区別する患者の能力をテストします。これを行うために、医師は両方の鼻孔の下に次々に12本または16本の異なる「スニフィン」スティックを保持します。患者はすべての香りが示されている選択カードを使用してそれぞれの香りを識別しようとする必要があります。
閾値テストは、「スニフィン」スティックを使用して実行することもできます。これは、患者がほとんど知覚できない患者の嗅覚閾値に関する情報を提供します。
UPSIT
UPSITは、ペンシルベニア大学の匂い識別テストの略です。このプロセスでは、マイクロカプセルにパッケージされた40種類のフレグランスが紙に塗布されます。カプセルをペンでこすると、それぞれの香りが放たれます。 4つの用語のリストを使用して、患者に自分を特定してもらいます。
CCCRC
コネチカット化学感覚臨床研究センター(CCCRC)のテストは、識別テストとしきい値テストを組み合わせたものです。識別テストでは、患者はガラスまたはプラスチックのバイアルで提示される10種類の香りを認識して名前を付ける必要があります。さらに、嗅覚閾値は、異なる濃度のブタノール溶液でテストされます。
嗅覚の可能性の測定
前述のすべてのテスト手順は主観的ですが、嗅覚の可能性の測定は客観的なテスト結果を提供します-患者が関与する必要はありません。小さな電極が最初に嗅粘膜に取り付けられます。それらは、匂い分子がドッキングし、神経路を介して脳の嗅覚中枢に渡されるときに嗅覚細胞で発生する電位を測定します。
試験物質として、医師は患者の鼻の前にバラの香り(化学物質:フェニルエチルアルコール)などのさまざまな純粋な香りを次々と保持します。それは通常、嗅神経の弱い興奮を引き起こすだけです。たとえば、硫化水素とは対照的に、腐った卵の強い臭いがします。
嗅覚電位の測定は非常に複雑です。そのため、専門の診療所や医療機関でのみ実施されています。
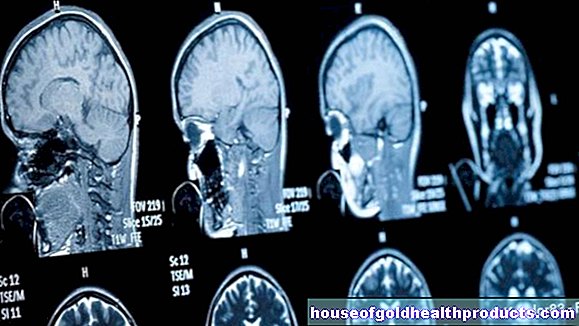
その他の調査
場合によっては、さらなる検査が必要になることがあります。たとえば、脳腫瘍が無嗅覚症を引き起こしている疑いがある場合、頭蓋骨のコンピューター断層撮影(CT)または磁気共鳴画像法(MRI)で状況を明らかにすることができます。嗅覚喪失の背後にあるアルツハイマー型認知症が医師によって疑われる場合は、CTまたはMRIを使用して、脳の物質が実際にすでに失われているかどうかを調べることができます。
無嗅覚症:経過と予後
基本的に、嗅覚障害などの嗅覚障害は治療が容易ではなく、嗅覚能力が常に正常化されるとは限りません。成功の可能性は、一般的に、高齢者や喫煙者よりも若い患者や非喫煙者の方が高くなります。正確な予測は不可能であり、一般的な情報のみです。
鼻粘膜(鼻水)の炎症や副鼻腔炎などの(上部)気道の急性ウイルス感染に関連する無嗅覚症または嗅覚減退症は、通常、心配する必要はありません。嗅覚障害は通常一時的なものであり、感染が治癒した後に改善します。しかし、長期の炎症の場合、嗅上皮が徐々に破壊または改造されるため、嗅覚が永久に制限されたり、完全に失われたりする可能性があります。
鼻中隔、ポリープ、または鼻や副鼻腔の腫瘍の湾曲によって呼吸空気の流れが妨げられたために嗅覚がなくなったり損なわれたりした場合、手術で問題を解決できますが、常にそうとは限りません。一部の患者は、処置後でも、以前のように匂いがしない場合があります。少なくとも手術は嗅覚障害をいくらか減らすことができます。
薬物、毒素、または汚染物質が嗅覚障害の引き金となる場合、これらの物質の中止後(化学療法の完了後など)に嗅覚能力が再び向上する可能性があります。ただし、たとえば酸が嗅上皮の基底層を破壊した場合など、永続的な嗅覚障害を伴う不可逆的な損傷も発生する可能性があります。
感染後の嗅覚障害の全患者の約3分の2で、嗅覚は1〜2年以内に自然に改善します。残りの人口にとって、嗅覚の制限された能力または嗅覚の喪失は永続的なままです。一般的に、以下が適用されます:患者が若く、障害の期間が短いほど、改善の可能性が高くなります。
頭蓋骨の損傷に起因する無嗅覚症または他の嗅覚障害の可能性は低くなります。嗅覚能力が部分的に回復するのは、10人の患者のうち約1〜2人だけです。初年度の改善の可能性が最も高いです。しかし、怪我から数年経っても、患者は自発的に嗅覚を取り戻すことができます。ただし、それはめったに起こりません。とりわけ、以下は予後に有利です:
- 高い残存嗅覚能力
- 女性の性別
- 若々しい年齢
- 非喫煙者
- 嗅覚機能に副次的な違いはありません
- 嗅覚障害はそれほど長い間存在していません
パーキンソン病、アルツハイマー病、糖尿病などの基礎疾患に関連する嗅覚障害の場合、基礎疾患の治療を通じて嗅覚能力が再び改善するかどうか、またどの程度改善するかを予測することはできません。
匂いの感覚の自然な加齢に伴う低下は、止めることも治療することもできません。先天性無嗅覚症についても何もできません。
タグ: 寝る 予防接種 歯











.jpg)