セミノーマ
とMartinaFeichter、医療編集者および生物学者FlorianTiefenböckは、LMUミュンヘンで人間医学を学びました。彼は2014年3月に学生としてhouseofgoldhealthproductsに参加し、それ以来、医療記事で編集チームをサポートしてきました。アウグスブルク大学病院で医師免許と内科の実習を受けた後、2019年12月からhouseofgoldhealthproductsチームの常任メンバーであり、とりわけhouseofgoldhealthproductsツールの医療品質を保証しています。
FlorianTiefenböckによるその他の投稿Martina Feichterは、インスブルックの選択科目の薬局で生物学を学び、薬用植物の世界にも没頭しました。そこから、今日まで彼女を魅了している他の医学的トピックまでそう遠くはありませんでした。彼女はハンブルクのアクセルシュプリンガーアカデミーでジャーナリストとして訓練を受け、2007年からhouseofgoldhealthproductsで働いています。最初は編集者として、2012年からはフリーランスのライターとして働いています。
houseofgoldhealthproductsエキスパートの詳細 すべてのhouseofgoldhealthproductsコンテンツは、医療ジャーナリストによってチェックされます。
セミノーマは最も一般的なタイプの精巣癌です。それは一般的に手術され、段階に応じて、例えば化学療法または放射線療法でさらに治療されます。全体として、セミノーマは他の悪性精巣腫瘍よりも予後が良好です。ここでセミノームについて知る必要があるすべてを見つけてください。
この病気のICDコード:ICDコードは、医療診断のための国際的に認められたコードです。それらは、例えば、医師の手紙や仕事ができないことの証明書に記載されています。 C62
セミノーム:一般
セミノーマは最も一般的なタイプの精巣癌です。いわゆる胚細胞腫瘍(胚細胞腫瘍)の1つであり、精原細胞から発生します。これらは男性の生殖細胞(精子)の前駆体です。精巣の他の胚細胞腫瘍は、非セミノーマという用語で分類されます。それらは他のさまざまな種類の組織から発生します。
研究者は、セミノーマと非セミノーマの両方が同じ予備段階、つまり子宮内の胚発生の変性細胞から生じると想定しています。精巣腫瘍のこの予備段階は、精巣上皮内腫瘍(TIN)と呼ばれます。非常にまれな「精子細胞性セミノーマ」は例外です。TINからではなく、精子形成細胞から直接、つまり最終的な精子形成中にのみ発生します。
世界保健機関はまた、セミノームの他のサブタイプを区別します。これらには、古典的なセミノーマとセミノーマが含まれ、他のタイプの組織(結合組織や支持組織など)からの細胞も含まれています。しかし、後者は非常にまれです。正確にどのタイプの精巣癌が関与しているかは、病理医が切除した腫瘍組織を調べることで判断できます。
セミノーマ患者の平均年齢は約40歳です。
セミノーマ:症状
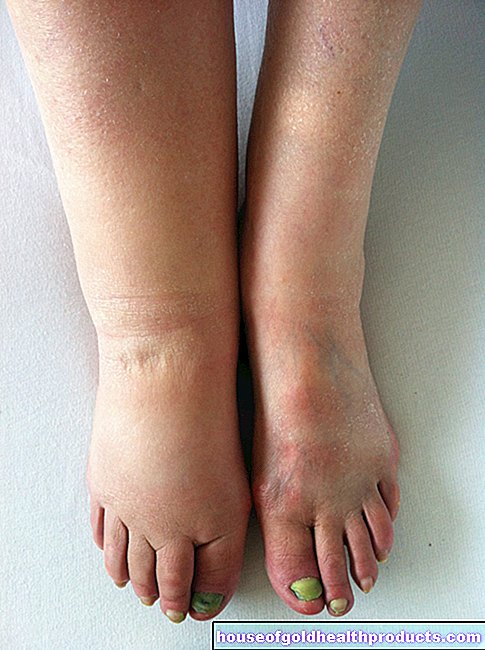
陰嚢の触知可能な痛みのない硬結は、精巣腫瘍(セミノーマなど)の最も重要な兆候の1つです。通常、影響を受ける睾丸は1つだけで、両方が病理学的に変化することはめったにありません。
睾丸の肥大は、睾丸腫瘍の兆候でもあります。それはしばしば重さの感覚を伴います。さらに、鼠径部に放射状に広がる可能性のある引っ張りが発生する可能性があります。
精巣腫瘍(セミノーマなど)のもう1つの考えられる兆候は、乳房の肥大であり、これも痛みを伴う可能性があります。多くの精巣腫瘍によって生成されるホルモンは、乳房の成長に関与しています。
精巣腫瘍(セミノーマなど)の徴候の詳細については、精巣がんの症状を参照してください。
セミノーマ:原因と診断
一部の男性がセミノーマ(または別の形態の精巣癌)を発症する理由は正確にはわかっていません。しかし、私たちは今、そのような悪性腫瘍を支持するいくつかの危険因子を知っています:
したがって、過去に精巣腫瘍を患ったことがある男性は特に危険にさらされています。停留精巣はまた、外科的に矯正されたとしても、悪性精巣腫瘍のリスクを高めます。遺伝的要因もセミノーマ(または精巣癌)の発症に関与しているようです。同じ腫瘍が一部の家族でより頻繁に発生します。精巣腫瘍のこれらおよびその他の危険因子の詳細については、「精巣がん:原因と危険因子」を参照してください。
セミノーマはどのように診断できますか?
詳細な話し合い(既往歴)では、医師は患者に症状(睾丸のしこりなど)について詳細に尋ねます。彼はまた、以前の精巣癌や停留精巣などの考えられる危険因子について質問します。患者はまた、近親者の精巣腫瘍について医師に報告する必要があります。
これに続いて身体検査が行われます。医師は、とりわけ睾丸と乳房の両方を触診します。包括的な血液検査も重要な情報を提供します。たとえば、タンパク質AFP(α-フェトプロテイン)の血中濃度が上昇した場合、これは精巣癌、特にいわゆる非セミノーマを示している可能性があります。一方、セミノーマの場合、AFP値は正常です。
コンピュータ断層撮影などの画像診断手順は、腫瘍の広がりを判断するのに役立ちます。
精巣腫瘍の下でセミノーマまたは精巣癌が疑われる場合に必要な検査についての詳細を読むことができます:検査と診断。
セミノーマ:治療
他の種類の精巣癌と同様に、手術はセミノーマの治療の最初のステップです。外科医は、罹患した精巣、精巣上体、および精索を切除します。この必須の手順は、精巣切除術または精巣摘除術と呼ばれます。
いくつかのケースでは、睾丸全体を取り除くのではなく、退化した部分だけを取り除くことが可能です。この手順は、睾丸が1つしかない患者に特に推奨されます。このように、睾丸で行われるテストステロンの生産はまだ保証されています。
睾丸の部分的な除去は、別の場合にも役立ちます。精巣腫瘍は通常、1つの睾丸にのみ影響を及ぼします。しかし、安全のために、2番目の睾丸から組織サンプルを採取して癌細胞を調べることがよくあります。精巣癌患者の約5パーセントだけが彼らが探しているものを見つけるでしょう-そして両側の精巣癌が存在します。可能であれば、外科医はできるだけ多くの健康な精巣組織を残して、出産することとテストステロンの産生が少なくとも部分的に保証されるようにします。ただし、両方の睾丸を完全に取り除くことが避けられない場合もあります。
手術後のさらなる治療は、腫瘍がどこまで進行したかによって異なります。
セミノーマ:ステージI治療
I期では、セミノーマは精巣に限定されます。検査(コンピューター断層撮影、CTなど)では、リンパ節転移や遠隔癌性沈下(遠隔転移)は検出できませんでした。手術後、患者は一般的に治癒したと見なされます。しかし、腫瘍がまだ最小の転移を形成していないことを確実に除外することはできません-CTや他の検査を使用してそれらを検出することができないほど小さいです。この可能性の大きさに応じて、手術の後には、監視戦略、放射線療法、または化学療法の3つの可能なフォローアップ治療のいずれかが続きます。
1.監視戦略
ヨーロッパとアメリカでは、通常、手術後の初期段階でセミノーマに対して「待機して見る」戦略が選択されます。患者は、癌の再発の可能性を早期に検出するために定期的に徹底的に検査されます。
2.放射線療法
一部のセミノーマ患者(ステージI)では、睾丸を切除した後の予防措置として放射線療法が推奨されます。腹部の裏側が照射されます。これにより、腹部動脈に沿ったリンパ節に存在する小さな癌性の沈下がなくなると考えられています。照射は2週間にわたって週5日行われます。
ただし、放射線療法は、I期のセミノーマの特別な場合にのみ推奨されます。数年または数十年後、治療自体が悪性の癌性腫瘍(二次腫瘍)を引き起こす可能性があります。
3.化学療法
放射線療法の代わりに、セミノーマの睾丸を切除した後の予防措置として化学療法を実施することもできます(ステージI)。患者は、癌細胞の増殖を阻害する可能性のある忍容性の高い薬剤を受け取ります(細胞増殖抑制剤)。化学療法は1回または2回行われます。患者はこれのために入院する必要はありません(外来化学療法)。
セミノーマ:ステージIIAおよびIIBでの治療
II期のセミノーマでは、隣接する(局所)リンパ節ががん細胞の影響を受けます(IIAよりもIIBの方が多い)。睾丸を切除した後、患者は放射線療法を受けます。
特定の理由で放射線療法が不可能な場合は、代わりに化学療法が選択されます。3サイクルで、患者に3つの細胞増殖抑制剤(脳薬、細胞毒)、シスプラチン、エトポシド、ブレオマイシン(PEB)が静脈内に投与されます。
注:臨床研究では現在、IIA期またはIIB期のセミノーマが放射線療法と化学療法の併用でより効果的に治療できるかどうかを調査しています。
セミノーマ:ステージIICおよびIIIでの治療
セミノーマがさらに進行している場合(ステージIIC以上)、専門家は睾丸を切除した後、3〜4サイクルの化学療法を推奨しています。ここでも、3つの細胞増殖抑制剤であるシスプラチン、エトポシド、ブレオマイシン(PEB)が使用されています。
セミノーマ:疾患の経過と予後
セミノーマは、進行した段階でも比較的良好な予後を示し、精巣癌の2番目の主要なグループ(非セミノーマ)よりも全体的に良好です。この理由の1つは、セミノーマは非セミノーマよりも娘腫瘍(転移)を形成しにくいことです。したがって、実質的にセミノーマステージIのすべての患者は、標準的な治療法の助けを借りて治癒することができます。 IIA期とIIB期では、治癒率は95%を超えています。より高いセミノーマ段階(IICから)では、患者の80から95パーセントはまだうまく治療することができます。
場合によっては、治療終了後に再発(再発)が起こります。この可能性は、一方では、診断時の最初のセミノーマの段階に依存します。最初のセミノーマが進行するほど、後で再発する可能性が高くなります。
一方、再発のリスクは、初期治療の種類によっても影響を受けます。たとえば、ステージIのセミノーマが手術後にのみモニタリングされる場合(モニタリング戦略)、手術後に放射線療法が行われる場合よりも再発のリスクが高くなります。
全体として、セミノーマ(および他の形態の精巣癌)が再発することはめったにありません。
タグ: 検査値 緩和医療 スポーツフィットネス