骨髄線維症
Astrid Leitnerは、ウィーンで獣医学を学びました。 10年間の獣医診療と娘の誕生の後、彼女は-偶然にも-医療ジャーナリズムに切り替えました。彼女の医学的トピックへの関心と書くことへの愛情が彼女にとって完璧な組み合わせであることがすぐに明らかになりました。 Astrid Leitnerは、ウィーンとオーバーエスターライヒで娘、犬、猫と暮らしています。
houseofgoldhealthproductsエキスパートの詳細 すべてのhouseofgoldhealthproductsコンテンツは、医療ジャーナリストによってチェックされます。骨髄線維症は、「骨髄増殖性腫瘍」のグループに属する慢性骨髄疾患です。時間が経つにつれて、人々の骨髄は血球を作る能力を失います。病気がどのように進行するか、どの兆候が骨髄線維症を示し、それがどのように治療されるかをここで読んでください!
この病気のICDコード:ICDコードは、医療診断のための国際的に認められたコードです。それらは、例えば、医師の手紙や仕事ができないことの証明書に記載されています。 D47

簡単な概要
- 骨髄線維症とは何ですか?骨髄線維症は、骨髄が結合組織に変わり、それによって血球を産生する能力を失う慢性で進行性の疾患です。
- 病気の経過と予後:病気の経過は人によって異なります。病気はまれなケースでのみ治癒することができますが、それはしばしば遅いです。
- 治療:治療は、症状を和らげ、生活の質を向上させることを目的としています。ウォッチ&ウェイト(医師による待機および定期的なチェック)、投薬(いわゆるJAK2阻害剤による標的療法)、放射線または脾臓の除去、幹細胞移植
- 原因:骨髄線維症は、骨髄の造血細胞の遺伝子変化によって引き起こされます。これがどのように発生するかはほとんどわかっていません。
- 危険因子:病気の可能性を高める危険因子はありませんが、骨髄線維症を発症する遺伝的傾向がある人もいます。
- 症状:倦怠感、息切れ、動悸、再発性感染症や血餅の傾向、皮膚や粘膜の出血、体重減少、上腹部の痛み、頭痛、発熱、寝汗
- 診断:血液検査(多くの場合偶発的な結果です!)、骨髄生検、脾臓と肝臓の超音波およびコンピューター断層撮影、分子遺伝学的検査
- 予防:予防策はありません
骨髄線維症とは何ですか?
骨髄線維症は、骨髄が結合組織に変わり、血球を生成する能力を失う慢性疾患です。この用語は、骨髄を意味するギリシャ語のmyelósに由来しています。線維症は、臓器の結合組織の病理学的増加を表します。
骨髄線維症の他の名前は、「骨骨髄線維症」(OMF)、「慢性骨髄増殖性疾患」(CMPE)および「慢性特発性骨髄線維症」(CIMF)です。ただし、これらの用語は古く、医学界では何年も使用されていません。
正常な血液形成はどのように機能しますか?
骨髄は体の最も重要な造血器官です。それは、とりわけ血球を生成する結合組織と幹細胞で構成されています。主に長骨(上腕や大腿骨など)、椎体、骨盤に見られます。機能的な血液細胞は、いくつかの中間段階で幹細胞から成熟します。これらには、赤血球と白血球および血小板が含まれます。医師は、血球形成のプロセスを造血と呼びます。
骨髄線維症はどうなりますか?
骨髄線維症では、幹細胞の機能不全が最初に骨髄と血球の産生の増加につながります。長期的には、骨髄は徐々に結合組織に置き換わります。最終的には血球を作る能力を失います。
それでも新しい血球を生成するために、血液の形成は他の臓器(脾臓、肝臓)に移されます。医師はそれを髄外(骨髄外)の血液形成と呼んでいます。当初は、血球の必要性を満たすことはまだ可能です。骨髄線維症の後期では、肝臓と脾臓はもはや十分な細胞を生成することができなくなります-血球の形成は停止します。
骨髄線維症の形態
骨髄線維症は、真性多血症(PV)および本態性血小板血症(ET)とともに、「慢性骨髄増殖性腫瘍」(MPN)のグループに属しています。それらの共通の特徴は、すべての疾患において、より多くの血球または結合組織細胞が骨髄で産生されることです。
骨髄線維症は2つの形態で発生します:
原発性骨髄線維症(PMF):原発性骨髄線維症は、以前の病気がなく、生涯にわたってランダムに発症します。これは骨髄線維症の最も一般的な形態です。
二次性骨髄線維症(SMF):二次性骨髄線維症は、既存の既存の疾患(PVまたはET)から発症します。
周波数
骨髄線維症はまれな病気の1つです。毎年10万人あたり0.5から1.5人が骨髄線維症を発症します。この病気は主に老年期に発生します。平均して、患者は診断時に65歳であり、男性は女性よりも65%の頻度で影響を受けます。若年成人は比較的まれであり、PMFは子供には事実上存在しません。
骨髄線維症は致命的/治癒可能ですか?
コース
骨髄線維症は患者ごとに大きく異なります。どの患者で病気がゆっくり進行し、どの患者でより速く進行するかを予測することはできません。したがって、平均余命について一般的な声明を出すことはできません。何人かの患者は何年もの間症状なしで生きますが、他の患者では病気が急速に進行し、最終的には数ヶ月から数年後に致命的に終わります。最も一般的な死因は、急性骨髄性白血病、心血管疾患、および感染症への移行です。
天気
疾患の個々の経過は、骨髄線維症の予後にとって決定的です。これらには、患者の年齢、症状、血液値(血球数、ヘモグロビン値)などの要因が含まれます。予後に影響を与える別の要因は、患者が治療に反応するかどうか、そしてどれだけうまく反応するかです。
現代の薬とさまざまな治療オプションにもかかわらず、骨髄線維症は現在、まれなケースで、幹細胞移植によってのみ治療することができます。影響を受けたすべての人の約20%で、骨髄線維症は治療にもかかわらず急性白血病(血液がん)に変わります。
骨髄線維症はどのように治療されますか?
骨髄線維症の治療は通常、病気の症状を和らげ、生活の質を維持することを目的としています。現代の治療法にもかかわらず、ほとんどの場合、薬物療法による完全な治癒は不可能です。病気を治す唯一の方法は、幹細胞移植によるものです。ただし、これにはリスクが伴い、すべての骨髄線維症患者に適しているわけではありません。
病気の初期段階での治療
監視と待機:すべての患者がすぐに薬物療法を必要とするわけではありません。症状のない患者さんの場合、医師は通常、待機して定期的な検査を行います。患者は最初の症状が現れたときにのみ治療を受けます。患者と医師が「ウォッチ&ウェイト」戦略を支持することを決定した場合、合意された管理の予定(血液検査など)を維持し、典型的な症状に注意を払うことが重要です。
新しい血球の形成を抑制する薬:病気の初めに、骨髄は最初に多数の血球を生成します。この段階では、新しい血球の形成を抑制する薬を使用する必要があるかもしれません。
病気の後期の治療
病気が進行するにつれて、形成される血球はますます少なくなり、貧血と骨髄線維症の典型的な症状につながります。
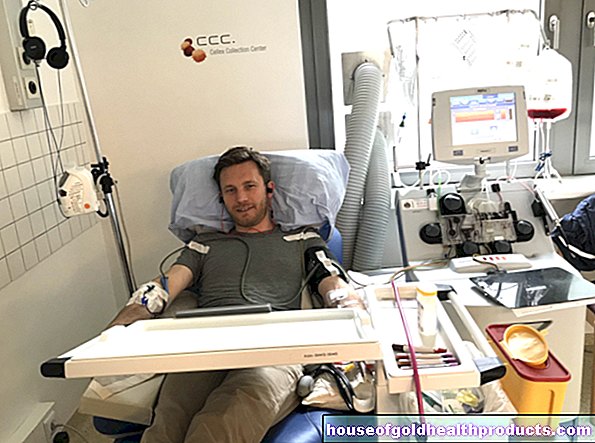
輸血:輸血は、赤血球の数を安定させ、貧血の症状(蒼白、疲労感、呼吸困難)を和らげるのに役立ちます。
ヤヌスキナーゼ阻害剤(JAK2阻害剤):骨髄線維症の治療のためのいわゆるヤヌスキナーゼ阻害剤は、数年前から市場に出回っています。有効成分のルキソリチニブは通常、忍容性が高く、多くの場合、症状を改善します。発熱、寝汗、骨痛、体重減少などの症状が大幅に軽減されます。また、脾臓と肝臓のサイズを縮小します。治療期間は時間に制限されません。
インターフェロン:JAK2阻害剤(脾臓のサイズの縮小)と同様の結果が、いわゆるインターフェロンで達成されます。それらは主に骨髄線維症の非常に初期の形態で使用されます。
コルチゾン:コルチゾン製剤は、特に発熱のある患者に使用されます。それらは貧血を改善する場合もありますが、同時に免疫系を抑制するため、物議を醸しています。
脾臓の放射線:放射線は脾臓のサイズを縮小し、胃腸の不調を軽減します。ただし、時間の経過とともにサイズが大きくなり、治療を繰り返す必要がある場合があります。
脾臓の摘出(脾臓摘出術):骨髄線維症の後期では、通常、脾臓は大きく肥大します。胃や腸に圧力がかかり、痛みや消化不良(下痢、便秘)を引き起こします。脾臓の摘出は、血管閉塞(血栓症)のリスクの増加と関連しています。とりわけ、脾臓は血小板の保管場所として機能します。それが取り除かれると、血中の血小板の数が増加します。これにより、血栓のリスクが高まります。
幹細胞移植:骨髄線維症を治療する唯一の方法は、現在、いわゆる同種幹細胞移植です。このプロセスでは、ドナーの骨髄または血液からの健康な幹細胞が患者に移されます。 「同種異系」とは、幹細胞が患者自身からではなく、健康なドナーからのものであることを意味します。治療の目的は、移された血液幹細胞がそれ自体で再び機能する血球を形成することです。
移植された骨髄が拒絶されないように、患者は移植前に「コンディショニング療法」として知られているものを受けます。それは体自身の防御細胞をオフにし、それは感染に対する患者の感受性を大いに高めます。移植された骨髄が機能し始め、十分な血球が生成されるまで、患者は感染のリスクが大幅に増加します。
したがって、同種幹細胞治療は、少数の患者グループにとっての選択肢にすぎません。これは通常、重度の骨髄線維症を患っているが、それ以外は良好な全身状態にある若い患者にのみ実施されます。
骨髄線維症の食事療法
骨髄線維症に特に推奨される食事はありません。ほとんどの骨髄線維症患者は、肝臓と脾臓の肥大により、便秘や鼓腸などの胃腸の不調を発症します。これらの場合、十分な繊維(穀物、果物、野菜)を消費し、十分に飲み、キャベツ野菜、タマネギ、ニンニクなどの鼓腸食品を避けることをお勧めします。
骨髄線維症の症状は何ですか?
骨髄線維症の症状は、病気の病期によって異なります。特に病気の初めに、症状はまだ非常に非特異的です。倦怠感、疲労感、感染症への感受性の増加などの症状は、他の多くの病気の状況でも発生し、最初はまれな骨髄疾患の疑いを向けることはありません。このため、通常、血球数に変化があると診断が遅れます-
多くの場合、予防的健康診断の一環として偶然に。
次のコースでのみ、病気の感覚が強まります。骨髄線維症が進行するにつれて発生する典型的な症状は次のとおりです。
- 脾臓と肝臓の肥大による上腹部痛と腹部膨満感
- 下痢、便秘などの消化器疾患
- 胸焼け
- 食欲不振、体重減少
- 塞栓症と血栓症
- 蒼白
- 呼吸困難
- 寝汗
- 熱
- 手足のチクチクする感覚と血行不良
- かゆみ(特にPVの場合)
- 骨の痛みと関節の痛み(病気の後期)
- 出血する傾向の増加(多くの場合、あざ、鼻血)
原因と危険因子
骨髄線維症の正確な原因は不明です。全骨髄線維症患者の約65%で、医師は患者の血液幹細胞の9番染色体に特徴的な遺伝子変化を発見します。JAK2変異(Januskinase2変異)として知られるこの遺伝子変化は、多発性赤血球血症の一部の患者にも見られます( PV)および検出可能な本質的な血小板血症(ET)の。
JAK2変異により、白血球と血小板が制御不能に増殖します。血球の大量の形成は、いわゆる「成長因子」の形成を同時に刺激します。これらは次に骨髄細胞を刺激して結合組織細胞を生成します。骨髄は結合組織によってますます置き換えられています。そのため、形成される血球の機能はますます少なくなっています。体は不足分を補おうとし、血液の生成を他の臓器に移します。現在、血球は主に脾臓で産生され、肝臓ではそれほどではありません。結果:両方の臓器が拡大します。引き金となる遺伝的変化がどのように発生するかは不明です。
危険因子
年齢は、原発性骨髄線維症を発症する最大の危険因子です。年齢が高いほど、JAK2変異の可能性が高くなります。現在、特定のライフスタイルや電離放射線や化学物質などの外部の影響が病気の可能性を高めるという証拠はありません。
続発性骨髄線維症は、他の慢性骨髄増殖性疾患から発症します。真性赤血球増加症または本態性血小板血症の診断は、骨髄線維症を発症するリスクを高めます。
骨髄線維症は遺伝性ですか?
多くの場合、骨髄線維症は、血液を形成する幹細胞の遺伝的変化によって引き起こされます。突然変異は通常、人生の過程で自然に発生し、受け継がれません。これがどのように起こるかはまだ明らかにされていません。
ただし、慢性骨髄増殖性疾患は一部の家族でより一般的です。医師は、影響を受けた人はこれらの病気に対して遺伝的な傾向があると想定しています。彼らは突然変異(JAK2突然変異)の発生に有利な遺伝物質を持っています。しかし、そのような傾向のある人のたった1パーセントだけが実際に骨髄線維症を発症します。
調査と診断
患者の約4分の1は、「骨髄線維症」の診断時に症状がありません。症状は非常に非特異的であるため、特に病気の初期には(倦怠感、疲労感、感染症への感受性の増加)、ほとんどの骨髄線維症患者は遅くまで医師の診察を受けません。血液値の変化は通常、他の検査(予防的健康診断など)の過程でかかりつけの医師によって気づかれます。慢性骨髄増殖性疾患が疑われる場合、かかりつけの医師は通常、患者を血液専門医(血液疾患の専門家)に紹介します。
身体検査:身体検査中に、医師は、とりわけ腹部を触診して、脾臓および/または肝臓が肥大しているかどうかを判断します。
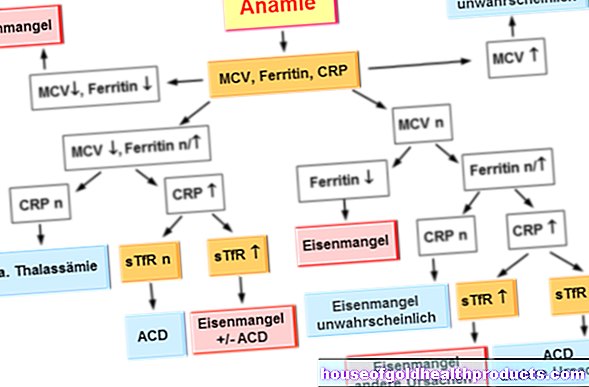
血液検査:病気の初めに、血小板の増加と白血球の適度な増加が優勢です。その後、血球数の細胞の分布が変化します-赤血球と白血球と血小板が不足しています。赤血球も通常形が変わります。それらはもはや丸くはありませんが、「涙の形」をしています。
超音波検査:超音波検査は、脾臓と肝臓の肥大を判断することができます。
分子遺伝学的検査:すべての骨髄線維症患者の約65%がJAK2変異を持っています。特別な血液検査で検出できます。
骨髄穿刺:JAK2変異は、PVやETなどの他の疾患でも発生するため、次のステップは骨髄穿刺です。骨髄線維症は、典型的な変化に基づいて確実に診断することができます。これを行うために、医師は局所麻酔下で骨盤の骨髄からサンプルを採取し、典型的な変化について顕微鏡下でそれらを検査します。
原則として、2つの異なるサンプルが骨から採取されます。1つは細い針で液体の骨髄を吸引し、もう1つは医師がパンチ生検を行います。これを行うために、彼は骨盤の骨から骨の小さな円柱を取り除きます。病気の末期では、もはや液体の骨髄がないことが起こります。その後、医師は「乾燥骨髄」について話します。
防ぐ
骨髄線維症の正確な原因は不明であるため、この病気を予防するための科学的な推奨事項はありません。骨髄線維症または他の慢性骨髄増殖性疾患(ET、PV)が家族および少なくとも3世代にわたって発生する場合、医師は遺伝カウンセリングを推奨します。次に、人類遺伝学の専門家が、特に子供が欲しい場合に、計画された子孫に病気が発生するリスクを評価します。
タグ: 薬物 家庭薬 ダイエット