椎間板脱出
Martina Feichterは、インスブルックの選択科目の薬局で生物学を学び、薬用植物の世界にも没頭しました。そこから、今日まで彼女を魅了している他の医学的トピックまでそう遠くはありませんでした。彼女はハンブルクのアクセルシュプリンガーアカデミーでジャーナリストとして訓練を受け、2007年からhouseofgoldhealthproductsで働いています。最初は編集者として、2012年からはフリーランスのライターとして働いています。
houseofgoldhealthproductsエキスパートの詳細 すべてのhouseofgoldhealthproductsコンテンツは、医療ジャーナリストによってチェックされます。
椎間板ヘルニア(椎間板脱出症、椎間板脱出症)は、30〜50歳の人々に最も頻繁に発生します。多くの場合、不快感はありません。しかし、それはまた、重度の腰痛、感覚障害、さらには麻痺を引き起こす可能性があります-そして迅速に行動することが重要です。椎間板ヘルニアの症状、検査、治療に関するすべてをここで読んでください!
この病気のICDコード:ICDコードは、医療診断のための国際的に認められたコードです。それらは、例えば、医師の手紙や仕事ができないことの証明書に記載されています。 G55M50M51
椎間板ヘルニア:簡単な概要
- 考えられる症状:インシデントの高さと程度によって異なります。たとえば、脚や腕に広がる可能性のある腰痛、感覚障害(ピンや針、うずき、しびれ)、問題の脚や腕の麻痺、膀胱や腸が空になるなどです。障害
- 原因:主に加齢やストレスに関連した傷み、運動不足、肥満。怪我、脊椎の先天性のずれ、または結合組織の先天性の衰弱はそれほど頻繁ではありません
- 検査:身体的および神経学的検査、コンピューター断層撮影(CT)、磁気共鳴画像法(MRT)、筋電図検査(EMG)、電気神経造影検査(ENG)、臨床検査
- 治療:保守的な対策(軽度から中程度の運動、スポーツ、リラクゼーション運動、熱の適用、投薬など)、手術
- 予後:症状は通常、自然に、または保存療法の助けを借りて消えます。手術は常に成功するとは限らず、合併症や再発も起こり得ます
椎間板ヘルニア:症状
一部の患者では、椎間板ヘルニアが、腕や脚の痛み、うずき、ピンや針、しびれ、さらには四肢の麻痺などの症状を引き起こします。愁訴の理由は、椎間板の内核が突き出て脊柱管の神経を圧迫しているためです。
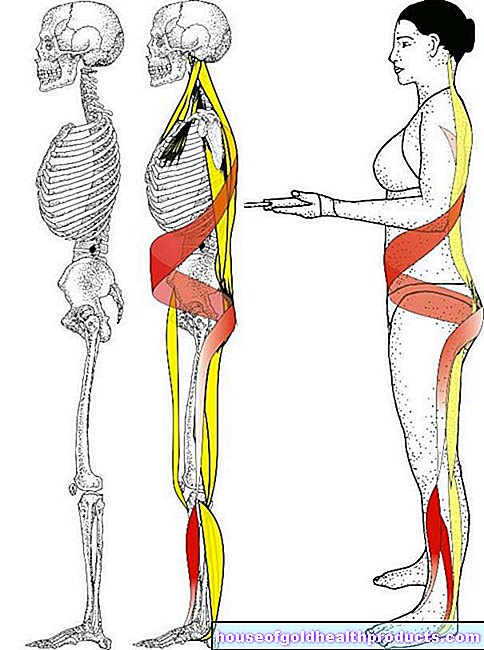
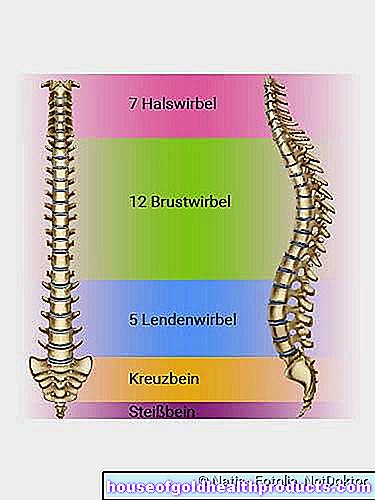
脊椎分節
症状が常に現れるとは限らない
すべての椎間板ヘルニアが痛みや麻痺などの症状を引き起こすわけではありません。その後、調査中に偶然に発見されることがよくあります。
椎間板ヘルニアが症状を引き起こす場合は、椎間板ヘルニアが個々の神経根、脊髄、または腰椎の神経線維束を圧迫していることを示しています(馬尾=馬の尾)。
椎間板ヘルニアの解剖学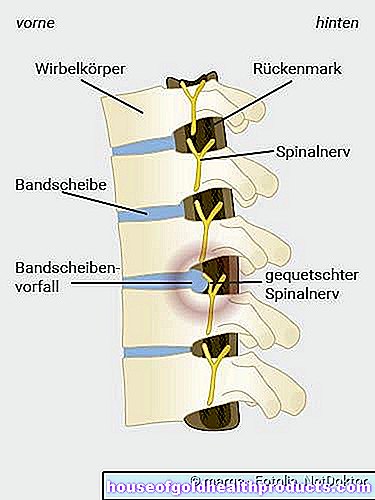
神経根に圧力をかけたときの椎間板ヘルニアの症状
神経根に圧力が加えられたときの椎間板ヘルニアの症状は、影響を受けた神経根が位置する高さ(腰椎、胸椎、または頸椎)によって異なります。
椎間板ヘルニア-腰椎:
椎間板ヘルニアの症状は、体重が椎骨と椎間板に特に強い圧力をかけるため、ほとんどの場合腰椎から始まります。医師は腰椎椎間板ヘルニアまたは「腰椎椎間板ヘルニア」について話します。症状は通常、4番目と5番目の腰椎(L4 / L5)の間、または5番目の腰椎と1番目の尾骨(L5 / S1)の間の椎間板ヘルニアから発生します。
腰椎の神経根への圧力は、腰に激しい痛みを引き起こすことがあり、それは脚に放射する可能性があります(関係する神経根の供給領域に沿って)。この領域での感覚障害(ピンや針、うずき、しびれなど)や麻痺などの神経学的欠損も考えられます。
坐骨神経が腰椎椎間板ヘルニアの影響を受ける場合は特に不快です。それは体の中で最も厚い神経です。これは、腰椎の4番目と5番目の神経根と仙骨の最初の2つの神経根で構成されています。挟まれることの痛みは、しばしば患者によって射撃または電撃として説明されます。彼らはお尻から太ももの後ろを越えて足まで走ります。症状は、咳、くしゃみ、または移動によって悪化することがよくあります。医師はこの症状を坐骨神経痛と呼んでいます。
椎間板ヘルニア-頸椎:
時折、椎間板ヘルニアが頸部に発生します(頸椎椎間板ヘルニアまたは頸椎の椎間板ヘルニア)。これは、5番目と6番目または6番目と7番目の頸椎の間の椎間板に影響を与えることが好ましい。医師はこれに略語HWK5 / 6またはHWK6 / 7を使用します。
頸部の椎間板ヘルニアの症状には、腕に広がる痛みが含まれる場合があります。影響を受けた神経根が広がる領域の知覚異常(知覚異常)および欠乏症状(筋肉麻痺)も考えられる症状です。
椎間板ヘルニア-胸椎:
椎間板ヘルニアは胸椎では非常にまれです。ここでの診断は「椎間板ヘルニア」(または簡単に言うと「椎間板ヘルニア」)です。症状は腰痛である可能性があり、これは主に脊椎の患部に限定されます。痛みが圧迫された神経の供給領域に広がることはめったにありません。
脊髄に圧力がかかると椎間板ヘルニアが滑る症状
脊髄は、脳幹から第1または第2腰椎まで伸びています。椎間板ヘルニアが脊髄を圧迫すると、脚や腕に激しい痛みが生じ、感覚障害(ピンや針、しびれ)が発生する可能性があります。腕および/または脚の両方の衰弱の増加も、椎間板ヘルニアの結果である可能性があります。椎間板ヘルニアが脊髄を圧迫している兆候は、膀胱と腸の括約筋の機能障害である可能性もあります。それらは肛門と生殖器の領域のしびれを伴い、緊急事態と見なされます-患者はすぐに入院しなければなりません!
馬の尻尾に圧力がかかると椎間板ヘルニアが滑る症状
脊髄は、神経線維の束である馬の尾(馬尾症候群)の下端に続いています。それは、脊椎の延長である仙骨まで伸びています。
馬の尻尾への圧力(馬尾症候群)は、排尿や排便に問題を引き起こす可能性があります。さらに、影響を受けた人は、肛門や性器の領域や太ももの内側に感覚がなくなります。時には足さえ麻痺します。そのような症状がある場合は、すぐに病院に行かなければなりません!
椎間板ヘルニアの疑いのある症状
椎間板ヘルニアは、X線でインシデントが示された場合でも、腰痛などの症状を引き起こすとは限りません。時々、緊張、脊椎の変化(例えば、摩耗や裂傷、炎症による)、または神経疾患が、椎間板ヘルニアの症状の原因とされています。脚の痛みも明確な兆候ではありません-神経根に圧力がかかった椎間板ヘルニアは、考えられるいくつかの説明の1つにすぎません。仙骨と骨盤の間の関節が閉塞することがあります(仙腸関節の閉塞)。ほとんどの場合、腰痛の下肢痛は神経根に割り当てることができません。
-
椎間板ヘルニア-標的を定めた動きはそれを防ぐことができます
の3つの質問
博士med。サメル・イスマイル、
脳神経外科のスペシャリスト -
1
腰痛は必ずしも椎間板の問題の兆候ではありません。椎間板ヘルニアの症状は何ですか?
博士med。サメル・イスマイル
実際、人口の約60%が椎間板ヘルニアのない腰痛に苦しんでいます。ただし、痛みが脚に広がる場合は、影響を受けた人は医師の診察を受ける必要があります。ピンや針、うずきやしびれなどの感覚障害は、椎間板ヘルニアによく見られます。
-
2
椎間板ヘルニアには何が役立ちますか?
博士med。サメル・イスマイル
もちろん、それは損傷の程度と椎間板ヘルニアが急性であるかどうかによって異なります。長期的には、ターゲットを絞った動きが特に重要です。ストレッチとストレッチのエクササイズ、深部の筋肉を構築する等尺性トレーニング、エクササイズの安定化、そしてデバイス上での筋肉の構築です。手術は、麻痺や激しい痛みの兆候が6か月以上続く場合にのみ意味があります。
-
3
椎間板ヘルニアを防ぐにはどうすればよいですか?
博士med。サメル・イスマイル
症状が現れる前に行動を起こすことが重要です。背中の伸筋を強化することは役に立ちます。それらは3つの背中の筋肉層の中で最も深い部分を形成し、脊椎を安定させます。重いウェイトの代わりに、ケーブルプル、セラバンド、または自分のウェイトを使用して筋肉を構築することをお勧めします。そして、ゴルフやウェイトリフティングなどの単調な動きのシーケンスでスポーツなしで行います。
-
博士med。サメル・イスマイル、
脳神経外科のスペシャリストミュンヘン東部脊椎センターの責任者であり、脊椎の低侵襲手術技術、椎間板補綴物、脊椎の安定化と矯正を専門とする脳神経外科センターの主治医
椎間板ヘルニア:検査と診断
背中の痛みがはっきりしない場合、最初に目にするのはかかりつけの医師です。椎間板ヘルニアが疑われる場合は、専門医に紹介することができます。これは、神経内科医、脳神経外科医、または整形外科医である可能性があります。
椎間板ヘルニアを特定するには、通常、患者に質問する(既往歴)だけでなく、徹底的な身体的および神経学的検査で十分です。イメージング手順(MRIなど)は特定の場合にのみ必要です。
医師と患者の会話
椎間板ヘルニアの疑いを明らかにするために、医師は最初に患者の病歴を収集します(既往歴)。たとえば、彼は尋ねます:
- どんな不満がありますか?それらは正確にどこで発生しますか?
- 症状はどのくらいの期間存在し、何がそれらを引き起こしたのですか?
- たとえば、咳をしたり、くしゃみをしたり、動いたりすると、痛みは悪化しますか?
- 排尿や排便に問題がありますか?
この情報は、医師が症状の原因を絞り込み、脊椎のどの点から症状が発生したかを推定するのに役立ちます。
身体的および神経学的検査
次のステップは、身体的および神経学的検査です。医師は、異常や痛みのポイントを発見するために、脊椎と背中の筋肉の領域で触覚、タッピング、圧力の検査を行います。また、脊椎の可動域もテストします。筋力、影響を受けた腕や脚の感覚、反射神経もテストされます。症状の種類と場所によって、椎間板ヘルニアが存在する脊椎の高さが医師に示されることがよくあります。
イメージング手順
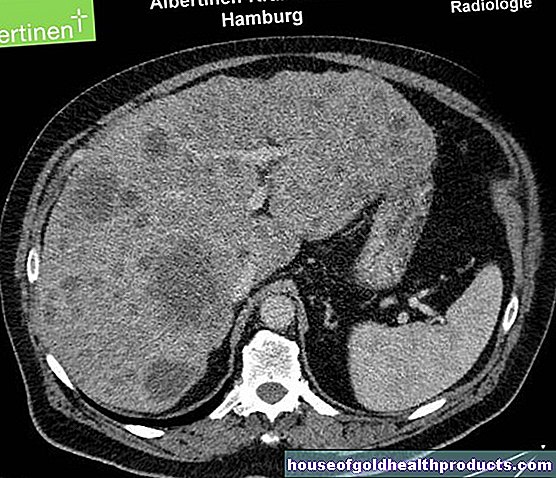
コンピュータ断層撮影(CT)と磁気共鳴画像法(MRI)は、椎間板ヘルニアを可視化することができます。次に、医師は、たとえば、事件の範囲とそれが発生した方向を認識します。ほとんどの場合、中外側椎間板ヘルニアがあります。その過程で、出現したゼリー状の核が椎間穴と脊柱管の間をすり抜けました。
外側椎間板ヘルニアは、ゼラチン状の核が横に滑って椎間板に現れるという事実によって認識できます。彼が患側の神経根を押すと、一方的な不満が生じます。
内側椎間板ヘルニアはあまり一般的ではありません。椎間板コアのゼラチン状の塊が脊柱管(脊柱管)の方向に後方に中央に現れ、脊髄を直接押すことができます。
椎間板ヘルニアの画像検査はいつ必要ですか?
CTまたはMRIは、医師との診察または身体検査で臨床的に重要な椎間板ヘルニアの証拠が明らかになった場合にのみ必要です。これは、たとえば、片方または両方の脚に麻痺が発生した場合、膀胱または腸の機能が妨げられた場合、または治療にもかかわらず重度の症状が数週間続く場合です。通常、MRIが最初の選択肢です。
腰痛に腫瘍の可能性を示唆する症状(発熱、寝汗、または体重減少)がある場合にも、イメージングが必要です。これらのまれなケースでは、脊髄と脊髄嚢の間の空間(硬膜空間)をX線造影剤(脊髄造影またはmyelo-CT)で視覚化する必要があります。
椎間板ヘルニアが疑われる場合、通常のX線検査は通常、骨しか表示できず、椎間板や神経組織などの軟組織構造は表示できないため、役に立ちません。
画像診断法は必ずしも役立つとは限りません
MRIまたはCTスキャンで椎間板ヘルニアが発見されたとしても、それが患者に医師の診察を促した症状の原因である必要はありません。多くの場合、椎間板ヘルニアは症状なしで実行されます(無症候性)。
さらに、画像検査は患者の痛みを慢性化するのに役立ちます。研究が示すように、あなた自身のバックボーンの写真を見ることは明らかに否定的な心理的影響を与える可能性があるからです。したがって、特に神経学的症状(感覚障害や麻痺など)のないびまん性腰痛の場合は、最初に待つ必要があります。画像検査は、6〜8週間経っても症状が改善しない場合にのみ適応となります。
背骨の洞察に満ちた写真
筋肉と神経の活動の測定
麻痺または感覚障害が腕または脚で発生し、これが椎間板ヘルニアの直接の結果であるかどうかが不明な場合、筋電図検査(EMG)または筋電図検査(ENG)で確実性を得ることができます。 EMGを使用すると、主治医は針を使用して個々の筋肉の電気的活動を測定します。疑わしい場合、ENGは、どの神経根が椎間板ヘルニアによって圧迫されているか、または別の神経疾患、たとえば多発性神経障害が存在するかどうかを明らかにすることができます。
臨床検査
まれに、ライム病や帯状疱疹(帯状疱疹)などの特定の感染症が椎間板ヘルニアと同様の症状を引き起こすことがあります。したがって、画像で結果が得られない場合、医師は血液サンプルを採取し、場合によっては患者から脳脊髄液のサンプルを採取することもできます。これらのサンプルは、ボレリアや帯状疱疹ウイルスなどの感染性病原体について実験室で検査されます。
医師は、血液中の一般的なパラメータを決定するように手配することもできます。これらには、白血球数やC反応性タンパク質(CRP)などの炎症値が含まれます。これらは、たとえば、症状が椎間板および隣接する椎体の炎症(脊椎椎間板炎)からも生じる可能性がある場合に重要です。
椎間板ヘルニア:治療
ほとんどの患者は主に「椎間板ヘルニアがある場合はどうすればよいですか?」に関心があります。これに対する答えは、主に症状に依存します。患者の90%以上にとって、保守的な椎間板ヘルニア治療、つまり手術を伴わない治療で十分です。これは、椎間板ヘルニアが痛みやわずかな筋力低下を引き起こしているが、他の/より深刻な症状がない場合に特に当てはまります。
これらには、膀胱または直腸機能の麻痺および障害が含まれます。そのような場合、通常、手術が行われます。少なくとも3か月間の保存的治療にもかかわらず症状が続く場合は、外科的介入も検討できます。
椎間板ヘルニア:手術なしの治療
保守的な椎間板ヘルニア治療の一環として、医師は現在、固定または安静を推奨することはめったにありません。ただし、椎間板ヘルニアの場合、たとえば、頸椎を使用して頸椎を固定する必要がある場合があります。腰椎の椎間板ヘルニアによる激しい痛みの場合は、ステップベッドの位置が短時間役立つことがあります。
ほとんどの場合、保存的椎間板ヘルニア療法は軽度から中等度の運動を伴います。通常の日常の活動は、痛みが許す限り、お勧めです。多くの患者はまた、外来患者または入院患者のリハビリテーションの一環として理学療法を受けています。たとえば、セラピストは患者と一緒に痛みのない動きのパターンを練習し、日常の活動のヒントを提供します。
長期的にも、椎間板ヘルニアの場合、定期的な運動が非常に重要です。一方で、椎間板のロードとアンロードを切り替えると、椎間板の栄養が促進されます。一方、身体活動は椎間板を和らげるコア筋肉を強化します。したがって、椎間板ヘルニアの場合は、背中と腹筋を強化するための運動を強くお勧めします。理学療法士は、バックスクールの一環としてこれらの運動を患者に示すことができます。その後、患者は定期的に自分で運動する必要があります。
さらに、椎間板ヘルニアをお持ちの場合は、椎間板ヘルニアがあれば、スポーツをすることができますし、そうすべきです。これは、たとえば、エアロビクス、ランニング、背泳ぎ水泳、クロスカントリースキー、ダンスに当てはまります。テニス、ダウンヒルスキー、サッカー、ハンドボール、バレーボール、ゴルフ、アイスホッケー、柔道、空手、体操、カヌー、ボウリング、レスリング、ボート、スカッシュは、椎間板にはあまり適していません。
椎間板に損傷を与えるこのようなスポーツなしでやりたくない人は、定期的にランニング、サイクリング、水泳などを補うために運動と筋力トレーニングを行う必要があります。不確実な場合、患者はスポーツ活動の性質と程度について医師または理学療法士と話し合う必要があります。
椎間板ヘルニアによる(または他の理由による)腰痛のある多くの人々も、リラクゼーション運動の恩恵を受けています。これらは、たとえば、痛みに関連する筋肉の緊張を和らげるのに役立ちます。
熱の適用は同じ効果があります。そのため、椎間板ヘルニアの保守的な治療の一部でもあることがよくあります。
必要に応じて、椎間板ヘルニアには薬が使用されます。とりわけ、これには非ステロイド性抗炎症薬(イブプロフェン、ジクロフェナクなど)などの鎮痛剤が含まれます。痛みを和らげる効果に加えて、抗炎症作用と充血除去作用もあります。 COX-2阻害剤やコルチゾンなどの他の有効成分も使用できます。それらはまた抗炎症および鎮痛効果を持っています。痛みが非常にひどい場合、医師は短期間のアヘン剤を処方することができます。
椎間板ヘルニアの疼痛治療は、深刻な副作用を避けるために医師が注意深く監視する必要があります。鎮痛剤を使用する場合、患者は医師の指示に厳密に従う必要があります。
場合によっては、痛みや緩和姿勢によって筋肉が緊張したり硬化したりする可能性があるため、医師は筋弛緩薬(筋弛緩薬)も処方します。抗うつ薬も、たとえば重度または慢性の痛みの場合に役立つことがあります。
椎間板ヘルニアの理学療法
椎間板ヘルニア:いつ手術する必要がありますか?
医師と患者は、椎間板ヘルニア手術を行うべきかどうかを一緒に決定します。椎間板手術の基準は次のとおりです。
- 脊髄への圧力を示す症状(すぐにまたはすぐに手術)
- 重度の麻痺または悪化する麻痺(即時手術)
- 馬尾症候群への圧力の症状(即時手術)
- 痛みの軽減と麻痺の増加(神経根がすでに死ぬリスクがあるため、迅速な手術)
椎間板ヘルニアを治療するためのさまざまな外科的手法があります。顕微手術の手順は今日の標準です。それらは瘢痕のリスクを減らします。あるいは、特定のケースでは、椎間板ヘルニア手術のための低侵襲手術が可能です。
椎間板ヘルニア手術:顕微手術による椎間板切除術
椎間板ヘルニアの外科的治療で最も広く使用されている技術は、顕微手術による椎間板切除術です(椎間板=椎間板、切除=除去)。影響を受けた椎間板は、手術顕微鏡と最小の特殊器具を使用して除去されます。これは、椎間板ヘルニアによって収縮し、不快感を引き起こす脊髄神経を和らげると考えられています。
手術器具を挿入するために必要なのは小さな切開だけです。これが、顕微手術手術技術が低侵襲手術の1つである理由です。
顕微手術による椎間板切除術は、椎間板の一部が滑った方向に関係なく、すべての椎間板ヘルニアを取り除くことができます。さらに、外科医は、苦しんでいる脊髄神経が圧力から解放されたかどうかを直接見ることができます。
操作のコース
顕微手術による椎間板切除術は、全身麻酔下で行われます。患者は膝つきの姿勢で、上半身は手術台の高い位置にあります。これにより、椎弓間の距離が広がり、脊柱管を開きやすくなります。
最初に、外科医は患部の椎間板領域に小さな皮膚切開を行います。次に、背中の筋肉を慎重に横に押し、椎体をつなぐ黄色がかった靭帯(黄色靭帯)を部分的に(必要なだけ)切り込みます。これにより、外科医は顕微鏡で脊柱管を直接見ることができます。視力を改善するために、椎弓から小さな骨片を取り除く必要がある場合もあります。
彼は今、特別な器具を使って、脊髄神経の目視検査の下で椎間板ヘルニア組織を緩め、鉗子をつかんでそれを取り除きます。椎間板のファイバーリングのより大きな欠陥は、顕微手術で縫合することができます。脊柱管に滑り込んだ椎間板部分(隔離)も取り除くことができます。椎間板手術の最後のステップで、外科医は数回の縫合で皮膚を閉じます。
起こりうる合併症
顕微手術による椎間板手術は、緩和される神経を傷つける可能性があります。考えられる結果は、脚の感覚および運動障害、膀胱および腸の機能障害、および性的障害です。このような合併症はまれです。
他の手術と同様に、この椎間板手術には麻酔のリスクがあり、感染症、創傷治癒障害、二次出血のリスクもあります。
一部の患者は、最適な椎間板手術と切開部の除去を行っても、数週間または数か月後に下肢の痛みやチクチクする感覚を経験します。この遅い結果は「フェイルバック手術症候群」と呼ばれます。
手術後
麻酔下での手術と同様に、手術後の初日に膀胱をカテーテルで空にする必要がある場合があります。しかし、非常に短い時間の後、膀胱と腸の機能は正常になります。通常、患者は手術当日の夕方に起きることができます。
術後1日目に椎間板ヘルニア患者の理学療法を開始します。これにより、彼の筋肉と靭帯が再び強化されるはずです。心理学者、栄養士、作業療法士も、椎間板ヘルニア手術後のリハビリテーションの専門家として働いています。
入院期間は通常数日です。椎間板手術の長期的な成功は、顕微手術による椎間板切除の6か月後または12か月後に確認されます。イメージング手順はここで役立ちます。
椎間板ヘルニア手術:開腹椎間板切除術
手術用顕微鏡が導入される前は、椎間板ヘルニアは、より大きなアクセス(より大きな切開)の下で従来のオープンテクニックを使用して手術されることがよくありました。今日、例えば脊椎の奇形の場合、開放椎間板切除術が行われることはめったにありません。その結果は、顕微手術による椎間板切除術の結果に匹敵します。ただし、深刻な合併症がより一般的です。
操作のコース
開腹椎間板切除術は、基本的に顕微手術による椎間板ヘルニア手術と同じですが、より大きな切開が行われ、手術領域は顕微光学ではなく外側から評価されます。
起こりうる合併症
開腹椎間板切除術の考えられる合併症は、顕微手術による椎間板切除術の合併症に匹敵しますが、より頻繁に発生します。
手術後
場合によっては、開椎椎間板手術後の初日に膀胱をカテーテルで空にする必要があります。膀胱と腸の機能は非常に短い時間で正常に戻ります。
患者は通常、手術当日の夕方に再び起き上がることができます。理学療法の練習は通常、背中の筋肉と靭帯を再び強化するために翌日開始されます。患者は通常、数日間入院するだけで済みます。
椎間板ヘルニア手術:内視鏡的椎間板切除術
顕微手術法に加えて、椎間板手術の低侵襲技術には、いわゆる経皮的内視鏡法も含まれます。椎間板は、皮膚の小さな切開部から挿入される内視鏡、ビデオシステム、およびマイクロインスツルメント(一部はモーター駆動)の助けを借りて、ここで除去されます。患者は通常、半覚醒状態にあり、局所麻酔下にあります。これにより、彼は外科医とコミュニケーションをとることができます。
内視鏡的椎間板ヘルニア手術は、すべての患者に実施できるわけではありません。たとえば、椎間板の一部が剥離し(椎間板ヘルニアが隔離され)、脊柱管内で上下に滑った場合は不適切です。内視鏡的椎間板切除術は、腰椎と仙骨の間の移行領域の椎間板ヘルニアに常に使用できるとは限りません。ここでは腸骨稜が楽器の経路を塞いでいるからです。
ちなみに、内視鏡検査では、椎間板全体を切除する(椎間板切除術)だけでなく、必要に応じて核の一部のみを切除することもできます。次に、経皮的内視鏡的核切開術について話します。
操作のコース
内視鏡的椎間板手術中、患者は胃に横になります。脊椎の患部の皮膚は消毒され、局所的に麻酔されます。 1つまたは2つの小さな金属管が、X線制御下で1つまたは2つの小さな切開を通して椎間板腔に押し込まれます。これらは、直径3〜8ミリメートルの作業用スリーブです。小さな把持鉗子や内視鏡などの器具を椎間板腔に挿入することができます。後者は特別な照明と光学系を持っています。体内の手術領域からの画像は、外科医が見ることができるビデオモニターに投影されます。
外科医は、神経を圧迫している椎間板組織を選択的に除去できるようになりました。内視鏡的椎間板手術後、彼は切開部を1つか2つのステッチで縫合するか、特別なプラスターを提供します。
起こりうる合併症
内視鏡的椎間板手術の合併症率は比較的低いです。それでも、神経を損傷するリスクがあります。考えられる結果は、脚の感覚障害と運動障害、および膀胱と腸の機能障害です。
他の手術と同様に、感染症、創傷治癒障害、二次出血のリスクもあります。
顕微手術による椎間板切除術と比較して、内視鏡的椎間板手術では再発率(再発率)が高くなります。
手術後
内視鏡的椎間板手術が順調に進んだ場合、患者は3時間以内に再び起き上がり、同日または翌朝に退院することができます。理学療法の練習は、手術の翌日に開始する必要があります。
無傷の線維性リングを伴う椎間板手術
線維性リングがまだ無傷であるわずかな椎間板しか持っていない場合、ゼラチン状の核の領域にある影響を受けた椎間板は、低侵襲の手順によってサイズを縮小したり縮小したりすることがあります。これにより、神経根や脊髄への圧力が軽減されます。この手法は、椎間板の突出にも使用できます(ここでは繊維状の輪は常に無傷です)。
低侵襲介入の利点は、小さな皮膚切開のみが必要であり、開腹手術よりもリスクが低く、通常は外来で実施できることです。ただし、それらは少数の患者にのみ適しています。
操作のコース
この低侵襲椎間板手術では、影響を受けた脊柱の上の皮膚が最初に消毒され、局所的に麻酔されます。時々、患者はまた薄明かりの眠りに置かれます。ここで、医師は画像制御下で、影響を受けた椎間板の中心に中空の針(カニューレ)を注意深く刺します。彼は、ゼラチン状の核の組織を縮小または収縮させるために、中空の管を通して作業器具を挿入することができます。
これは、例えば、椎間板内のゼラチン状の核を個々の閃光(レーザーディスク減圧)によって蒸発させるレーザーである可能性があります。ゼラチン状のコアは90%以上の水で構成されています。組織の蒸発により、コアの体積が減少します。さらに、熱は「痛みの受容器」(侵害受容器)を破壊します。
熱病変の場合、外科医はX線制御下で椎間板の内部に熱カテーテルを押し込みます。カテーテルは摂氏90度まで加熱されるため、椎間板組織の一部が沸騰します。同時に、熱によって外側のファイバーリングが固化するはずです。痛みを伴う神経の一部も破壊されます。
核形成術として知られている方法では、医師は無線周波数を使用して熱を発生させ、組織を気化します。
医師は、カニューレを通して椎間板の内部に減圧装置を挿入することもできます。その先端には、急速に回転するスパイラルネジがあります。それは組織に食い込み、同時に最大1グラムのゼラチン状の塊を吸い出すことができます。
化学核溶解では、酵素キモパパインが注入され、椎間板内のゼラチン状の核を化学的に液化します。一定の待機時間の後、液化したコアマスがカニューレから吸い出されます。ここでは、問題の椎間板の線維性リングが完全に無傷であることが非常に重要です。そうしないと、攻撃的な酵素が逃げ出し、周囲の組織(神経組織など)に深刻な損傷を与える可能性があります。
起こりうる合併症
低侵襲の椎間板手術で起こりうる合併症の1つは、細菌性椎間板の炎症(脊椎椎間板炎)です。それは椎体全体に広がる可能性があります。そのため、通常、予防策として患者に抗生物質が投与されます。
手術後
低侵襲椎間板手術後の最初の数週間で、患者は何らかの身体的ケアを受ける必要があります。この期間中、患者は救済のためにコルセット(弾性ボディス)を処方されることがあります。
椎間板ヘルニア手術:インプラント
椎間板ヘルニアの外科的治療の一環として、脊椎の可動性を維持するために、摩耗した椎間板をプロテーゼと交換することがあります。椎間板インプラントは、椎骨とその通常の可動性との間の距離を維持し、痛みを和らげるように設計されています。
これまでのところ、どの患者が椎間板移植の恩恵を受けるのか、そして長期的な成功はどのようになるのかは不明です。進行中の研究はこれまでのところ肯定的な結果を生み出しています。しかし、特にほとんどの患者は椎間板手術の時点で中年であるため、実際の長期的な結果はまだありません。したがって、おそらくまだ長い時間がかかります。
髄核の交換
椎間板の摩耗(椎間板変性)の初期段階では、椎間板のゼラチン状のコア(髄核)を交換または支持することが可能です。医師は通常、一種の人工ゼラチン状コアとしてヒドロゲル枕を使用します。このゲルは、液体を吸収できるため、天然のゼラチン状コアの生化学的および機械的特性に非常に近いものです。椎間板のように、それはそれが解放されると水を吸収し、それが行使されると再びそれを放出します。
所見の程度と手順に応じて、この椎間板手術には局所麻酔薬または短い麻酔薬で十分なことがよくあります。ヒドロゲルは通常、中空針を使用して導入されます(X線ビュー下)。影響を受けた人々は、多くの場合、同じ日に起きて、翌日自由に動くことができます。このプロセスは、世界中の臨床研究でさらに開発および監視されています。長期的な結果についてはほとんど知られていません。
椎間板の完全な交換
椎間板を完全に交換すると、椎間板と、隣接する椎骨のベースプレートとカバープレートの一部が除去されます。ほとんどのモデルでは、椎間板置換術は、チタンでコーティングされたベースプレートとカバープレート、およびポリエチレンインレイ(既知の人工股関節と非常によく似ています)で構成されています。
椎間板手術の手順:古い椎間板を取り除きます。さらに、隣接する椎骨のベースプレートとカバープレートの軟骨の一部が削り取られます。透視室の助けを借りて、椎間板のサイズが決定され、適切なインプラントが選択されます。モデルに応じて、外科医は隣接する椎骨のベースプレートとカバープレートに小さな垂直スロットを彫ります。それはプロテーゼを固定するのに役立ちます。次に、外科医は椎間板置換術をインストールします。脊椎の圧力がインプラントを安定させます。 3〜6か月以内に、骨材料は、フルディスクプロテーゼの特別にコーティングされたベースプレートとカバープレートに成長します。
術後初日に起き上がることができます。最初の数週間、彼は重い荷物を持ち上げることができず、極端な動きを避けなければなりません。患者が自分で着ることができる伸縮性のある胴着は、安定化のために使用されます。
骨粗鬆症(骨量減少)に苦しんでいる患者、または治療する椎骨の動きが不安定な患者は、椎間板全置換術を受けてはなりません。
椎間板ヘルニア:原因と危険因子
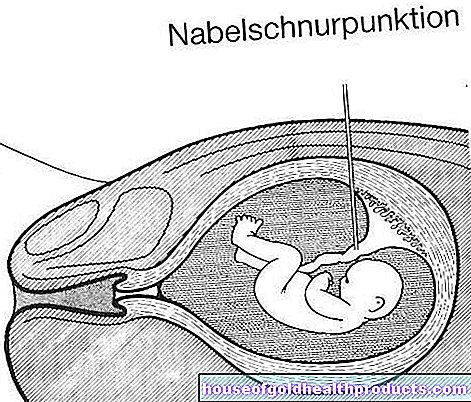
椎間板(2つの椎骨の間のショックアブソーバー)が滑ると、椎間板の内側のゼラチン状のコアが滑ってしまいます。椎間板の丈夫で繊維状の覆い(線維輪)が裂け、核ゼリーが出てきます。脊髄に由来する神経(脊髄神経)を圧迫し、不快感を引き起こす可能性があります。ゼラチン状の核の分離した部分が脊柱管に滑り込むことがあります。次に、診断は「隔離された椎間板ヘルニア」です。
椎間板ヘルニア-さまざまな形態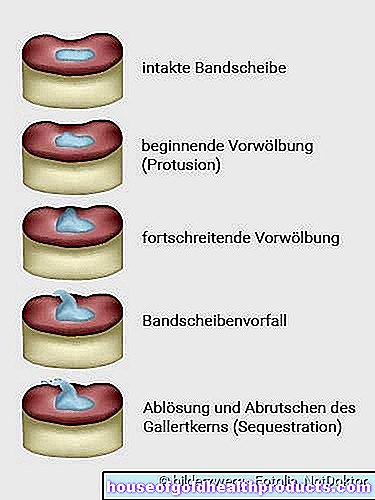
椎間板ヘルニアの原因は通常、椎間板の結合組織リングの加齢およびストレスに関連した変性です。椎間板は安定化機能を失い、大きなストレス下で裂けます。ゼラチン状の核の一部が漏れ出し、神経根や脊髄を圧迫する可能性があります。椎間板ヘルニアの頻度は、50歳から再び減少します。これは、核がますます多くの水分を失い、漏れの頻度が少なくなるためです。
さらに、座りがちな生活習慣と肥満は椎間板ヘルニアの重要な危険因子です。通常、腹部と背中の筋肉も弱くなります。強い体幹の筋肉だけが脊椎を解放するので、そのような体の不安定性は椎間板の不正確な負荷を促進します。
椎間板ヘルニアの原因として考えられるのは、姿勢の誤り、ぎくしゃくした動き、背骨が震える(乗馬、マウンテンバイク)、またはねじれる(テニス、スカッシュ)スポーツです。重い荷物を持ち上げるなどの重い肉体労働についても同じことが言えます。ただし、これだけでは椎間板ヘルニアを引き起こすことはありません。これは、ディスクがすでに摩耗の兆候を示している場合にのみ発生する可能性があります。
椎間板ヘルニアの原因としては、怪我(階段の落下や交通事故など)や先天性の脊椎のずれはあまり一般的ではありません。
一部の人々では、結合組織の先天性の衰弱が椎間板ヘルニアの発症に寄与しています。
椎間板突起(椎間板突起)は、椎間板ヘルニア(椎間板脱出)と区別する必要があります。ここで、内側の椎間板組織は、椎間板の輪が裂けることなく外側に移動します。それにもかかわらず、痛みや感覚障害などの不満が発生する可能性があります。よく知られている例は腰痛(腰痛)です。これは、急性の射撃、腰椎の激しい痛みを指します。
椎間板ヘルニア:頸椎
特に高齢者では、加齢に伴う脊椎関節と椎間板の摩耗が椎間板ヘルニアを引き起こす主な理由です。椎間板は年々緩んで変化し、椎間板はますます摩耗します。
頸椎の椎間板ヘルニアの影響は、それを供給する神経が脊髄をこのレベルで離れるため、主に肩、腕、胸部に影響を与えます。
若い人が椎間板ヘルニアを患っている場合、原因は多くの場合、怪我や事故です。たとえば、頭を突然ひねると、頸椎の間で椎間板がヘルニアになる可能性があります。
頸椎脱出の原因、症状、治療について詳しくは、「椎間板ヘルニアのすべり脊椎」の記事をご覧ください。
椎間板ヘルニア:疾患の経過と予後
100人の患者のうち約90人で、急性椎間板ヘルニアが引き起こす痛みと運動制限が6週間以内に治まります。おそらく、脱臼または漏出した椎間板組織が体から除去されるか、移動するため、神経または脊髄への圧力が低下します。
治療が必要な場合は、通常、保守的な対策で十分です。したがって、それらは椎間板ヘルニアに最適な治療法であることがよくあります。再生の期間と回復の可能性は、椎間板ヘルニアの重症度によって異なります。
治療が成功した後でも、同じ椎間板上または他の椎体間で新たな事故が発生する可能性があります。したがって、椎間板ヘルニアを生き延びた人は、定期的に中核筋を鍛え、椎間板ヘルニアを予防するために心臓にさらにアドバイスを与える必要があります(以下を参照)。
手術後
椎間板ヘルニアの手術は慎重に検討する必要があります。多くの場合、それは成功しますが、その手順が長期的に痛みからの望ましい自由をもたらさない患者が常にいます。医師は、フェイルバック手術症候群または椎間板切除後症候群について話します。それは、手順が痛みの実際の原因を排除していないか、痛みの新しい原因を作成していないという事実から生じます。これは、例えば、手術領域の炎症および瘢痕である可能性があります。
椎間板手術のさらなる合併症として、介入中に神経と血管が損傷する可能性があります。
さまざまな理由で、患者は椎間板手術後、以前よりも気分が悪くなることがあります。フォローアップ作業も必要になる場合があります。これは、手術を受けた患者に後で椎間板ヘルニアが発生した場合にも当てはまります。
したがって、椎間板ヘルニアは、麻痺を引き起こすなどの理由で緊急に必要な場合にのみ手術する必要があります。さらに、期待される利益はリスクよりも大幅に大きいはずです。結果を改善するために、多くの患者は手術後リハビリクリニックに滞在します。
これまでのところ、椎間板ヘルニアのどの患者が椎間板手術から最も恩恵を受けるかを事前に知る方法はありません。
椎間板ヘルニア:予防
健康で強いコアマッスルは、体が日常の課題に対処できるための前提条件です。いくつかのルールに従うと、椎間板ヘルニアについて何かを行うことができます。予防策は次のとおりです。
- 体重に注意してください。太りすぎは背中に負担をかけ、椎間板ヘルニアを促進します。
- 定期的な運動:ハイキング、ジョギング、クロスカントリースキー、クロール、背泳ぎの水泳、ダンス、水中エアロビクス、その他の背中の筋肉を強化する体操は、背中に特に効果的です。
- ヨガ、太極拳、ピラティスなどの特定のリラクゼーションテクニックも、良い姿勢を促進し、コアと背中を強化するのに役立ちます。これは、脊椎と椎間板に最適なレリーフです。
- 可能であれば、通常のハイチェアに直立して座ります。頻繁に座位を変えてください。付随する筋力トレーニングは、コアの筋肉を安定させます。
- 頻繁に使用するオブジェクトを簡単にアクセスできる高さに配置します。目と腕が解放され、頸椎の過負荷を防ぎます。これは、背中に優しい職場でも重要です。
- 深くて柔らかい座席は避けてください。くさび形のシートクッションをお勧めします。
- 立ったままの作業:職場は、(永続的に)直立できるように十分に高くなければなりません。
- 足をまっすぐにし、背骨を曲げた状態で非常に重いものを持ち上げないでください。膝を曲げ、背骨をまっすぐに保ち、荷物を「足から」持ち上げます。
- 背骨に均等に負荷がかかるように、両手で負荷を分散します。
- 荷物を運ぶときは、背骨を反対側に曲げないでください。
- 荷物を運ぶときは、腕を体に近づけてください。体重を後ろにずらしたり、背中がくぼんだりしないでください。
- 寝ている間に背骨がよじれないことを確認してください。優れたマットレス(硬度は体重に対応する必要があります)に加えて、スラットフレームと、脊椎の自然な形状をサポートするための小さな枕を用意することは理にかなっています。
すでに椎間板ヘルニアを患っている人も、このアドバイスに従う必要があります。
追加情報
本
- 椎間板疾患-何をすべきか?:日常生活に最適な運動をする(PaulTh。Oldenkottetal。、2013、Goldmann Verlag)
ガイドライン
- ドイツ整形外科および整形外科学会(DGOOC)のS2kガイドライン「神経根症状を伴う椎間板ヘルニアの保存的およびリハビリテーション的ケア」(ステータス:2014)
- ドイツ神経学会のS2kガイドライン「腰神経根症」(2012年現在)
- ドイツ神経学会のS1ガイドライン「頸部神経根症」(2012年現在)