精巣捻転症
とイェンスリヒター、編集長と人間医学マリアン・グロッサーはミュンヘンで人間医学を学びました。さらに、多くのことに興味を持っていた医師は、哲学と美術史を研究し、ラジオで働き、そして最後にネットドクターのために、いくつかのエキサイティングな回り道を敢えてしました。
houseofgoldhealthproductsエキスパートの詳細Jens Richterは、houseofgoldhealthproductsの編集長です。 2020年7月以降、医師とジャーナリストは、houseofgoldhealthproductsの事業運営と戦略的開発のCOOとしても責任を負っています。
JensRichterによるその他の投稿 すべてのhouseofgoldhealthproductsコンテンツは、医療ジャーナリストによってチェックされます。
精巣捻転症では、精巣は精索の縦軸を中心にねじれます。これにより、睾丸に供給する血管が収縮します。精巣捻転は非常に痛みを伴い、迅速な治療を行わないと性腺が死ぬ可能性があります。通常、ねじれは手術されますが、陰嚢の皮膚を介した外旋で十分な場合もあります。精巣捻転の原因、症状、治療についてすべて読んでください!
この病気のICDコード:ICDコードは、医療診断のための国際的に認められたコードです。それらは、例えば、医師の手紙や仕事ができないことの証明書に記載されています。 N44
精巣捻転症:説明
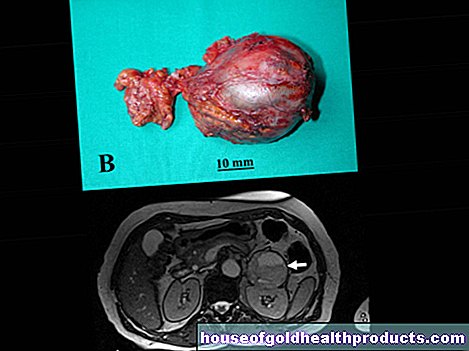
精巣と血管索の縦軸の周りの精巣捻転(睾丸のねじれまたはねじれとしても知られています)は、睾丸への血液供給を収縮または完全に遮断する可能性があるため、危険な合併症です。
精巣の回転が静脈(精巣静脈)、したがって静脈ドレナージのみを収縮させ、動脈(精巣動脈)が精巣内の血圧が高いために精巣に血液を送り続ける場合、不完全なねじれが存在します。血液は睾丸に蓄積し、動脈の流入を損なう可能性があります。これは、精巣組織の死(出血性精巣壊死)につながる可能性があります。
精巣捻転が最初から静脈流出と動脈血の供給の両方を妨げる場合、それは完全捻転と呼ばれます。ここでも、組織の死がすぐに起こります。
両方の睾丸が同時にねじれている場合、これは両側精巣捻転症として知られています。
原則として、精巣捻転はどの年齢でも起こり得ますが、主に生後1年、12歳から18歳の間に発生します。年齢が上がるにつれて、精巣捻転はますます一般的ではなくなります。
精巣捻転には主に2つのタイプがあります:膣外および膣内精巣捻転です。
膣外精巣捻転
このバリアントが最も一般的です。これは特に2歳未満の乳児や幼児に発生します。精索はその後、睾丸が陰嚢にある結合組織ポケットである睾丸膜の上でねじれます。
膣内精巣捻転
青年期によく見られるこの種の精巣のねじれは、精巣膜内で発生するため、精巣自体に近くなります。ここでも、精索のねじれによって血液供給が妨げられたり中断されたりします。
ヒダチドねじれ
いわゆる精巣捻転症は、胚期のねじれから精巣に付着した残留構造があり、実際の精巣捻転症ではありません。症状は精巣捻転の症状と似ていますが、それほど重症ではないことがよくあります。精巣組織自体への損傷は最初は発生しませんが、死んだ精巣付属肢も精巣組織に影響を及ぼし、敗血症を引き起こす可能性があります。
精巣捻転症:症状
精巣捻転の主な症状は、陰嚢の患側の突然の痛みです。痛みは通常、圧力によって、またはしばしば単に触れるだけで著しく増加し、鼠径管および/または体の対応する半分の下腹部に広がることもあります。
時々、典型的な症状は栄養の不満を伴います。これらには、吐き気と嘔吐、発汗、ショックまでの心拍数の加速が含まれます。精巣捻転の治療をしなければ、睾丸は腫れ続け、陰嚢の皮膚は赤くなります。
精巣捻転症の患者の約3分の1は、最初に不完全な捻転症を繰り返し経験し、影響を受けた睾丸が自然にスピンバックするため、一瞬の症状だけが再び消えます。これは永久的な損傷をもたらすようには見えませんが、治療を必要とする精巣捻転のリスクが高まります。
特殊なケースは、乳児の睾丸のねじれです。これは、睾丸が叫んで痛みを示しているが、痛みの場所を示すことができないためです。びまん性の腹痛、疝痛、運動不穏状態、嘔吐、および食事の拒否は、精巣捻転を示している可能性があります。
睾丸のねじれは、睾丸が下降していない(下降していない)場合にも発生する可能性があります。睾丸は腹部で発生し、通常、出生まで陰嚢に下降します。この下降が起こらない場合もあります。一方または両方の睾丸が腹部に残るか(腹部睾丸)、鼠径管にのみ移動します(鼠径睾丸)。下降していない睾丸のねじれは診断が困難です。右側腹部の睾丸のねじれは、びまん性の症状のために急性虫垂炎と間違われることがよくあります。鼠径部の睾丸のねじれの場合、痛みを伴う腫れが鼠径部に発生し、発赤と過熱を伴います。
精巣捻転:原因
精巣捻転の前提条件は、通常、解剖学的異常による精巣の鞘内での過剰な可動性と懸垂です。多くの場合、小さなトリガーで精巣捻転を引き起こすのに十分です。
精巣捻転の解剖学的危険因子
精巣捻転の危険因子は、例えば、精巣鞘の不適切な配置であり、例えば、それらが発達の過程で十分にくっついていない場合です。これにより、平らな楕円形の睾丸の動きの自由度が高くなります。結果は通常、膣内精巣捻転症です。
さらに、いわゆる下部性腺靭帯が十分に発達していないか、まったく発達していない場合、精巣捻転が好まれます。精巣ガベルナキュラムとして知られるこの構造は、出生後に睾丸を陰嚢に引き下げるために使用されます(睾丸下降または精巣下垂)。次に、睾丸を所定の位置に保持する2つの靭帯の周りに形成されます。不完全な精巣下降(停留精巣または停留精巣)は、精巣捻転の危険因子です。
細い筋肉(Musculus cremaster)は、精管と血管と一緒に走り、睾丸を体に向かって引っ張って体温を調節し、怪我や性的興奮を防ぎます。睾丸への付着が好ましくない場合、その膝のけいれん収縮は睾丸のねじれを促進する可能性があります。
最後に、陰嚢または睾丸に対する以前の手術も精巣捻転に有利に働く可能性があります。たとえば、いわゆるウォーターブレイク中に睾丸が最適に再配置されない場合、睾丸がねじれるリスクが高まる可能性があります。
精巣捻転の直接トリガー
解剖学的危険因子が顕著である場合、精巣捻転は、睡眠中に動いているときでさえ、非常に迅速に発生する可能性があります。
さらに、身体活動は、睾丸が動くとすぐに睾丸捻転を引き起こす可能性があります。そのため、運動や遊びの際に怪我をすることがよくあります。睾丸は常に自転車のサドルの鼻の上を「転がっている」ので、サイクリングは特別な危険因子です。
精巣捻転症:検査と診断
精巣捻転が疑われる場合、医師は直ちに患者を診察する必要があります。症状の始まりと強さ、既知の停留精巣、以前または付随する感染症(特にウイルス感染症)などの関連する背景情報は、医師が両親から、または高齢の患者の場合は彼ら自身から入手できます。
身体検査
医師は影響を受けた睾丸を調べ、腫れ、発赤、非対称性(健康な睾丸と比較して)、あざなどを探します。鼠径部と腹部(腹部)も検査され、睾丸に症状が現れる病気を特定します。
特別な検査により、精巣捻転の疑いを確認または反証することができます。
影響を受けた睾丸を持ち上げたときに痛みが変わらないか、さらに悪化する場合(プレーン徴候が負)、これは睾丸の捻転を示しています。この検査は主に、陰嚢を持ち上げることで痛みが軽減される睾丸/精巣上体炎(精巣上体炎/精巣上体炎)の炎症を除外するために使用されます(プレーン徴候陽性)。
医師は、挙睾筋反射をテストすることもできます。大腿の内側を撫でると、精巣挙筋は通常反射的に収縮し、それによって睾丸をその側に引き上げます。これは精巣捻転症には当てはまりません。ただし、精巣挙筋反射は、成人よりも乳児および青年の方が明確に誘発されないことに注意する必要があります。
ねじれた睾丸を立てることで、陰嚢の皮膚が内側に引っ張られます。これは「ゲルサイン」と呼ばれます。
「テンコフのシンボル」は、陰嚢に触れたときの一種のパチパチという音です。また、睾丸がねじれていることも示しています。
臨床検査
症状の原因として炎症(精巣上体炎、精巣上体炎、尿路感染症など)を除外するには、臨床検査が役立ちます。 C反応性タンパク質、白血球、沈降速度などの重要な炎症パラメーターが血液中で測定されます。尿は細菌や沈殿物がないか調べることができます。
画像診断
精巣捻転が疑われる場合の最も信頼できる検査は超音波検査(超音波検査)です。精巣組織の状態を評価することができ、腫れや血管の閉塞を示すことがあります。検査の補足は、精巣血管内の血流を示すことができるドップラー超音波検査です。ただし、どちらの検査も多くの経験が必要であり、泌尿器科の専門家が実施する必要があります。
精巣捻転は、精巣シンチグラフィーでも検出できます。この特殊なタイプのX線検査では、放射性造影剤が精巣組織に分布しているかどうか、およびどれだけ速く分布しているかを測定します。精巣捻転症では、このプロセスが遅れるか、まったく起こりません。この方法は、とりわけ放射線被曝のため、精巣捻転を明らかにするために日常的に使用されていません。
磁気共鳴断層撮影法(MRT)は、睾丸のねじれなどの睾丸の病気を非常に確実に表示するためにも使用できます。検査は非常に時間がかかり、どこでも不可能であり、非常に費用がかかるため、精巣捻転の定期検査ではありません。
装置ベースの診断の結果が決定的ではないが、症状が精巣のねじれを示唆している場合は、適切な治療を開始する必要があります。
精巣捻転症:治療
精巣捻転症の治療における最優先事項はスピードです!血液供給が回復するのに時間がかかるほど、睾丸が失われる可能性が高くなります。専門書や研究では、この時間は6〜8時間と推定されているため、睾丸の保存手順はできるだけ早く実行する必要があります。
精巣捻転症のオープンセラピー
精巣捻転は、ほとんどの場合、外科的に治療されます-できれば最初の4〜6時間以内に。これを行うために、医師は陰嚢を直接または鼠径管を通して開きます。睾丸が露出している場合は、睾丸のねじれの方向を決定し、それに応じて睾丸を元の位置に戻す必要があります。
睾丸が回復したかどうかを判断するには、最大30分待って、血管内の血流が再開するかどうかを確認します。そうでない場合は、精巣組織がすでに死んでおり、壊死した睾丸を取り除く必要があります。
睾丸がすでにどの程度損傷しているかがはっきりしない場合は、通常、陰嚢に残されます。精巣組織が部分的に破壊されたとしても、ホルモンや精子細胞の産生に寄与する可能性のある特定の残留機能がまだあると考えられています。
これで、睾丸が陰嚢の下部に固定され、再びねじれるリスクが軽減されます。これは精巣固定術と呼ばれます。そうしないと、新たな精巣捻転のリスクが特に高くなるため、このアタッチメントが必要です。精巣固定術は、それ以上の回転を完全に排除するものではありません。
影響を受けた人は反対側の睾丸をねじる可能性も高いので、睾丸もそこで陰嚢に縫合されます-通常は同じ操作で。ただし、治癒過程を複雑にしないために、ねじれた睾丸がすでにひどく損傷している場合、この手順は延期されます。
手術後、睾丸は痛みを和らげるために冷却され、いわゆる睾丸ベンチに置かれるべきです。これらは非常に柔らかいクッションで、横になっているときに陰嚢の下に押し込まれます。
精巣捻転症の非手術療法
精巣捻転症は、手術なしで治療できる場合があります。次に、経験豊富な検査官が、外側のハンドルを使用して、睾丸を皮膚を通して元に戻そうとします。これがすぐに痛みを和らげ、触診したときにすべてが再び正常に見える場合、これは治療の成功を物語っています。いずれにせよ、それ以上の精巣捻転を避けるために、両方の睾丸を12〜24時間以内に陰嚢に縫合する必要があります(精巣固定術)。
手順が非常に不確実であるため、手技療法は外科的治療の代替としてではなく、特定の理由で迅速な手術が不可能な場合の緊急事態における初期治療として使用されます。
精巣捻転症:疾患の経過と予後
症状が現れてから最初の数時間以内に精巣捻転症を治療すると、通常、精巣は完全に回復します。ただし、血液供給が中断される時間が長いほど、機能的な精巣組織を維持する可能性は低くなります。
特定の血管反射やメッセンジャー物質も血液供給を損なう可能性があるため、長い間存在していた精巣捻転も反対側の精巣を危険にさらす可能性があります。死んだ睾丸組織に対して実際に向けられるいわゆる自己抗体も、健康な睾丸を攻撃する可能性があります(反対側の睾丸損傷)。
精巣捻転症の患者の36〜39%では、出産するのが限られています。
精巣回転後、両側精巣固定術を常に実施する必要があります。陰嚢組織への付着は、精巣捻転のリスクを再び大幅に減らすことができます。
タグ: アルコール薬 本のヒント 薬物








.jpg)