過活動膀胱
更新日ClemensGödelは、houseofgoldhealthproducts医療チームのフリーランサーです。
houseofgoldhealthproductsエキスパートの詳細 すべてのhouseofgoldhealthproductsコンテンツは、医療ジャーナリストによってチェックされます。過活動膀胱の人は、少量の尿しか通過しないにもかかわらず、絶え間なく、しばしば突然の排尿衝動に苦しんでいます。場合によっては、「過活動膀胱」は制御不能な尿の喪失にもつながります。原因はあまり明確ではなく、膀胱訓練や投薬による治療はしばしば困難です。過活動膀胱の症状、診断、治療について知っておくべきことをすべてここで読んでください!
この病気のICDコード:ICDコードは、医療診断のための国際的に認められたコードです。それらは、例えば、医師の手紙や仕事ができないことの証明書に記載されています。 N32N31
過活動膀胱:説明
過活動膀胱(過活動膀胱、尿道症候群)では、膀胱の機能が損なわれます。
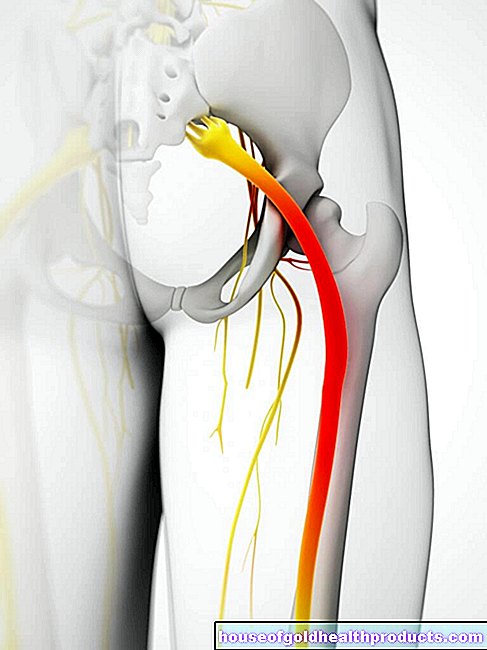
膀胱は、腎臓によってろ過された尿の貯蔵庫として機能します。伸縮性があるため、最大500ミリリットルの尿を保持できます。しかし、膀胱は周りに報告します。すぐに空にする必要がある脳への300ミリリットル。誰かがトイレに行って排尿すると、膀胱の筋肉壁が収縮し、尿が体外に移動します。
過活動膀胱の患者は、身体的に必要な頻度よりもはるかに頻繁に排尿したいという衝動を感じます。ほとんどの場合、これに対する器質的な理由は見つかりません(一次過活動膀胱)。したがって、過活動膀胱は除外の診断と見なされる医師もいます。症状の他の原因が見つからない場合は、過活動膀胱を認定します。かつては心身症と考えられていました。他の人はそれを軽度の切迫性尿失禁と見ています。
刺激性の膀胱は、影響を受けた人々の生活の質を大幅に低下させる可能性があります。しかし、多くの患者はさまざまな理由で医療援助を避けています。多くの人は確かに恥ずべきことですが、他の人は治療への期待が低いか、過活動膀胱は老年期の正常な症状であると考えています。過活動膀胱は、年齢とともに一般的になったとしても、年齢に関係なく発生します。
特に30歳から50歳の間の女性は特に影響を受けます。全体として、臨床像は広範囲に及んでいます。5か国で実施された研究では、女性の約13%と男性の10%が過活動膀胱に苦しんでいることがわかりました。
過活動膀胱:症状
基本的に、過活動膀胱の症状は尿路感染症の症状と同じです。過活動膀胱の人は、頻尿(頻尿)に苦しんでいます。これは、誰かが24時間に少なくとも8回排尿しなければならないことを意味します。多くの患者は、非常にストレスの多い排尿を求める非常に突然の衝動に関連していることに気づきます。それは、尿の不随意な漏出につながる可能性があります-数滴から大量に。トイレに行かなければならないという大きなプレッシャーは、不本意な尿の喪失と相まって、切迫性尿失禁としても知られています。
もう1つの考えられる過活動膀胱の症状は、終末排尿障害として知られているものです。膀胱が空になると痛みを伴う窮屈になるため、影響を受けた人は排尿の終わりに向かって痛みを経験します。
さらに、排尿直後に尿が滴る可能性があります。その後、医師はいわゆるドリブルについて話します。症状は夜間にも存在し、睡眠を決定的に混乱させる可能性があります(夜間の排尿衝動=夜間頻尿)。
過活動膀胱の症状は、高レベルの苦痛をもたらし、生活の質を損ないます。影響を受ける人々は常にトイレの近くにとどまるように注意します。尿失禁のコントロールの喪失は、ライフスタイルの深刻な変化を意味する可能性があります。不安も症状を悪化させる可能性があります。
過活動膀胱:原因と危険因子
過活動膀胱の原因はまだ完全に科学的に確立されていません。原則として、症状の具体的な理由は見つかりません(一次過活動膀胱)。専門家は、影響を受けた人が神経インパルスの誤った伝達を持っていると疑っています。それは、膀胱が満たされるまでにはまだ長い道のりですが、膀胱を空にする必要があることを脳に報告します。これは、膀胱筋の感度が高まることを意味します。他方、刺激性膀胱の充満および緊張による膀胱圧の上昇の知覚は低下し、その結果、影響を受けた人は突然の排尿衝動を経験する。
まれに、性的または心理的外傷も過活動膀胱を引き起こす可能性があります。
過活動膀胱は、腫瘍、膀胱結石、膀胱炎などの他の疾患(二次性刺激性膀胱)の結果である場合もめったにありません。
過活動膀胱:検査と診断
過活動膀胱は、影響を受ける人々からは「恥ずかしい」問題と見なされることがよくあります。それでも、それは誰もが自分の状態について医師と率直に話し合うことを妨げるものではありません。過活動膀胱が疑われる場合は、まずかかりつけの医師に連絡してください。診断が確定した場合、彼または彼女は泌尿器科医、または女性の場合は産婦人科医に紹介を出すことができます。
医師はまず会話を行い、問題をより綿密に判断します(既往歴)。とりわけ、彼はそのような質問をすることができます:
- いつもより頻繁に排尿する必要がありますか?
- 排尿衝動はしばしば緊急かつ突然ですか?
- たまにトイレに間に合わないのですか?
- あなたは夜に頻繁にトイレに行かなければなりませんか?
- 排尿時に痛みがありますか?
- 薬を飲んでいますか?
- あなたは一日にいくら飲みますか?
特に、投薬量を詳細に説明する必要があります。過活動膀胱の症状を引き起こす可能性のあるさまざまな製剤があります。この一例は、高血圧のために処方された薬です。それらは時々排尿衝動の増加と頻尿を引き起こします。
医者に行く前に排尿記録をつけることは非常に役に立ちます。これは、毎日消費された水の量とトイレの使用量を記録します。これらの記録は、医師が「神経性」膀胱の原因を特定するのに役立ちます。
さらなる調査
会話の後に身体検査が続き、刺激性膀胱の症状の器質的理由を除外する必要があります。これの基礎は泌尿生殖器の検査です。男性では前立腺を、女性では子宮を検査する必要があります。これらの2つの臓器は、刺激性膀胱と同様の症状を引き起こす可能性があります。
過活動膀胱の重要な代替診断は尿路感染症です。それを除外するために、尿サンプルが採取され、病原体がないか調べられます。過活動膀胱の場合、病原体の検出は陰性のままです。
過活動膀胱の症状は、膀胱を適切に空にできない人がいることです。医師は、超音波スキャンを使用して、トイレを使用した直後に膀胱に尿が残っているかどうかを確認することで、これを判断できます。もしそうなら、それは明確にするためにさらなる調査を必要とするでしょう。あるいは、泌尿器科医はいわゆる尿流動態検査を実施します。圧力プローブと電極の助けを借りて、膀胱と尿路の機能がチェックされます。このようにして、膀胱の容量を決定し、ロック機構(特に膀胱括約筋)をテストすることができます。
下部尿路からの塗抹標本は、エストロゲンの局所的な不足が刺激性膀胱症状を引き起こしているかどうかを示すことができます。このようなホルモン欠乏症は、表在性細胞の変化を引き起こします。これは、いわゆる核分裂指数で記録することができます。
過活動膀胱が疑われる場合は、いわゆる抗コリン作用薬のグループからの薬で治療の試みを開始することが可能です。これが有効であれば、診断が確定します。
医師はまた、過活動膀胱の二次的な形態、たとえば膀胱結石などの原因を完全に除外する必要があります。たとえば、超音波スキャンが役立ちます。
医師が刺激性膀胱症状の原因として感情的または性的外傷を疑う場合、医師はそのトピックに可能な限り敏感に対処し、必要に応じて、治療に心身医学的側面を含める必要があります。
過活動膀胱:治療
均一な過活動膀胱治療法はありません。むしろ、医師は患者と彼または彼女の個々の目標に合わせてそれらを個別に設計します。過活動膀胱の基本的な治療オプションは、例えば、膀胱訓練、骨盤底訓練、バイオフィードバック、神経刺激の方法、投薬および外科的介入である。さらに、医師からの正しい情報と一般的なヒントがあります。
刺激性の膀胱に器質的な原因(腫瘍、膀胱結石など)がある場合は、適切に治療することが重要です。その後、過活動膀胱の症状はしばしば消えます。
教育と一般的なヒント
過活動膀胱では、治療の可能性と目標について医師と患者の間で率直かつ正直に話し合うことが重要です。これにより、失望や誤解を防ぐことができます。
医師はまた、患者の生活の質を改善するための簡単で重要な対策について患者を教育する必要があります。これには、適切な親密な衛生状態と尿路感染症の予防に関する情報が含まれます。後者は、過活動膀胱の症状を増加させる可能性があります。習慣の小さな変化でさえ、症状を改善するのに役立つことがよくあります。たとえば、過活動膀胱の患者は、睡眠の直前に利尿薬を飲むことを避ける必要があります。ただし、1日を通して十分な水を飲むことは非常に重要です。これは、さらに強い症状を恐れて減らすべきではありません。
膀胱訓練、骨盤底訓練、バイオフィードバック
膀胱訓練、骨盤底訓練、およびバイオフィードバックは、過活動膀胱の効果的な治療法であり、単独で、または薬物療法と組み合わせて実施することができます。それらは、排尿衝動のより良い、より積極的な制御を目的としています。
膀胱訓練とは、排尿したいという衝動を感じた場合に、意図的にトイレに行くのを数分間遅らせることです。次に、この時間間隔は、トイレへの連続した訪問の間に最終的に約3〜4時間になるまで、継続的に増やす必要があります。
さらに、個々の膀胱容量は、排尿プロトコルを使用して決定することができます。これに応じて、切迫性尿失禁が発生しないように固定トイレ時間を設定することができます。まず、トイレに行く時間間隔は、時間の経過とともに増加するトイレに行くための時計の後に決定されます。
定期的な骨盤底トレーニングは、過活動膀胱の治療にも適しています。尿道括約筋の機能をサポートする骨盤底の筋肉を強化します。骨盤底トレーニングと電気刺激(電気療法、電気刺激療法)の組み合わせは、刺激性の膀胱に特に効果的であると考えられています。
バイオフィードバックは、過活動膀胱にも役立ちます。この治療法の詳細については、こちらをご覧ください。
過活動膀胱薬
過活動膀胱の薬物治療には、通常、いわゆる抗コリン作用薬が使用されます。ただし、女性ホルモンのエストロゲンによる局所治療も有用な場合があります。場合によっては、他の有効成分、例えば神経毒ボトックスも考慮することができます。
過活動膀胱を薬で治療する方法について詳しくは、過活動膀胱-薬の記事をご覧ください。
神経の刺激
別の治療法の変形または薬物療法の延長は、電気刺激療法です。骨盤底の筋肉は、3〜6か月の期間にわたって弱い電気刺激で特異的に活性化されます。これは、たとえば、薬物療法が失敗した場合、または副作用、特に口渇や視覚障害が優勢な場合に役立ちます。
電気刺激療法を行っても過活動膀胱の症状が大幅に改善しない場合は、仙骨神経調節を試すことができます。仙骨神経叢(仙骨神経叢)は、膀胱機能のバランスを取り戻すために、皮膚を通して電気的に刺激されます。まず、外部パルスジェネレーターを使用して、この治療法のバリエーションが機能するかどうかをテストします。もしそうなら、長期的な解決策として、膀胱ペースメーカーを移植してこの脈拍を提供することができます。
手術的介入
言及された治療法が治療法を提供せず、症状が非常に重度である場合、考慮できる最後の治療オプションは外科的処置です:膀胱は外科的に拡大されます。例えば、膀胱は、例えば小腸の一部で外科的に拡大することができる(膀胱増強)。別のオプションは、腸のセクションから交換用膀胱(新膀胱)を作成することによって膀胱を取り除く(膀胱切除術)ことです。
代替の過活動膀胱療法
従来の薬に加えて、一部の患者は、過活動膀胱に対する代替療法、たとえばホメオパシーに依存しています(例:Nuxvomicaによるホメオパシー製剤)。一部の過活動膀胱患者はまた、鍼治療の前向きな経験を報告しています。しかし、これまでのところ、これらの代替方法の有効性を科学的に証明するものはありません。
過活動膀胱:疾患の経過と予後
過活動膀胱は、簡単な方法でうまく治療できる場合があります。しかし、治療は困難で時間がかかることもあります。ただし、ほとんどの場合、治療により、必ずしも完全ではないにしても、過活動膀胱の症状を少なくとも大幅に軽減することができます。
過活動膀胱による医療支援は非常に重要です。主治医は常に治療の効果と副作用を互いに比較検討する必要があります。さらに、泌尿生殖器の機能を定期的にチェックして、炎症性膀胱によって引き起こされた損傷を早期に特定して治療する必要があります。
タグ: 薬草の家庭薬 月経 栄養