血小板減少症
とエヴァルドルフミュラー、医者博士med。 Andrea Reiterは、houseofgoldhealthproducts医療編集チームのフリーランスライターです。
houseofgoldhealthproductsエキスパートの詳細EvaRudolf-Müllerは、houseofgoldhealthproducts医療チームのフリーランスライターです。彼女は人間医学と新聞科学を学び、クリニックの医師、査読者、さまざまな専門誌の医療ジャーナリストとして、両方の分野で繰り返し働いてきました。彼女は現在、オンラインジャーナリズムに取り組んでおり、幅広い医療がすべての人に提供されています。
houseofgoldhealthproductsエキスパートの詳細 すべてのhouseofgoldhealthproductsコンテンツは、医療ジャーナリストによってチェックされます。血小板減少症(血小板減少症)は、血小板の数が少なすぎる場合です。血小板は主に止血と血液凝固の原因であるため、血小板が一定のレベルを下回ると出血が増加します。これは、最小限の皮膚出血から鼻血、危険な臓器出血までさまざまです。血小板減少症で何が起こるか、そしてそれを認識して治療する方法を読んでください!
血小板減少症とは何ですか?
血小板の数が非常に少ない場合、それは血小板減少症(血小板減少症)と呼ばれます。血中の血小板が少なすぎると、止血が損なわれ、出血が長くなり、頻繁になります。時には、怪我をすることなく体内で出血が起こることもあります。
血小板減少症:原因
血小板数が少なすぎる場合は、さまざまな先天的または後天的なメカニズムが原因である可能性があります。骨髄で作られる血小板が少なすぎることもあります。このような教育障害は通常後天性であり(白血病、ビタミンB12欠乏症、鉛中毒の場合など)、先天性になることはめったにありません(ウィスコットアルドリッチ症候群など)。
他の患者では、血小板の欠乏は血小板の寿命の短縮によるものです。これの考えられる理由の1つは、抗体が血小板を破壊することです(たとえば、薬物アレルギーの場合、免疫性血小板減少症)。他の場合、その理由は血管内の血液凝固の増加です(例えば、敗血症、ショック、感染症の場合の消費凝固障害)。 (人工心臓弁による)機械的損傷があっても、血小板は通常よりも早く死滅します。
分布障害は、血小板欠乏症の背後にもある可能性があります。脾臓が過度に活動している場合(脾臓機能亢進症)、血小板の大部分が脾臓に再分布し、そこで分解されます。脾機能亢進症は通常、脾臓の肥大(脾腫)の合併症です。たとえば、肝硬変の人が影響を受ける可能性があります。
血小板減少症の別の原因は、非常に重い出血の場合の血小板の薄化または喪失の増加です。
要約:血小板減少症の重要な原因
- 大出血
- 重度の感染症(例:肝炎、マラリア)
- 腫瘍性疾患(例:血液がん=白血病、骨髄増殖性腫瘍、骨髄への転移)
- 特定のリウマチ性疾患
- 肝硬変などの脾臓の肥大(脾腫)または脾臓の過活動(脾機能亢進症)
- ビタミン欠乏症(ビタミンB12または葉酸の欠乏症)
- 免疫性血小板減少症(ウェルホフ病、以前はITP =特発性血小板減少性紫斑病とも呼ばれていました)
- TTP(血栓性血小板減少性紫斑病またはモシュコビッツ病)
- 骨髄の損傷、例えば、投薬、アルコール、電離放射線による
- 先天性教育障害(例:ウィスコット・アルドリッチ症候群、ファンコニ貧血)
- 毒物、薬(例:ヘパリン)
- 妊娠
- 誤った測定
血小板減少症の症状
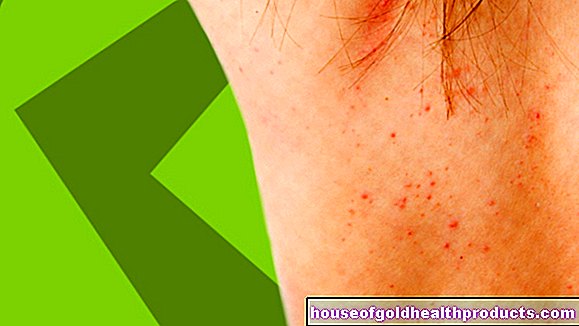
血小板減少症は、血小板数が血液1マイクロリットルあたり150,000を下回る場合です。血小板は血液凝固と止血の原因であるため、血液1マイクロリットルあたり80,000血小板未満の値から、特定の出血傾向が顕著になります。血小板数が血液1マイクロリットルあたり50,000を下回ると、鼻からの特発性出血、皮膚または粘膜の点状出血(点状出血)、および「あざ」の増加(あざ)が発生する可能性があります。消化管からの出血や脳出血は特に危険です。
血小板減少症:検査と診断
自然出血や頻繁なあざなどの症状により、医師は血小板の不足を疑うことがよくあります。血液検査は疑いを確認することができます。それらはしばしば血小板減少症の原因の指標を提供します。ただし、明確にするために、さらに調査が必要になる場合があります。
このようにして、医師は患者の骨髄のサンプルを採取し、分析のために検査室に送ることができます。これは、例えば白血病が疑われる場合に必要です。ただし、免疫性血小板減少症が疑われる場合は、骨髄検査も有益です。若い血小板前駆細胞が骨髄にますます見られるようになっています。
血栓性血小板減少性紫斑病(TTP)は、免疫性血小板減少症(ITP)と区別する必要があります。この病気もまれですが、より深刻で、血小板減少症、貧血、発熱、神経学的症状(頭痛、錯乱、昏睡など)に関連しています。病気を診断できるようにするために、医師は酵素ADAMTS-13を決定します。 TTPの人では、酵素の活性が妨げられ、体全体に多数の小さな血餅が形成されます(血小板が大量に消費されます)。酵素活性の障害は、主に自己免疫反応に基づいています(免疫系はADAMTS-13に対する抗体を形成します)。遺伝的欠陥はあまり一般的ではありません(遺伝性TTP)。
血小板減少症をどのように治療しますか?
血小板減少症の治療法は、血小板数の減少の原因と重症度によって異なります。特に感染症の場合、血小板数は感染症が治まった後すぐに調節されます。妊娠後も血小板数は自然に増加します。
血小板減少症の結果が投薬によるものである場合、それが悪化するのを防ぐために、可能であればそれを中止しなければなりません。血小板減少症が脾臓の血小板の分解の増加によるものである場合、脾臓を取り除く必要があるかもしれません。
血液1マイクロリットルあたり10,000血小板未満の重度の血小板減少症では、患者は血小板濃縮物を受け取ります。これは血小板の不足をすぐに補うことになっています。
重症の場合、血小板減少症は病院で治療されます。そこで患者はよく監視することができます。内出血が発生した場合、医師はすぐに介入することができます。
タグ: 応急処置 インタビュー 症状