本態性血小板血症
Astrid Leitnerは、ウィーンで獣医学を学びました。 10年間の獣医診療と娘の誕生の後、彼女は-偶然にも-医療ジャーナリズムに切り替えました。彼女の医学的トピックへの関心と書くことへの愛情が彼女にとって完璧な組み合わせであることがすぐに明らかになりました。 Astrid Leitnerは、ウィーンとオーバーエスターライヒで娘、犬、猫と暮らしています。
houseofgoldhealthproductsエキスパートの詳細 すべてのhouseofgoldhealthproductsコンテンツは、医療ジャーナリストによってチェックされます。本態性血小板血症(ET、PT、原発性または特発性血小板血症)は、血小板の過剰産生を引き起こす血液がんの一種です。これにより、血栓(血栓症)のリスクが高まります。病気がどのように進行し、どのように治療されるかをここで読んでください!
この病気のICDコード:ICDコードは、医療診断のための国際的に認められたコードです。それらは、例えば、医師の手紙や仕事ができないことの証明書に記載されています。 D47

簡単な概要
- 本態性血小板血症とは何ですか?本態性血小板血症(ET)は、骨髄の慢性疾患です。血小板(血小板)の産生が大幅に増加するため、血栓のリスクが高まります。
- 経過と予後:ETは治癒することはできませんが、薬でうまく治療することができます。影響を受けた人々の平均余命はほぼ正常です。適切な時期に検出および治療され、予後は良好です。
- 治療:血栓の傾向の軽減、薬物療法(アセチルサリチル酸、化学療法、その他の有効成分)による特定の治療
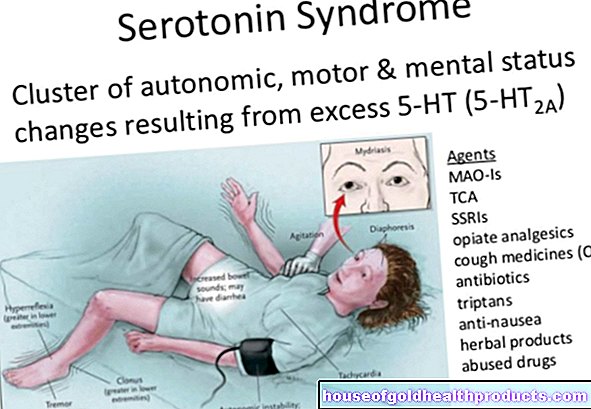
- 症状:頭痛、めまい、青い指とつま先、視覚障害、あざ、耳鳴り、耳鳴り、鼻または歯茎の出血、疲労、脳卒中、心臓発作、血栓症、肺塞栓症、上腹部痛
- 原因:骨髄の造血細胞における後天的な遺伝的変化(突然変異)
- 危険因子:遺伝的素因(家族性蓄積)
- 診断:症状、血液検査、超音波検査、分子遺伝学的検査
- 予防:特定の予防は不可能
本態性血小板血症とは何ですか?
本態性血小板血症(ET、PT、原発性または特発性血小板血症)は骨髄の慢性疾患です。真性多血症(PV)、慢性骨髄性白血病(CML)、原発性骨髄線維症(PMF)に加えて、骨髄増殖性疾患の1つです。これは、骨髄の造血細胞(幹細胞)に起因する血液がんであると理解されています。
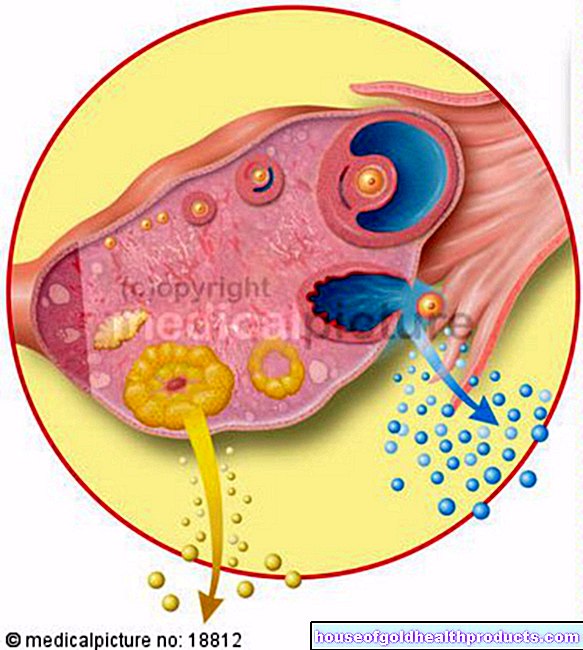
本態性血小板血症では、血小板(血小板)はほとんど制御されていない方法で増殖します。それらは血液凝固の原因です。最小の損傷でも、血小板は損傷した組織に付着し、凝集して、損傷した血管を密閉するプラグを形成します。外傷の場合、このプロセスの目に見える結果はクラストの形成です。
ETのように血小板が多すぎると、血栓のリスクが高まります。血小板は、怪我をしなくても凝集します。その結果、血管を詰まらせる血栓(血栓症)が発生します(塞栓症)。血栓の背後にある組織や臓器には、もはや十分な酸素が供給されておらず、死んでしまいます。最悪の場合、心臓(心臓発作)や脳(脳卒中)などの重要な臓器が影響を受けます。
逆説的ですが、影響を受けた人が出血する傾向が高まっている可能性もあります。この理由は、血小板が凝固因子に結合するためです。血小板が多すぎると、多数の凝固因子が除去されます。その後、これらは血液凝固のために失われ、出血する傾向が高まります。この兆候は、鼻や歯茎からの頻繁または大量の出血です。
「必須」または「特発性」とは、血小板数が多い原因を特定できないことを意味します。対照的に、血小板は、炎症、鉄欠乏、または内出血がある場合にも増加します。その後、医師は続発性血小板血症について話します。
通常、健康な人の血小板数は血液1μlあたり150,000〜450,000であり、血小板減少症では、病人の血液に血液1μlあたり100万をはるかに超える血小板が含まれることがあります。
重度の障害
真性多血症(PV)や原発性骨髄線維症(PMF)などの他の骨髄増殖性疾患と比較して、本態性血小板血症は通常軽度であり、平均余命はほぼ正常です。それにもかかわらず、病気の経過はケースごとに大きく異なります。ほとんどの患者の生活の質はほとんどまたはまったく損なわれていませんが、他の患者は気分が悪く、日常生活に対処するのが困難です。
たとえば、彼らが仕事に取り掛かることができない場合、影響を受けた人々はリハビリテーション措置(治療)を申請するオプションがあります。持続的に重篤な症状がある場合は、重度の障害があるかどうかを判断するために、管轄の年金事務所に申請書を提出することもできます。
周波数
本態性血小板血症はまれな疾患です。毎年10万人に2.4人が発症し、女性は男性の2倍の頻度で発症すると推定されています。 50歳から70歳の間でより頻繁に発生し、若い人は影響を受ける可能性が低くなります。ケースの5%で、ETを取得するのは子供です。
本態性血小板血症は致命的ですか?
本態性血小板血症は患者ごとに個別の経過をたどるため、本態性血小板血症がどのように発症するかを予測することは困難です。通常、ETは致命的ではありません。
ETは血液がんの一種ですが、適切に治療すれば、患者の平均余命はほぼ正常です。他の骨髄増殖性疾患と比較して、本態性血小板血症は比較的良性です。
ほとんどの患者は、何年も、あるいは何十年も症状なしで生きています。血管閉塞などの合併症は必ずしも発生しません。ただし、健康な人に比べてリスクは高くなります。
まれに、病気が進行します。患者の約5〜10%が15年以内に骨髄線維症を発症します。骨髄が傷つき、貧血が進行します。悪性の血液がんである急性骨髄性白血病(AML)は、患者の約3パーセントでETから発症します。
ETは治すことができますか?
本態性血小板血症は骨髄の慢性疾患です。病気の原因は骨髄の幹細胞の遺伝子の変化(突然変異)であるため、治癒は不可能ですが、薬でうまく治療することができます。
病気の進行は患者ごとに異なります。したがって、均一な治療法の推奨はありません。 ETの治療方法は、患者の年齢、病期、症状、血栓症の個々のリスクによって異なります。
症状がない限り、ET患者は治療を必要としません。ただし、患者さんは定期的に検査を受けることが重要です。医師は「待って観察する」と話します。
血栓症のリスクを減らすための一般的な対策
- 通常の体重
- 定期的な運動
- バランスの取れた栄養
- 十分に飲む
- 座っていない
- 旅行用着圧ストッキング
- 動脈性高血圧、糖尿病、高コレステロール血症などの危険因子を治療する
- 喫煙しない
投薬
症状を発症したET患者には薬物療法が行われます。それは慢性疾患であるため、患者は一生薬を服用しなければなりません。
アセチルサリチル酸:指や足の指の傷など、循環器疾患を示す最初の症状が現れた場合、患者には有効成分のアセチルサリチル酸が投与されます。抗凝血作用があり、血栓を防ぎます。
化学療法:アセチルサリチル酸が効果がない場合、またはアセチルサリチル酸による治療が不可能な場合(出血傾向が増加している場合など)、患者は有効成分ヒドロキシ尿素による化学療法を受けます。それはETの最初の選択肢です。ヒドロキシ尿素は血小板の成長を抑制します。化学療法は血小板の数を減らすことによって機能します。血栓症、心臓発作、脳卒中などの合併症がすでに発生している場合も同様です。
あるいは、主治医は次の有効成分を使用します。
- アナグレリド(AG):前駆細胞の成熟を阻害し、このようにして新しい細胞の形成を制限します
- インターフェロン-アルファ:血小板の数も減らしますが、すべての患者で機能するわけではありません
本態性血小板血症の症状は何ですか?
ほとんどの患者は何年も症状なしで生きています。しかし、時間の経過とともに、血小板の増加は循環不良や血栓の傾向を高めます。
考えられる症状は次のとおりです。
- 頭痛
- めまい
- 青い指とつま先(循環器系の問題の兆候として)
- 視覚障害
- ゆっくりと起こる硬化または腫れを伴うあざ(あざ)
- 耳鳴り、耳鳴り
- ふくらはぎのけいれん
- 足の痛み
- 鼻血
- 歯茎の出血
- 重いまたは弱い月経
- 倦怠感
- 指や足の指の痛みを伴う発赤、腫れ、うずき、灼熱感、またはしびれ
- 脳卒中
- 心臓発作
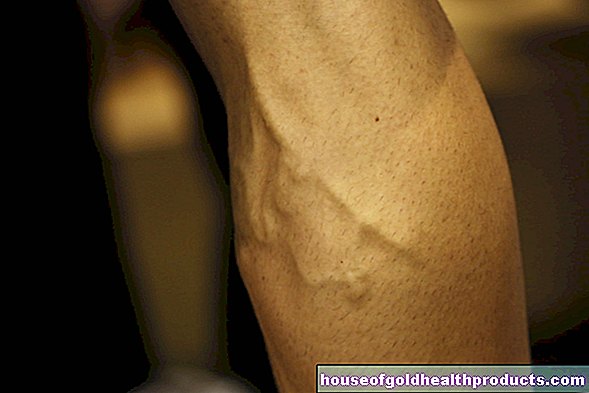
- 脚の深部動脈の血栓症(深部静脈血栓症)
- 肺塞栓症
- 腹部静脈血栓症
- 痛み
- 上腹部痛(脾臓および/または肝臓の肥大)
突然の息切れ、脚のむくみ、胸の痛みが生じた場合は、すぐに救急医に連絡してください。
原因と危険因子
ほとんどの場合、本態性血小板血症の原因は、骨髄の造血細胞(幹細胞)の遺伝的変化(突然変異)です。すべての血液細胞はこれらの幹細胞から発生します。他のいくつかの骨髄増殖性疾患(CML、PV、PMF)と同様に、ETは9番染色体に変異があります。 ETの場合、それは血小板が主に制御されない方法で増殖することにつながります。これまでのところ、ETを引き起こす3つの異なる遺伝的変化が確認されています。
JAK2変異:すべてのET患者の約50%がJAK2変異を持っています。 JAKはヤヌスキナーゼの略で、信号伝達に重要な役割を果たす酵素です。この酵素は、この変異を持つ細胞で恒久的に活性化されます。細胞は連続的に分裂します。本態性血小板血症では、制御不能な方法で増殖するのは主に血小板です。
CALR変異:CALR変異(カルレティキュリン変異)は、一部の患者で病気を引き起こします。タンパク質カルレティキュリンはここで影響を受けます。
MPL変異:いわゆるトロンボポエチン受容体(これもタンパク質)の遺伝的変化がETの引き金となる可能性があります。
非常に少数のET患者では、3つの遺伝子変化のいずれも検出できません。医師はこれを「トリプルネガティブ」と呼んでいます。
遺伝的変化はどのようにして起こりますか?
なぜそのような遺伝的変化が起こるのかは明らかではありません。本態性血小板血症は先天性ではなく、人生の過程でのみ発症します。可能性のある(しかしまだ確認されていない)トリガーは、放射性放射線、ウイルス感染、化学物質、および遺伝的変化の可能性が高まる年齢です。
病気が子孫に直接伝染しなくても、医師は特定の遺伝的素因を疑っています。影響を受けた家族でETがより頻繁に発生することは注目に値します。
調査と診断
ETは、ほとんどの患者に何年も、あるいは何十年も症状を引き起こしません。したがって、診断は通常の検査の一部として偶然に行われることがよくあります。ここで、血液検査は最初に高い血小板数を明らかにします。
他のケースでは、患者は頭痛や視力の問題がある、指や足の指を傷つけている、または血栓症を患っているという理由で医師の診察を受けます。
血中の血小板が多いために本態性血小板血症の疑いがある場合は、血液疾患の専門家(血液専門医)が適切な連絡先です。
医師は以下の検査を行います:
血液検査:血液を分析すると、血小板数が多い(血液1μlあたり> 450,000)ことがわかります。
腹部の超音波検査:脾臓には、古くて変化した血小板を分解する役割があります。 ETでは特に多数の血小板が形成されるため、病気が進行するにつれて脾臓が肥大します。この変化は超音波ではっきりと見ることができます。
分子遺伝学的検査:分子遺伝学的検査は、遺伝的変化を決定することを目的としています。これを行うために、医師は患者から血液を採取し、血球の変異を分析します。対応する変化(JAK2、CALRまたはMPL変異)は、ほとんどのET患者で特定できます。対照的に、「トリプルネガティブ」患者には遺伝的変化はありません。
骨髄穿刺:骨髄穿刺では、医師は骨髄から組織の少量のサンプルを採取します。次に、病理医は顕微鏡下で除去された細胞を調べます。血小板はETに典型的な外観を持っているので、この検査によって病気を明確に特定することができます。
医師は通常、骨盤から骨髄サンプルを採取します。これを行うために、患者は彼の側または彼の胃に横たわっています。医師はその部分を麻痺させて消毒し、特殊な針を使って皮膚と骨盤の骨を骨髄に刺します。穿刺は通常痛みを伴いませんが、医師が注射器を引いてサンプルを取り除くときに、短い痛みを感じる患者もいます。
骨髄穿刺は通常、局所麻酔下、時には全身麻酔下で外来で行われます。
防止
本態性血小板血症は、人生の過程でのみ発症する病気です。なぜこれが起こるのかはまだ解明されていないため、現在、この病気を予防するための具体的な対策はありません。
血栓症の個人的なリスクを下げる
すでにETと診断されている患者は、以下の対策を講じることにより、血栓症の個人的なリスクを減らすことができます。
- ニコチンは控えてください。
- 定期的な運動;持久力スポーツと静脈体操は理想的です
- 十分に、できれば1.5〜2リットルの水または無糖のお茶を毎日飲んでください
- 肥満を避けてください。健康的でバランスの取れた食事をする
- 長い車の旅や長距離のフライトでは、血栓症のストッキングを着用してください。間を移動してみてください
- 血栓症のリスクを高める病気の治療:心血管疾患、糖尿病、高コレステロール
プロセス制御
ET患者は、定期的に医師の診察を受けることが重要です。
これらには以下が含まれます:
- 臨床検査
- 血液検査:最初は1〜2週間ごと、安定期は4〜12週間ごと、その後6か月ごと
- 腹部(脾臓)の年次超音波検査
- 病気が進行している疑いがある場合の骨髄穿刺