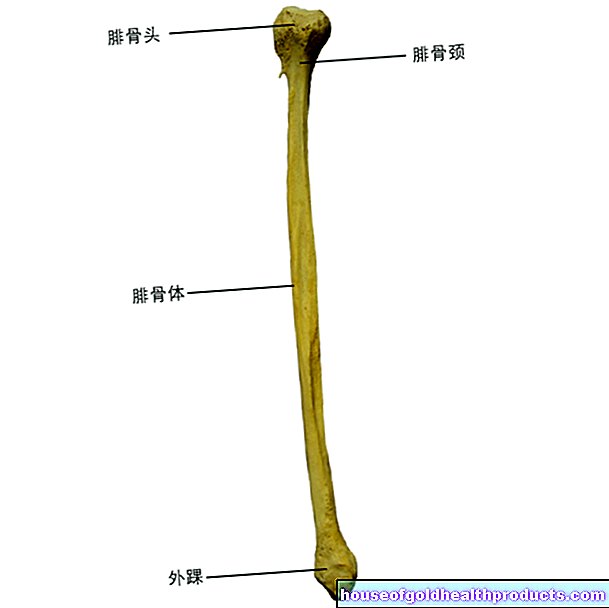
糖尿病ダイエット
とMartinaFeichter、医療編集者および生物学者 更新日博士med。 Julia Schwarzは、houseofgoldhealthproducts医療部門のフリーランスライターです。
houseofgoldhealthproductsエキスパートの詳細Martina Feichterは、インスブルックの選択科目の薬局で生物学を学び、薬用植物の世界にも没頭しました。そこから、今日まで彼女を魅了している他の医学的トピックまでそう遠くはありませんでした。彼女はハンブルクのアクセルシュプリンガーアカデミーでジャーナリストとして訓練を受け、2007年からhouseofgoldhealthproductsで働いています。最初は編集者として、2012年からはフリーランスのライターとして働いています。
houseofgoldhealthproductsエキスパートの詳細 すべてのhouseofgoldhealthproductsコンテンツは、医療ジャーナリストによってチェックされます。
糖尿病の正しい食事は、糖尿病の種類によって部分的に異なります。1型糖尿病患者は、基本的に非糖尿病患者と同じように食べることができます。 2型糖尿病患者は、太りすぎの場合、全体的なエネルギー摂取量を減らす必要があります。糖尿病の両方の形態では、エネルギー供給とインスリンの使用可能な量が最適に調整されていることが重要です。糖尿病の食事療法で何を探すべきかをここで見つけてください。
この病気のICDコード:ICDコードは、医療診断のための国際的に認められたコードです。それらは、例えば、医師の手紙や仕事ができないことの証明書に記載されています。 E11E10E13O24H36E12E14
1型糖尿病のための適切な栄養
1型糖尿病の患者は、最初に計画された食事の炭水化物含有量を正しく推定することを学ぶ必要があります。そうして初めて、栄養素の利用に必要な適切な量のインスリンを注射することができます。食事の前に注射するインスリンが少なすぎると、血糖値が高くなる可能性があります(高血糖症)。インスリンの投与量が多すぎると、血糖値が下がりすぎます。低血糖のリスクがあります。高糖と低糖の両方が危険な場合があります。
インスリンの正しい投与量は、消費している炭水化物の種類と量によって異なります。たとえば、全粒穀物製品には、より多くの長鎖または複雑な炭水化物が含まれています。これらの炭水化物は、血中にすばやく現れる短鎖炭水化物よりも高いインスリンレベルを必要としません。後者は、例えば、白い小麦粉製品やお菓子に含まれています。
食品中の使用可能な炭水化物の割合をより簡単に推定できるようにするために、炭水化物単位(KHE)という用語が導入されました。 1つの炭水化物は10グラムの使用可能な炭水化物に対応し、血糖値を30〜40 mg / dl増加させます。特に過去には、炭水化物単位の代わりにいわゆるパン単位(BE)が使用されていました。ここでは、以下が適用されます。1BEは12グラムの炭水化物に対応します。これについて詳しくは、パンユニットの記事をご覧ください。
ちなみに、診断後は、糖尿病のトレーニングと個別の栄養アドバイスがすべての患者に推奨されます。他のコンテンツに加えて、糖尿病の正しい食事について重要なすべてがそこで伝えられます。
2型糖尿病ダイエットのヒント
2型糖尿病では、体の細胞は血糖値を下げるホルモンであるインスリンに反応する程度が低くなります。このインスリン抵抗性は、太りすぎであることが支持されています。これは、太りすぎの2型糖尿病患者に適した糖尿病食が減量を目的としていることを意味します。定期的な身体活動は、この目標を達成するのに役立ちます。余分なキロを減らすことができれば、インスリン抵抗性も低下する可能性があります。このようにして、既存の量のインスリンが再びうまく機能する可能性があります。
したがって、太りすぎの糖尿病の食事療法はカロリーを減らす必要があります。患者は、栄養士から1日に「許容」されるカロリー数を知ることができます。体重に関係なく、すべての糖尿病患者は診断後に糖尿病トレーニングに参加し、個別の栄養アドバイスを受ける必要があります(1型糖尿病患者など)。
糖尿病患者は何を食べることができますか、または食べるべきですか?
まず第一に:糖尿病患者のための食物は(一般的にすべての人々にとって)バランスが取れていて、多様で健康的でなければなりません。十分な量の主要栄養素(炭水化物、脂肪、タンパク質)とビタミンやミネラルを提供すると言われています。 3つの主要な栄養素からの食事の理想的な割合の構成がどのように見えるかは専門家の間で議論されています。一般的に、健康的な食事のための以下の推奨事項が適用されます。
- 45から60パーセントの炭水化物
- 30から35パーセントの脂肪
- 10〜20パーセントのタンパク質
- 40グラムの繊維
- 最大6グラムの食塩
- 最大50グラムの純粋な砂糖(ブドウ糖、ショ糖)
栄養士は、上記とは異なる可能性のある適切な推奨事項を各患者に提供します。糖尿病患者の食事療法計画では、とりわけ、患者の年齢、体重、および付随する可能性のある二次的疾患(肥満、腎臓障害、高血圧など)を考慮に入れる必要があります。
さまざまな主要栄養素の正確な割合よりもほとんど重要なのは、それらの種類と供給源です。たとえば、全粒穀物製品は白い小麦粉製品よりも安価であり、植物性脂肪は動物性脂肪よりも健康的です。
糖尿病の食事療法:炭水化物
炭水化物は、多かれ少なかれ長鎖を形成するために結合した糖分子です。彼らは人体、特に筋肉と脳にとって非常に重要なエネルギーの供給者です。 1グラムの炭水化物には約4キロカロリーが含まれています。
短鎖炭水化物と長鎖炭水化物は区別されます。白パンやお菓子に含まれるような短鎖炭水化物は、血糖値を非常に迅速かつ大幅に上昇させ、砂糖への欲求を短時間だけ満たします。一方、長鎖(複雑な)炭水化物は、血流に入る前にまず腸で分解されなければなりません。その結果、血糖値の上昇は、消費後、ゆっくりと、それほど強くはなりません。複雑な炭水化物は、たとえばマメ科植物や全粒穀物製品に含まれています。
したがって、炭水化物源の種類は、インスリンの必要量に直接影響します。白粉製品、チョコレート、蜂蜜、甘いレモネード、コーラ、またはその他の甘い食品によって引き起こされるような高血糖値は、変動を補うために短時間でより多くのインスリンを必要とするためです。これにより、血糖値が制御不能になるリスクが高まります。
1型糖尿病患者では、インスリン注射の用量または時間が炭水化物の摂取量と正確に一致しない場合に発生する可能性があります。体がまだ少量のインスリンを産生する2型糖尿病患者では、大量の糖が細胞に密輸されるまでに時間がかかります(長期の高血糖)。
したがって、糖尿病患者は、全粒穀物製品、ジャガイモ、マメ科植物に見られるような長鎖炭水化物で、炭水化物の要件を可能な限りカバーする必要があります。
糖尿病の食事療法:脂肪
理想的な食事は、多くのモノ不飽和またはポリ不飽和脂肪酸を含む食事脂肪を好みます。これは主に植物性油脂に当てはまります。したがって、菜種油、亜麻仁油、オリーブ油、胡桃油などのコールドプレス植物油をお勧めします。魚はまた、糖尿病の食事療法(および非糖尿病患者にとっても)の健康的な脂肪源です。他の動物性脂肪源とは対照的に、それは多くの健康な脂肪酸を含んでいます。
糖尿病は動脈硬化症(「動脈硬化」)のリスクを劇的に増加させるため、糖尿病患者の食事療法ではコレステロールの摂取を制限する必要があります。コレステロールはすべての動物性食品(牛乳、バター、クリーム、卵、肉など)に含まれています。したがって、これらの製品は控えめに消費する必要があります。高コレステロールは血液検査でしか検出できないため、かかりつけの医師による定期的な血液検査も役立ちます。
糖尿病の食事療法:タンパク質
毎日のエネルギー必要量の約10から20パーセントはタンパク質でカバーされるべきです。この推奨事項は、糖尿病患者が腎障害(糖尿病性腎症)の兆候を示さない場合に適用されます。ただし、腎臓が衰弱している場合は、1日あたり体重1キログラムあたり最大0.8グラムのタンパク質を摂取する必要があります。
特に推奨されるタンパク質源は、マメ科植物(エンドウ豆、レンズ豆、豆など)、魚、低脂肪肉です。
糖尿病とアルコール
アルコールと糖尿病の組み合わせには問題があります。アルコールは、肝臓での新しい糖の形成(糖新生)を数時間ブロックします。ただし、この新しい形成は、必要なインスリン量の計算に考慮されます。
したがって、糖尿病患者は、適度に、常に炭水化物が豊富な食事と組み合わせてアルコールを摂取する必要があります(ガイダンスとして、女性は1日あたり最大10グラム、男性は1日あたり最大20グラム:ビール0.5リットル(5容量%) )約20グラムのアルコールが含まれています)。このようにして、低血糖症を回避することができます。
アルコールは、別の理由で太りすぎの糖尿病患者には不利です。1グラムのアルコールの発熱量は1グラムあたり約7.2キロカロリーで、脂肪と同様です。これはそれを本当のカロリー爆弾にします。しかし、太りすぎであると、細胞のインスリン抵抗性が増加することで身体のインスリン必要性が高まり、糖尿病に悪影響を及ぼします。
アルコールはまた、神経損傷(多発性神経障害)を引き起こす可能性があります。既存の糖尿病性多発神経障害は、アルコール摂取によって悪化する可能性があります。
糖尿病患者向けスイーツ
同じことが糖尿病患者にも健康な人にも当てはまります。お菓子はたまにしか摂取しないでください。食品や完成品に隠された糖分に注意を払うことが不可欠です。たとえば、ケチャップ、フルーツヨーグルト、ミューズリーは、砂糖を多く含んでいることが多いものの、主にスイーツに分類されていません。これは、糖尿病の食事療法で考慮に入れる必要があります。
多くのお菓子の特定の問題は、砂糖と脂肪の組み合わせです。体は砂糖と脂肪を同時に代謝することはできません。したがって、脂肪が組織に蓄積されて肥満を促進する一方で、砂糖は最初にエネルギーに変換されて燃焼されます。
現在、糖尿病のチョコレートや糖尿病のアイスクリームなど、糖尿病患者向けの「甘い」特産品がたくさんあります。しかし、専門家はそのようなほとんど高価な糖尿病製品に対して助言します。多くの場合、これらの製品には杖や工業用砂糖は含まれていませんが、フルクトース(および脂肪)が大量に含まれています。
果糖(果糖)は尿酸の形成を増加させますが、それはとにかく糖尿病患者でしばしば増加します。尿酸値が高すぎると痛風発作を引き起こす可能性があります。さらに、フルクトースは肥満(肥満)を促進し、メタボリックシンドロームを促進し、血中脂質レベルを上昇させます。
ちなみに、高価で疑わしいほど健康的な糖尿病チョコレートの代わりに、非常に高いカカオ含有量(少なくとも60パーセント)のチョコレートを使用することができます。ココアの含有量が多いほど、チョコレートに含まれる砂糖は少なくなります。
糖尿病とシナモン
一部の栄養士によると、糖尿病はシナモンの効果によってプラスの影響を受ける可能性があります。シナモンは新陳代謝を刺激するため、血糖値の調節にプラスの効果をもたらす可能性があります。さらに、専門家は、シナモンの特定の成分(プロアントシアニジン)が細胞に対するインスリンの効果を改善できるかどうかについて議論しています。
科学者たちは、さまざまな動物実験でシナモンの抗糖尿病効果を実証することができました。いくつかの人間の研究はまた、シナモンが血糖値とコレステロール値を下げることができることを示唆しています。一方、他の研究では、注目に値する効果は示されませんでした。治療に使用する前に、効果を確実に証明し、とりわけ、適切な量のシナモンと治療期間を明らかにするさらなる研究が必要です。
また、知っておくとよいことです。特にカッシアシナモンに含まれるシナモンまたはクマリンは、大量に(特に肝臓にとって)健康に害を及ぼす可能性があります。連邦リスク評価局は、体重60キログラムの成人が1日あたり最大2グラムを超えるシナモンを食べてはならないことを推奨しています。カプセルなどの濃縮製剤を購入する際は、この点に注意してください。
これまでのところ、シナモンは糖尿病のエビデンスに基づく食事療法において役割を果たしていません。
糖尿病患者のための果物
糖尿病患者は一般的に毎日十分な果物と野菜を摂取するようにアドバイスされています。どちらも重要なビタミンとミネラル、そして繊維を提供します。
品種にもよりますが、果物には多かれ少なかれ大量の果糖(果糖)も含まれています。これは長い間、通常の砂糖よりも健康的であると考えられてきました。そのため、糖尿病患者向けの食品の多くは、従来の砂糖の代わりに果糖を含んでいます。同じことが多くの「通常の」製品(非糖尿病患者向け)にも当てはまります。
ただし、糖尿病患者(および代謝が健康な人)は、フルクトースを体内に過剰に摂取しないようにアドバイスされています。これは健康に悪影響を与える可能性があります。研究によると、フルクトースの摂取量が多いと、たとえば肥満(肥満)が促進され、血中脂質レベルが上昇する可能性があります。
したがって、フルクトースで甘くしたレモネードやフルクトースを含む糖尿病食品など、フルクトースを含む工業的に製造された食品をあまり多く摂取しないでください。毎日の果物の消費は無害であり、糖尿病患者(およびその他)にとっても望ましいものです。ドイツ栄養学会は、「1日5回」をモットーに、毎日2サービングの果物と3サービングの野菜を摂取することを推奨しています。これは、1日あたり約250グラムの果物と400グラムの野菜に相当します(1食分=約一握り)。
甘味料(ステビアなど)と糖尿病
糖尿病患者の食事療法でしばしば推奨されるいくつかの代替甘味料があります-それらは血糖値を上げない、またはそれほどではないので、精製された砂糖の代わりに。甘味料には、砂糖代替品および甘味料が含まれる。
砂糖代替物は、例えば、ソルビトール、マンニトール、イソマルトおよびキシリトールである。それらは砂糖より少ないカロリーを含み、血糖値をわずかに上昇させるだけです。対照的に、甘味料(アセスルファムK、アスパルテーム、ステビアなど)はカロリーを提供せず、血糖値を上昇させません。
甘味料ステビアは、糖尿病患者に特に人気があります。含まれているステビオール配糖体は、その甘味力に関与しています。欧州食品安全機関(EFSA)によると、ステビアは虫歯を促進したり、発がん性を示したり、遺伝子構成を損なったり、出産や胎児の発育を損なったりしてはなりません。
これまでのところ、ステビアのような甘味料が「中毒性」があり、空腹感を引き起こす可能性があるという証拠もありません。したがって、体重増加につながる可能性があります。ただし、専門家は、ステビアで甘味を付けた製品には追加の砂糖が含まれている場合があると指摘しています。
また、ステビアを過剰に摂取しないように注意してください。 EFSAは、1日あたり体重1キログラム(ADI値)あたり最大4ミリグラムのステビオール配糖体を推奨しています。この量は無害と見なされます。可能性のある過剰摂取の結果は不明です。
一般的に、以下が適用されます:推奨量以下の甘味料または最大50グラムの砂糖を1日あたりに消費する必要があります。甘いものをあまり食べない人は、自分自身も楽になります。体は味に慣れていないため、甘いものへの欲求が少なくなります。
ちなみに、まれな代謝性疾患であるフェニルケトン尿症を患っている糖尿病患者は、アスパルテームの摂取を許可されていません。甘味料にはフェニルアラニンが含まれています。このタンパク質成分(アミノ酸)はフェニルケトン尿症では分解できないため、中毒の症状が現れます。一方、他の甘味料(ステビアを含む)にはフェニルアラニンは含まれていません。したがって、それらはフェニルケトン尿症の糖尿病食の良い代替手段です。
タグ: インタビュー 妊娠出産 ティーンエイジャー