パーキンソン病
とMartinaFeichter、医療編集者および生物学者博士med。 Fabian Sinowatzは、houseofgoldhealthproducts医療編集チームのフリーランサーです。
houseofgoldhealthproductsエキスパートの詳細Martina Feichterは、インスブルックの選択科目の薬局で生物学を学び、薬用植物の世界にも没頭しました。そこから、今日まで彼女を魅了している他の医学的トピックまでそう遠くはありませんでした。彼女はハンブルクのアクセルシュプリンガーアカデミーでジャーナリストとして訓練を受け、2007年からhouseofgoldhealthproductsで働いています。最初は編集者として、2012年からはフリーランスのライターとして働いています。
houseofgoldhealthproductsエキスパートの詳細 すべてのhouseofgoldhealthproductsコンテンツは、医療ジャーナリストによってチェックされます。
パーキンソン病では、脳内の特定の神経細胞が死にます。患者はゆっくりとしか動くことができず、筋肉が硬くなります。腕と脚は安静時に震え始めます。多くの患者はまた、思考に問題があり、痴呆になります。ここを読んでください:パーキンソン病とは正確には何ですか?誰が影響を受けますか?彼はどのように自分を表現しますか?どのような治療法の選択肢がありますか?
この病気のICDコード:ICDコードは、医療診断のための国際的に認められたコードです。それらは、例えば、医師の手紙や仕事ができないことの証明書に記載されています。 G21G22G20
パーキンソン病:クイックリファレンス
- 典型的な症状:動きの鈍化、座りがちな生活、筋肉のこわばり、安静時の震え、直立姿勢の不十分な安定性、硬直した表情
- 原因:パーキンソン病の場合:脳内のドーパミン産生細胞が死にます。二次パーキンソン病:他の病気、薬物または中毒;遺伝的に決定されたパーキンソン症候群の場合:遺伝的変化
- 検査:身体的および神経学的検査、L-ドーパテスト、コンピューター断層撮影(CT)、ケリンスピン断層撮影(磁気共鳴画像法、MRI)
- 治療:薬物療法(レボドパなど)、理学療法、言語療法、作業療法、脳深部刺激療法(DBS)
パーキンソン病:症状
パーキンソン病の典型的な特徴は、筋肉のこわばり、動きの遅さ、手の震えです。
初期のパーキンソン病の症状
進行性脳疾患の兆候は、主な症状の何年も前に現れる可能性があります。このような初期のパーキンソン病の症状は次のとおりです。
- レム睡眠行動障害:通常、人は夢の睡眠で「麻痺」します。レム睡眠行動障害では、夢のような動きのいくつかが実行されます(話す、笑う、身振りなど)。これは、関係者や眠っているパートナーにとって危険な場合があります。
- 嗅覚が低下するか、完全に機能しなくなります(嗅覚減退症/無嗅覚症)。
- 筋肉や関節の痛み(感覚異常)、多くの場合、肩や腕の領域
- 歩くときの腕の揺れが少なくなります。
- 起き上がる、洗う、着替える、食べるなど、以前より時間がかかります。
- 便秘
- 視覚障害(色覚障害など)
- 手書きは窮屈に見え、特に行やページの終わりで小さくなります。
- うつ病
- 倦怠感、疲労感
- 硬くて不安な感じ、震え
- 患者は趣味をやめ、無視します。
これらの初期のパーキンソン病の症状の多くは非常に非特異的です。したがって、他の多くの原因(高齢など)も考えられます。このため、パーキンソン病の初期の兆候として認識されないことがよくあります。
-
パーキンソン病で運転
の3つの質問

教授博士med。 Michael T. Barbe、
神経学のスペシャリスト -
1
あなたはまだパーキンソン病で車を運転できますか?
教授博士med。マイケルT.バーブ
この質問はパーキンソン病の患者からよく聞かれますが、残念ながら答えるのはそれほど簡単ではありません。本質的に、それは病気の段階と患者の苦情に依存します。患者が最初の診断後に制限がほとんどなく、薬で十分に調整されている場合、車を運転することに反対するものは何もありません。効果や関連する集中力や記憶障害に変動がある場合は、原則としてそれをお勧めしません。
-
2
まだ車を運転できるかどうかはどうすればわかりますか?
教授博士med。マイケルT.バーブ
興味深いことに、乗客として安全でなくなった影響を受けた人々のパートナーは、しばしば最初の手がかりを提供します。それでは、運転のレッスンを受けることをお勧めします。状況をよく評価できるドライビングインストラクターからフィードバックをもらいます。もちろん、患者は運転するための適性の公式テストを受けることもできます-しかし、彼らが失敗した場合、運転免許証は放棄されなければなりません。
-
3
医者として、あなたは人々が運転することを禁じることができますか?
教授博士med。マイケルT.バーブ
いいえ、通常、パーキンソン病の患者は、てんかん発作の患者のように、運転に適していないことを述べることはできません。医師にとっては常に難しい決断です。一方では患者の独立を制限したくないが、他方では交通の中で誰かを危険にさらしたくないのです。私は常にこれについて患者と積極的に話し合っていますが、最終的には患者の自発性に基づいています。
-
教授博士med。 Michael T. Barbe、
神経学のスペシャリストケルンの神経学クリニックとポリクリニックの主治医、運動障害と脳深部刺激療法ワーキンググループの責任者、ケルンパーキンソン病のネットワークの責任者
レム睡眠行動障害
最も重要な初期の兆候は、レム睡眠行動障害です。この形態の睡眠障害を示す人は、一般に、いわゆる神経変性疾患のリスクが高くなります。これらは、神経細胞の喪失に関連する進行性疾患です。レム睡眠行動障害のほとんどの人は、後にパーキンソン病を発症します。他の人は、特定の形態の認知症(レビー小体型認知症)を発症します。
パーキンソン病:主な症状
パーキンソン病の症状は通常、潜行性に発症します。親戚や友人は、患者自身よりも早く彼らに気付くことがよくあります。
ほとんどの場合、パーキンソン病の兆候は一方的に、つまり体の片側から始まります。後で彼らはまた反対側に広がりました。それらはまた、病気が進行するにつれてますます顕著になります。
典型的なパーキンソン病の症状は次のとおりです。
- 座りがちな生活習慣(運動緩慢)または不動(運動緩慢)までの遅い動き(動作緩慢)
- 筋肉のこわばり(硬直)
- 安静時の筋肉の震え(パーキンソン病の震え)
- 直立姿勢の安定性が不十分(姿勢が不安定)
遅い動き(動作緩慢):すべての体の動きが不自然に遅い。これは、たとえば、パーキンソン病の人が著しくゆっくりと小さなステップで歩くことを意味します。時間が経つにつれて、歩行はシャッフルされ、患者は前かがみになります。これは最も顕著な症状の1つです。パーキンソン病の患者はまた、ゆっくりと困難に座って立ち上がることができます。時々、影響を受けた人々は彼らの動きで突然ブロックされます-彼らは凍っているように見えます。医師はこれを「凍結」と呼んでいます。
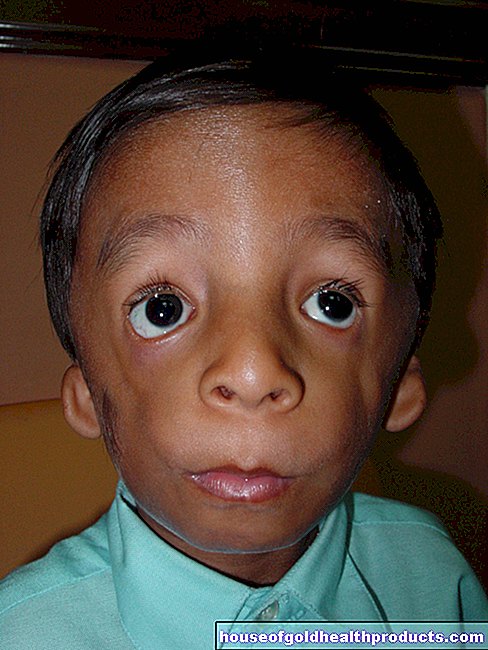
パーキンソン病の症状は、ジェスチャーや顔の表情にも影響を及ぼします。顔はますます硬いマスクのように見えます。影響を受ける人々は通常、静かに単調に話し、理解しにくくします。多くの場合、たとえば飲んだり食べたりするときに、嚥下に問題があります。パーキンソン病のもう1つの兆候は、細かい運動能力の低下です。たとえば、影響を受けた人は、何かを書いたり、コートにボタンを押したり、歯を磨いたりするのが難しいと感じています。
体の動きが特に遅い場合、または患者が部分的に完全に動かない場合、医師は無動症(アキネジア)について話します。
硬い筋肉(硬直):パーキンソン病は麻痺を引き起こしませんが、筋力は大部分保持されます。しかし、安静時でも筋肉は常に緊張しています。影響を受けた人にとっては苦痛です。特に肩や首の部分は痛みを伴うことがあります。
筋肉のこわばりは、いわゆるギア現象によって示されます。医師が患者の腕を動かそうとすると、これは筋肉のこわばりによって防止されます。したがって、腕は一度に少しだけぎくしゃくと動かすことができます。まるで次のノッチまでしか動かせず、カチッと音がするギアがジョイントにあるように感じます。ギア現象は通常、肘または手首でテストされます。これはパーキンソン病の典型的な兆候ですが、他の病気でも発生する可能性があります。
安静時振戦(安静時振戦):パーキンソン病では、通常、安静時に腕と脚が震え始めます。そのため、この病気は「麻痺」とも呼ばれます。体の片側は通常、もう一方よりも影響を受けます。さらに、通常、腕は脚よりも大きく揺れます。
パーキンソン病の振戦は、安静時に特徴的に発生します。これにより、パーキンソン病を振戦を伴う他の疾患(振戦)と区別することができます。たとえば、安静時に手が震えないが、特定の動きをしたいと思うとすぐに、医師はいわゆる意図振戦について話します。その原因は小脳の損傷または障害です。
ちなみに、震える人のほとんどは、パーキンソン病やその他の認識できる神経疾患を持っていません。この「本態性振戦」の原因は不明です。
直立姿勢の安定性の不足:無意識のうちに、すべての人が歩いたり直立したりするときにいつでも自分の姿勢を修正します。全体は、いわゆる反射神経の調整と保持によって制御されます。反射神経は、特定の刺激によって引き起こされる自動運動です。これらは、無意識の不随意運動または筋肉の緊張です。人間の反射神経の保持と調整は、動いても自動的に体のバランスをとることができ、転倒しないという事実に責任があります。
パーキンソン病では、通常、反射神経の設定と保持が妨げられます。したがって、苦しんでいる人は、安定した方法で自分自身を直立に保つのに苦労しています。これは姿勢の不安定性と呼ばれます。これが、パーキンソン病の患者が、たとえばつまずいたときや突然の突風のときなど、突然の予期しない動きを簡単に「吸収」できなくなった理由です。そのため、歩くときは危険で、転倒しやすいです。
パーキンソン病の目に見える症状
パーキンソン病:付随する症状
主なパーキンソン病の症状は、他の症状を伴うことがあります。
パーキンソン病の患者は、健康な人や他の慢性疾患を持つ人よりもうつ病になる可能性が高くなります。パーキンソン病になるまでうつ病が発症しないことがあります。他の患者では、それは運動症状(遅い動きなど)に先行します。
さらに、パーキンソン病は知的能力を低下させ、認知症を発症する可能性があります(以下を参照)。影響を受けた人々は、考えるのがますます困難になっています。しかし、ほとんどの健康な人は老年期にゆっくりと考え、覚えにくいものを見つけることを忘れてはなりません。したがって、パーキンソン病の兆候である必要はありません。
多くのパーキンソン病患者では、顔の皮膚が過剰な皮脂を生成します。これにより、脂っこくて光沢のある外観になります。医師はいわゆる「軟膏の顔」について話します。患者の顔は、影響を受けた人が軟膏またはフェイスクリームの厚い層を塗ったように見えます。
パーキンソン病の可能性のある症状は膀胱障害でもあります。多くの患者は膀胱を適切に制御できなくなります。尿が不本意に通過し(失禁)、患者が夜に濡れる(遺尿症)ことが起こり得ます。しかし、逆のことも可能です。一部の患者は排尿(尿閉)に問題があります。
パーキンソン病では、腸が鈍くなることが多く、便秘になります。このような便秘は、パーキンソン病の初期の兆候として現れることもあります。
男性は時々効力(勃起不全)に問題があります。このインポテンスは、病気自体とパーキンソン病の薬の両方に起因する可能性があります。
言及されている付随する症状はすべて、パーキンソン病だけでなく、他の病気によっても引き起こされる可能性があります。
パーキンソン型認知症
パーキンソン病の患者は、一般の人々よりも認知症にかかりやすいです。患者の約3分の1も、病気の過程で認知症を発症します。いくつかの研究によると、パーキンソン病の認知症のリスクはさらに高くなっています(最大80パーセント)。
パーキンソン型認知症の症状には、主に覚醒障害と思考の鈍化が含まれます。これは、認知症の最も一般的な形態であるアルツハイマー病との重要な違いです。アルツハイマー病の患者は主に記憶障害に苦しんでいます。しかし、パーキンソン型認知症では、これらは病気の後期にのみ発生します。
これについての詳細は、パーキンソン病の認知症の記事で読むことができます。
パーキンソン病:原因
医師はまた、パーキンソン病を原発性または特発性パーキンソン症候群(IPS)と呼んでいます。 「特発性」とは、病気の具体的な原因が見つからないことを意味します。この「本当の」パーキンソン病は、すべてのパーキンソン症候群の約75パーセントを占めています。彼はこのテキストの焦点です。パーキンソン病のまれな遺伝的形態である「続発性パーキンソン症候群」と「非定型パーキンソン症候群」を区別する必要があります。それらについて以下に簡単に説明します。
特発性パーキンソン病:ドーパミン欠乏症
パーキンソン病は、脳の特定の領域、いわゆる「黒質」(黒質)から始まります。脳のこの領域には、鉄と色素メラニンがたくさん含まれています。これらは両方とも「黒質」に著しく暗い色を与えます(そうでなければ明るい脳組織と比較して)。
「黒質」には、神経伝達物質であるドーパミンを生成する特殊な神経細胞が含まれています。ドーパミンは動きを制御する上で非常に重要です。特発性パーキンソン病では、ますます多くのドーパミン産生神経細胞が死にます。理由はわかりません。
この進行性の細胞死の結果として、脳内のドーパミンレベルは減少し続けます-ドーパミン欠乏症が発症します。体はそれを長い間補うことができます:ドーパミン産生神経細胞の約60%が死んだときだけ、ドーパミン欠乏が顕著になります:患者はますますゆっくり動く(動作緩慢)か、時にはまったく動かなくなる(時々)。無動症)。
しかし、ドーパミン欠乏症自体がパーキンソン病の唯一の原因ではありません。それはまた、神経伝達物質の微妙なバランスを不均衡にします。ドーパミンがますます少なくなるため、たとえば、メッセンジャー物質であるアセチルコリンの量は相対的に増加します。専門家は、これがパーキンソン病の震え(震え)と筋肉のこわばり(硬直)の理由であると示唆しています。
それはパーキンソン病で起こります
パーキンソン病における神経伝達物質の不均衡は、多くの患者がさらに落ち込んでいるという事実のせいでもある可能性があります。なぜなら、神経伝達物質のバランスは、一般的にうつ病で乱されることがわかっているからです。パーキンソン病とうつ病の関係はまだ決定的に明らかにされていません。
パーキンソン病の原因:多くの推測、ほとんど証拠
「黒質」の神経細胞がパーキンソン病で死ぬ理由はまだ不明です。研究は、いくつかの要因がパーキンソン病の発症に関与していることを示唆しています。
たとえば、科学者たちは、パーキンソン病患者の神経細胞が有害物質を適切に除去できないことを発見しました。細胞に損傷を与える物質は、例えば、いわゆる「フリーラジカル」です。これらは、さまざまな代謝プロセス中に細胞内で発生する攻撃的な酸素化合物です。
パーキンソン病患者の神経細胞は、損傷を引き起こす前にこれらの危険物質を分解できない可能性があります。または、細胞が解毒する能力は正常ですが、パーキンソン病では過剰な数の「フリーラジカル」が生成されます。どちらの場合も、細胞に損傷を与える物質が神経細胞に蓄積し、神経細胞を死に至らしめる可能性があります。
現在議論され、研究されているパーキンソン病の他の考えられる原因もあります。
パーキンソン病の遺伝的形態
家族がパーキンソン病にかかっていると、これは多くの親戚を不安にさせます。あなたはパーキンソン病が遺伝性であるかどうか疑問に思っています。ただし、ほとんどの場合、パーキンソン病は上記の特発性パーキンソン病です。専門家は、遺伝はこの散発的な形態の病気の問題ではないと信じています。
パーキンソン病のいわゆる単遺伝子型とは状況が異なります。それぞれが特定の遺伝子の変化(突然変異)によって引き起こされます。これらの遺伝子変異は子孫に受け継がれる可能性があります。したがって、パーキンソン病の単一遺伝子型は遺伝性です。それらはしばしば家族性パーキンソン症候群と呼ばれます。幸いなことに、それらはまれです。
二次パーキンソン症候群
特発性パーキンソン病とは対照的に、症候性(または続発性)パーキンソン症候群には明確に特定できる原因があります。これらには以下が含まれます:
- 薬:神経弛緩薬(精神病の治療用)またはメトクロプラミド(悪心および嘔吐用)、リチウム(うつ病用)、バルプロ酸(発作用)、カルシウム拮抗薬(高血圧用)などのドーパミン(ドーパミン拮抗薬)の阻害剤
- 脳腫瘍、脳の炎症(AIDSの結果など)、副甲状腺機能低下症(副甲状腺機能低下症)、ウィルソン病(銅貯蔵病)などの他の疾患
- マンガンや一酸化炭素などによる中毒
- 脳の損傷
非定型パーキンソン症候群
非定型パーキンソン症候群は、さまざまな神経変性疾患の状況で発生します。これらは、脳内の神経細胞が徐々に死んでいく病気です。特発性パーキンソン症候群とは対照的に、この細胞死は「黒質」だけでなく、脳の他の領域にも影響を及ぼします。したがって、非定型パーキンソン症候群では、パーキンソン様の症状に加えて他の症状があります。
非定型パーキンソン症候群を引き起こす可能性のある神経変性疾患は、例えば、次のとおりです。
- レビー小体型認知症
- 多系統萎縮症(MSA)
- 進行性核上性麻痺(PSP)
- 大脳皮質基底核変性症
このような疾患は、「実際の」(特発性)パーキンソン症候群よりも予後が著しく悪いです。
ちなみに、特発性パーキンソン病で非常によく効く薬「L-ドーパ」は、非定型パーキンソン病ではほとんどまたはまったく役に立ちません。
パーキンソン病:治療
パーキンソン病の治療法は、各患者に合わせて個別に調整されます。病気の症状は人によって異なり、さまざまな速度で進行する可能性があるためです。
ほとんどのパーキンソン病は薬で治療されますが、軽度の症状では最初は何の治療も必要ない場合があります。どの有効成分が使用されるかは、主に患者の年齢によって異なります。脳神経外科的介入も役立つ場合があります-いわゆる脳深部刺激療法(DBS)。
投薬および必要に応じて外科的処置に加えて、個々のパーキンソン病の治療には他の要素も含めることができます。これらには、例えば、理学療法、言語療法、作業療法が含まれます。いずれにせよ、特別なパーキンソン病クリニックで治療を受けることは理にかなっています。
パーキンソン病の治療法:投薬
パーキンソン病の治療に利用できるいくつかの薬があります。彼らは遅い動き、硬い筋肉や震えなどの病気に対して役立ちます。しかし、神経細胞が死滅するのを防ぎ、病気の進行を防ぐことはできません。
典型的なパーキンソン病の症状は、脳内のドーパミンの不足によって引き起こされます。それらは、メッセンジャー物質を薬物として(例えば、L-ドーパの形で)加えるか、または既存のドーパミン(MAO-B阻害剤、COMT阻害剤)の分解を防ぐことによって軽減することができます。どちらのメカニズムもドーパミン欠乏を補います。これにより、典型的なパーキンソン病の症状を大幅に解消できます。
L-ドーパ(レボドパ)
不足しているドーパミンを注射または錠剤としてパーキンソン病の患者に直接投与することに意味はありません。メッセンジャー物質は実際に血流を介して脳に輸送されます。ただし、血液脳関門を通過することはできません。つまり、神経組織に直接入ることはできません。ドーパミンの前駆体はこれを行うことができます:したがって、このL-ドーパ(レボドパ)はパーキンソン病の治療に適しています。脳に入ると、酵素ドーパデカルボキシラーゼによってドーパミンに変換されます。これにより、脳内でその効果が発揮され、筋肉のこわばり(硬直)などのパーキンソン病の症状が緩和されます。
L-ドーパは非常に効果的で、副作用はほとんどありません。それは主に錠剤、カプセル、または滴の形で摂取されます。医師は主に70歳以上の患者に処方します。しかし、若い患者では、L-ドーパは非常に慎重にしか使用されません。その理由は、L-ドーパによる治療は、数年後に運動障害(ジスキネジア)と効果の変動(効果の変動)を引き起こす可能性があるためです(副作用を参照)。
L-ドーパは常に別の有効成分、いわゆるドーパデカルボキシラーゼ阻害剤(ベンセラジドやカルビドパなど)と組み合わされます。これにより、L-ドーパが血中でドーパミンに変換されるのを防ぎます。つまり、脳に到達する前です。ドーパデカルボキシラーゼ阻害剤は、血液脳関門を通過することさえできません。したがって、脳内では、L-ドーパを問題なくドーパミンに変換することができます。
すべてのパーキンソン病患者は、L-ドーパに対して異なる反応を示します。したがって、投与量は個別に決定されます。治療は低用量で開始され、その後、目的の効果が得られるまで徐々に増加されます。
通常、L-ドーパは1日に数回服用する必要があります。可能であれば、これは常に同時に行う必要があります。このようにして、変動する影響を防ぐことができます。
L-ドーパは、タンパク質が豊富な食事の少なくとも1時間前または後に摂取することも重要です。たんぱく質が豊富な食品は、有効成分の血中への吸収を妨げます。
副作用:L-ドーパによるパーキンソン病の治療は、特に低用量で、一般的に非常に忍容性があります。ただし、吐き気は特に治療の開始時に発生する可能性があります。しかし、これは有効成分のドンペリドンで十分に軽減することができます。ただし、メトクロプラミドなどの他の悪心薬は使用しないでください。血液脳関門を通過し、L-ドーパの効果を中和する可能性もあります。
L-ドーパの他の考えられる副作用は、食欲不振、めまい、ドライブの増加、うつ病です。特に高齢者は、L-ドーパによる治療に対して幻覚、錯乱、強迫性行動を経験することがあります。後者は、たとえば、ギャンブルや買い物への依存症として、食事やセックスへの絶え間ない衝動として、またはオブジェクトの強迫的な順序として現れます。
運動障害(ジスキネジア)もL-ドーパの副作用の可能性があります。影響を受けた患者は、思わずけいれんしたり、予防できないぎくしゃくした動きをしたりします。誰かがL-ドーパで治療される時間が長ければ長いほど、そのような運動障害はより頻繁でより深刻になります。
L-ドーパによる長期治療も、薬の効果を変動させる可能性があります(効果の変動):パーキンソン病の患者がまったく動かなくなって(「オフフェーズ」)、その後再び完全に正常になる(「オンフェーズ」)場合があります。 )。
このような場合、L-ドーパの投与計画を変更すると役立つ場合があります。または、患者は遅延L-ドーパ製剤に切り替えることができます。遅延錠剤は、「通常の」(遅延なし)L-ドーパ製剤よりもゆっくりと長期間にわたって有効成分を放出します。その後、治療は通常、再びより均等に機能します。
L-ドーパ(ON-OFFフェーズ)および/または運動障害の影響に変動がある場合、医師は患者に携帯型薬剤ポンプを与えることもできます:それは自動的に細いプローブを介してレボドパを十二指腸に直接導きます、血液に吸収される場所(十二指腸プローブ)。したがって、有効成分は患者に継続的に投与される。このようにして、血中の非常に均一な活性レベルを達成することができます。これにより、有効性の変動や運動障害のリスクが低下します。ただし、十二指腸プローブには、腹膜炎などのリスクもあります。そのため、特定の症例と経験豊富な医師のみが使用します。
ポンプ療法の代替手段は「脳深部刺激療法」です(以下を参照)。
ドーパミン作動薬
70歳未満の患者では、パーキンソン病の治療は通常、いわゆるドーパミン作動薬で開始されます。後になってようやく、より効果的なL-ドーパへの切り替えが行われます。これは、L-ドーパの長期使用によって引き起こされるような運動障害の発症を遅らせます。
ドーパミンアゴニストは、メッセンジャー物質であるドーパミンと化学的に類似しています。それらは血液脳関門を容易に通過し、ドーパミンと同じ神経細胞の結合部位(受容体)にドッキングします。そのため、同様の効果があります。
パーキンソン病の治療に使用されるほとんどのドーパミン作動薬は、経口摂取されます(錠剤など)。これは、例えば、プラミペキソール、ピリベジル、ロピニロールに当てはまります。他の代表的なものは、有効成分パッチ(ロチゴチン)または注射器または注入液(アポモルヒネ)として投与されます。
副作用:ドーパミン作動薬はL-ドーパよりも忍容性が低いです。たとえば、組織内の水分貯留(浮腫)、便秘、眠気、めまい、吐き気を引き起こします。 L-ドーパと同様に、ドーパミン作動薬は、特に高齢者において、幻覚、錯乱、および強迫行動を引き起こす可能性があります。
長期間使用すると、ドーパミン作動薬も効果の変動(ON-OFFフェーズの変動)を引き起こす可能性があります。しかし、それはL-ドーパよりもはるかに少ない頻度で起こります。変動する影響は、ドーパミンアゴニストの投与量を調整するか、患者を錠剤から有効成分パッチ(ロチゴチンを含む)に切り替えることで補うことができます。
変動が生じた場合には、別の可能性があります。錠剤に加えて、患者は皮下脂肪組織(皮下)にアポモルヒネを注射します。アポモルヒネは、錠剤を服用しているにもかかわらず厄介なままであるパーキンソン病の症状をすばやく緩和することができます。考えられる副作用は、吐き気、嘔吐、運動障害の増加または新たに発生すること(ジスキネジア)、めまい、幻覚などです。
これらの試みのすべてが実際の変動を補償できない場合、患者は携帯型薬剤ポンプ(アポモルヒネポンプ)を与えられるかもしれません。細いチューブと細い針を介して、有効成分を胃や太ももの皮下脂肪組織に継続的に(通常12〜18時間以上)放出します。
これまでのところ、このアポモルヒネポンプ療法に関する包括的な研究はまだ不足しています。研究によると、毎日のオフフェーズ(患者がほとんど動かない)を大幅に短縮できることが示されています。運動障害(ジスキネジア)もアポモルヒネポンプで減少する可能性があります。
考えられる副作用は、とりわけ針の挿入点での皮膚反応であり、そのいくつかは重度である可能性があります(痛みを伴う発赤、鞘の形成、組織死=壊死など)。一部の患者はまた、吐き気、嘔吐、循環器系の問題、および幻覚を訴えます。
MAO-B阻害剤
MAO-B阻害剤(セレギリンなど)は、通常ドーパミンを分解する酵素モノアミンオキシダーゼB(MAO-B)をブロックします。このようにして、パーキンソン病患者の脳内のドーパミンレベルを上げることができます。
MAO-B阻害剤は、レボドパまたはドーパミンアゴニストよりも効果が低くなります。したがって、パーキンソン病の唯一の治療法として、それらは軽度の症状(通常は病気の初期段階)にのみ適しています。ただし、他のパーキンソン病の薬(L-ドーパなど)と組み合わせることができます。
副作用:MAO阻害剤は忍容性が高いと考えられています。それらは軽度で可逆的な副作用しかありません。薬がドライブを増加させるので、これらは睡眠障害を含みます。したがって、1日の早い時間にMAO-B阻害剤を服用する必要があります。そうすれば、夕方には睡眠が妨げられません。
COMT阻害剤
COMT阻害剤(エンタカポンなど)は、L-ドーパと一緒に処方されます。それらはまたドーパミンを分解する酵素(いわゆるカテコール-O-メチルトランスフェラーゼ= COMT)をブロックします。このように、COMT阻害剤はドーパミンの効果を延長します。
有効成分は主にL-ドーパ療法の効果の変動を減らすために処方されます。したがって、それらはパーキンソン病の進行した段階のための薬です。
副作用:COMT阻害剤は通常十分に許容されます。考えられる望ましくない影響には、下痢、吐き気、嘔吐などがあります。
抗コリン作用薬
いわゆる抗コリン作用薬は、パーキンソン病の治療に使用された最初の薬でした。それらは今日ほど頻繁には処方されていません。
パーキンソン病のドーパミン欠乏症のために、他の神経伝達物質は、相対的な意味で、過剰に存在しています。これは、例えばアセチルコリンに当てはまります。これは、とりわけ、患者に典型的な震え(震え)を引き起こします。抗コリン作用薬は脳内のアセチルコリンの効果を遮断するため、抗コリン作用薬で緩和することができます。
副作用:抗コリン作用薬にはさまざまな副作用があります。これらには、例えば、口渇、ドライアイ、発汗の減少(まれに増加)、膀胱排出障害、便秘、急速な心拍、光感受性の目、思考障害および錯乱が含まれる。
特に高齢者は、抗コリン作用薬をあまり許容しないことがよくあります。したがって、薬は若い患者に優先されます。
NMDA拮抗薬
アセチルコリンと同様に、神経伝達物質であるグルタメートも、ドーパミンが不足しているため、パーキンソン病で比較的過剰に利用できます。いわゆるNMDA拮抗薬(アマンタジン、ブジピン)はこれを防ぎます。それらは、脳内のグルタミン酸の特定のドッキングポイントをブロックし、その影響を減らします。
NMDA拮抗薬は、原発性パーキンソン病の初期段階で使用されます。
副作用:アマンタジンの考えられる望ましくない影響は、例えば、落ち着きのなさ、吐き気、食欲不振、口渇、網状皮斑の変化(網状皮斑)、および錯乱と精神病(特に高齢の患者)です。ブジピンは危険な心不整脈を引き起こす可能性があります。
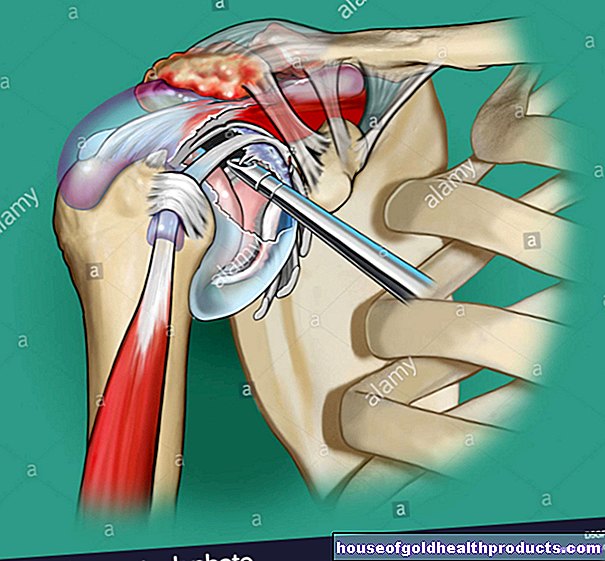
脳深部刺激療法(DBS)
脳深部刺激療法(DBS)は、脳に対して行われる外科的処置です。特発性パーキンソン病に対して行われることもあります。英語名は「脳深部刺激療法」(DBS)です。
脳深部刺激療法では、手術中に小さな電極が脳の特定の領域に挿入されます。それらは神経細胞の病理学的活動にプラスの影響を与えると考えられています(刺激または阻害)。これは、脳深部刺激療法がペースメーカーと同じように機能することを意味します。したがって、「脳ペースメーカー」と呼ばれることもあります(この用語が完全に正しくない場合でも)。
脳深部刺激療法は、次の場合に考慮することができます。
- 効果の変動(変動)および不随意運動(ジスキネジア)は、投薬または
- 震え(震え)は薬で取り除くことはできません。
さらに、患者は他の要件を満たさなければなりません。たとえば、彼は認知症の初期症状を示してはなりません。彼の一般的な体調は良好でなければなりません。さらに、パーキンソン病の症状(振戦を除く)はL-ドーパに反応する必要があります。
経験によれば、この手順は多くの患者の症状を効果的に緩和し、生活の質を大幅に改善することができます。その効果も長期的には持続するようです。しかし、それは脳深部刺激療法がパーキンソン病を治すことができるという意味ではありません-病気は処置後に進行します。
ちなみに、もともと脳深部刺激療法は、主に進行性パーキンソン病の患者さんを対象に行われていました。しかし、その間、L-ドーパ療法が有効性の変動を示し、運動障害を引き起こす60歳未満の患者にも適していることが研究によって示されています。
手順はどのように機能しますか?
脳深部刺激療法は専門クリニック(DBSセンター)で行われます。手術前に、頑丈な金属フレームが患者の頭にしっかりと取り付けられています。実際の操作では、フレームは手術台にしっかりと接続されています。そのため、頭は常にまったく同じ位置にとどまります。これは、医療機器(「定位脳手術」)で可能な限り正確に機能するために必要です。
フレームに固定された頭部のコンピューター断層撮影(CT)または磁気共鳴断層撮影(MRT)スキャンが実行されます。コンピューターを使用して、電極の先端が正しい位置にくるように、脳のどの角度とどの深さで電極を挿入する必要があるかを正確に計算できます。 「正しい場所」は通常、視床下核(NST)と呼ばれる脳内の小さな領域です。
次のステップは実際の操作です。脳神経外科医は、小さな電極を挿入するために、特別なドリルを使用して頭蓋骨の上部に2つの小さな穴を開けます。それは残酷に聞こえますが、それは患者にとって苦痛ではありません。彼は手術中ずっと目を覚ましている。これは、外科医がテストで電極の正しい配置を確認できるようにするために必要です。
翌日、パルスジェネレーターは、全身麻酔下で鎖骨の皮膚の下または上腹部に埋め込まれます。それは小さなケーブルを介して脳の電極に接続されています。ケーブルは皮膚の下を通ります。
パルス発生器は、電極に電流を継続的に供給します。電流の周波数に応じて、電極の端の領域が刺激または抑制されます。これにより、パーキンソン病の主な運動症状、つまり動きの鈍化、筋肉のこわばり、震えがすぐに緩和されます。必要に応じて、リモコンで電源周波数を再調整できます。
介入が望ましい効果をもたらさない場合は、電極を再度取り外すか、パルスジェネレータをオフにすることができます。
起こりうる合併症と副作用
一般に、脳深部刺激療法は50歳未満の患者でより成功し、高齢者よりも合併症を引き起こす可能性が低いようです。
脳の手術自体から生じる可能性のある最も重要な合併症は、頭蓋骨の出血(頭蓋内出血)です。さらに、パルスジェネレータとケーブルを挿入すると、感染を引き起こす可能性があります。その後、通常、システムを一時的に取り外し、患者を抗生物質で治療する必要があります。
システムがまだ調整されている場合、ほとんどすべての患者は、手順の後に一時的な副作用を経験します。これは、例えば、知覚異常(知覚異常)である可能性があります。ただし、これらは多くの場合、パルスジェネレータをオンにした直後にのみ発生し、その後再び消えます。
他の主に一時的な影響は、例えば、混乱、ドライブの増加、気分の平坦化、無関心です。いわゆる衝動調節障害も発生することがあります。これには、例えば、性的欲求の増加(異常性欲)が含まれます。一部の患者では、脳深部刺激療法は、軽度の言語障害、運動協調性障害(運動失調)、めまい、不安定な歩行と姿勢も引き起こします。
さらなる治療法
さまざまな治療の概念は、パーキンソン病の患者が日常生活の中で可能な限り長く、可動性、話す能力、および自立を維持するのにも役立ちます。主な手順は次のとおりです。
理学療法:理学療法には多くの異なる技術が含まれています。患者は、例えば、適切な運動をしながら歩きながら、バランスと安全性を訓練することができます。筋力とストレッチのエクササイズも役立ちます。動きの速度とリズムも特別に訓練することができます。
言語療法:多くの患者はパーキンソン病の過程で言語障害を発症します。たとえば、非常に単調で非常に静かな方法で話したり、話しているときに繰り返し妨害されたりします。言語療法はここで役立ちます。
作業療法:作業療法の目標は、パーキンソン病の患者ができるだけ長く個人的な環境で自立し続けることを保証することです。これを行うには、たとえば、患者が自分の道をよりよく見つけることができるように、生活空間を適応させます。また、カーペットなどのつまずきを取り除きます。作業療法士はまた、影響を受けた人々と協力して、この病気の日常生活によりよく対処する方法に関する戦略を開発します。たとえば、彼は患者に、ストッキングプーラーやボタンエイドなどのエイドの使用方法を示しています。さらに、セラピストは、パーキンソン病の患者を日常生活で有意義な方法でサポートする方法について親戚にアドバイスします。
併存疾患の治療
パーキンソン病はしばしば高齢者に影響を及ぼします。これらは通常、高血圧、心不全(心不全)、高血中脂質レベル、糖尿病などの他の病気にも苦しんでいます。これらの併存疾患も適切に治療する必要があります。これは、患者の生活の質と平均余命にプラスの効果をもたらします。
パーキンソン病:自分で何ができるか?
ほとんどの慢性的な苦情や病気と同様に、パーキンソン病にも以下が当てはまります。影響を受けた人は積極的に自分の病気に対処し、原因と治療の選択肢を見つける必要があります。多くの場合、特に患者にストレスを与えるのは不確実性への恐れだからです。病気について学べば学ぶほど、進行性パーキンソン病に対する無力感がすぐに消えます。
残念ながら、この病気は現在治癒していません。しかし、適切な治療を行えば、多くの患者はほぼ正常な生活を送ることができます。
あなたが効果的な治療に貢献できることをここで読んでください:
「あなたの病気についてオープンになりなさい。パーキンソン病の人の多くは、最初はこの病気を受け入れて公然と対処するのが非常に難しいと感じています。代わりに、彼らは症状を隠そうとします。しかし、これはあなたを不必要なプレッシャーにさらします。友人、家族、職場の同僚にあなたの状態について率直に話すことは、あなたの肩から多大な負担を取り除くでしょう。
「病気について調べてください。パーキンソン病についてよく知っているほど、怖くないように見えるかもしれません。パーキンソン病の患者の親戚として、あなたはこの病気についても知る必要があります。このようにして、親戚を効果的かつ賢明にサポートすることができます。
»パーキンソン病のサポートグループに参加します。他の患者と定期的に意見を交換できる人は、多くの場合、この病気にうまく対処できます。
「健康を維持します。あなたは良い全身状態を維持することができ、あなたは身体的に活動し続けるでしょう。定期的な運動(散歩など)と軽い持久力スポーツで十分です。親戚はこれで患者をサポートすることができます。
»日常生活で小さなエイズを使用してください。多くのパーキンソン病の症状は日常生活を困難にします。これには、「凍結」と呼ばれるものが含まれます。関係者は移動できなくなります。床に貼り付けられた足跡や音響リズムジェネレーター(「左、2、3、4」)などの視覚刺激がここで役立ちます。仲間の人間にとって重要:患者を急いだり引っ張ったりするのは意味がありません。これは「フリーズ」エピソードを長引かせる傾向があります。
" 健康的に食べる。パーキンソン病の人は、不器用で遅いので、食べたり飲んだりすることが少なすぎることがよくあります。また、トイレの疲れをできるだけ避けたいという人もいます。しかし、健康的な全身状態のためには、十分な水分(1日約2リットル)を飲み、バランスの取れた食事をとることが非常に重要です。
パーキンソン病:専門クリニック
可能であれば、パーキンソン症候群の人は専門クリニックで治療する必要があります。そこでの医師や他の従業員はこの病気を専門としています。
現在、パーキンソン病患者に急性期治療および/またはリハビリテーションを提供するクリニックがドイツに数多くあります。それらのいくつかは、ドイツのパーキンソン協会(dPV)からの証明書を持っています。これは、パーキンソン病および関連疾患のある人々に特別な診断および治療を提供している病院およびリハビリ施設に授与されます。特別クリニックには、3年間のdPVの証明書が授与されます。各機関の要請により、再受験後さらに3年間延長することができます。
パーキンソン病患者のための特別なクリニックの選択されたリストは、記事パーキンソン-クリニックで見つけることができます。
パーキンソン病:検査と診断
あなたまたは親戚がパーキンソン病にかかっていると思われる場合は、資格のある医師に相談することをお勧めします。神経系の病気の専門家は神経内科医です。あなたの最善の策は、パーキンソン病の診断と治療を専門とする神経内科医に会うことです。一部の神経科クリニックには、パーキンソン病患者のための独自の診察時間または外来クリニックもあります。
医師と患者の会話
最初の訪問時に、神経内科医はあなたまたは関係する家族と会話して病歴(既往歴)を取ります。この会話はパーキンソン病の診断にとって非常に重要です。患者が自分の症状を詳細に説明している場合、医師はそれが実際にパーキンソン病である可能性があるかどうかを評価できます。医師からの考えられる質問には、たとえば次のものがあります。
- 手足の震え(震え)はいつから発生しましたか?
- 筋肉が常に緊張しているような気がしますか?
- 肩や首などに痛みがありますか?
- 歩きながらバランスを保つのが難しいと思いませんか?
- 細かい運動活動(シャツのボタンを押す、書くなど)がますます難しくなっていますか?
- 寝苦しいですか?
- においが悪くなっていることに気づきましたか?
- 親戚はパーキンソン病と診断されていますか?
- メンタルヘルスの問題などで薬を服用していますか? (抗精神病薬、メトクロプラミドなどの「ドーパミン拮抗薬」)
身体的および神経学的検査
既往歴の面接に加えて、身体的および神経学的検査が続きます。医師は通常、神経系の機能をチェックします。たとえば、患者の反射神経、皮膚の感度、筋肉や関節の可動性をテストします。彼はパーキンソン病の主な症状に特別な注意を払っています:
ゆっくりとした動き(動作緩慢)は、パーキンソン病の非常に特徴的なものです。医師はあなたの歩き方、身振り、顔の表情を観察することであなたを認識します。彼はあなたに診察室を数メートル歩くように頼むかもしれません。彼はまた、あなたが「足がぐらつく」(姿勢の不安定さ)かどうかを評価することができます。
あなたの筋肉が著しく硬い(硬さ)かどうかを判断するために、医師はあなたの関節がスムーズに動くことができるかどうかをチェックします。パーキンソン病では、筋肉の緊張が大幅に高まるため、医師が関節(肘など)を動かそうとすると、筋肉が抵抗を示します。この現象は、歯車現象としても知られています(上記の「パーキンソン病:症状」を参照)。
身体検査中に、医師はあなたが安静時振戦(安静時振戦)を持っているかどうかを判断します。パーキンソン病を診断するときは、安静時の振戦(パーキンソン病で発生する)と他の種類の振戦を区別することが重要です。これには、たとえば、いわゆる意図振戦が含まれます。小脳が損傷している場合、問題の人が特定の動きをしようとするとすぐに、手が震え始めます。一方、手は安静時に震えません。
パーキンソンテスト(L-ドーパテスト)
パーキンソン病の診断を助けるために、いわゆるL-ドーパ検査が行われることがあります。患者はドーパミン前駆体L-ドーパ(レボドパ)を1回受け取ります。これはパーキンソン病の標準的な治療法である薬です。一部の患者では、運動障害と筋肉のこわばりが摂取直後(その後約30分)に改善します。次に、おそらく特発性パーキンソン症候群があります(注意:安静時振戦はレボドパで常に軽減できるとは限りません)。
L-ドーパ検査は、パーキンソン病の診断に限定的にしか使用されません。一部の人々はパーキンソン病を患っていますが、テストに応答しないためです。その場合、結果は偽陰性になります。逆に、L-ドーパテストはパーキンソン病以外の病気にも陽性である可能性があります。これは、例えば、いわゆる多系統萎縮症の一部の(すべてではない)患者に当てはまります。この進行性疾患では、神経細胞は脳のさまざまな領域で死にます。これは、非定型パーキンソン症候群を引き起こす可能性があります。
これらの問題のため、パーキンソン病の診断ではL-ドーパ検査は日常的に推奨されていません。このもう1つの理由は、吐き気や嘔吐などの副作用が発生する可能性があることです。これを防ぐために、患者は通常、テストの前に制吐薬ドンペリドンを与えられます。
L-ドーパテストは、パーキンソン病の治療計画を立てるのにも役立ちます。パーキンソン病が検出された場合、このテストを使用して、患者がL-ドーパにどの程度反応しているかを確認できます。しかし、ここでも、明確なテスト結果を期待するべきではありません。一部の患者は検査に反応しませんが(陰性結果)、後でL-ドーパで十分に治療することができます。
ちなみに、パーキンソン病を診断するために、L-ドーパ検査の代わりにアポモルヒネ検査が行われることがあります。ここでは、アポモルヒネ注射後に運動障害が改善するかどうかを確認します。もしそうなら、これは特発性パーキノン症候群を物語っています。ここでは、L-ドーパテストの場合と同じことが当てはまります。このテストは、すべてのパーキンソン病患者に陽性であるとは限りません。さらに、吐き気、嘔吐、眠気などの副作用が発生する可能性があります。
イメージング手順
コンピュータ断層撮影(CT)または磁気共鳴画像法(MRT)の助けを借りて、患者の脳を視覚化することができます。これは、脳腫瘍など、パーキンソン病の疑いのある症状の他の考えられる原因を除外するのに役立ちます。したがって、脳イメージングは、特発性パーキンソン病を続発性パーキンソン病または他の神経変性疾患(非定型パーキンソン病など)と区別するのに役立ちます。
この目的のために特別な検査を行うこともできます。これには、たとえば、核医学検査であるSPECT(単一光子放射型コンピューター断層撮影)が含まれます。患者には最初に放射性物質が与えられます。これは、パーキンソン病(DAT-SPECT)で退行する脳内の神経終末を表示するために使用できます。これにより、不明確な場合に情報が提供される可能性があります。
パーキンソン病の診断が不明確な場合、医師は陽電子放出断層撮影(PET)の特別な変形であるFDG-PETを注文することがあります。略語FDGはフルオロデオキシグルコースの略です。これは放射性標識された単糖です。それは、PETを使用して脳を描写する前に患者に与えられます。とりわけ、この検査は非定型パーキンソン症候群を明らかにするのに役立ちます。ただし、この目的のための調査は正式には承認されていません。したがって、それは正当化された個々の場合にのみ使用されます(「適応外使用」)。
脳の超音波検査(経頭蓋超音波検査、TCS)は、これらの特別な検査よりも複雑でなく、費用もかかりません。特発性パーキンソン症候群を早期に認識し、他の疾患(非定型パーキンソン症候群など)と区別するのに役立ちます。ただし、医師はこの検査について豊富な経験を持っている必要があります。そうしないと、彼はテスト結果を正しく解釈できない可能性があります。
パーキンソン病の診断は最終的にどのように行われますか?
パーキンソン病の明確な診断を下すのは依然として難しいことがよくあります。この理由の1つは、パーキンソン病に似た症状を引き起こすさまざまな状態があることです。
パーキンソン病の診断には、医師と患者の会話(既往歴)と身体神経学的検査が不可欠です。さらなる検査の主な目的は、症状の他の理由を除外することです。パーキンソン病(特発性パーキンソン症候群)は、症状がパーキンソン病によって説明でき、他の原因が見つからない場合にのみ診断できます。
特別な場合:遺伝的に決定されたパーキンソン病
「原因」のセクションで述べたように、パーキンソン病の遺伝的形態は非常にまれです。しかし、それらは分子遺伝学的検査で決定することができます。このような検査は、次の場合に検討できます。
- 患者は45歳より前にパーキンソン病で病気になるか
- 少なくとも2人の第一度近親者がパーキンソン病にかかっています。
これらの場合、パーキンソン病は遺伝子変異が原因であると考えられます。
遺伝性パーキンソン病の患者の健康な親族も遺伝子検査を受けることができます。このようにして、それらが誘発遺伝子変異も持っているかどうかを決定することができます。個人的なパーキンソン病のリスクを評価するためのそのような遺伝子検査は、関係者が専門家から詳細な遺伝的アドバイスを受けた後にのみ実施することができます。
病気の経過と予後
特発性パーキンソン症候群は、まだ治癒していない進行性疾患です。症状に応じて、医師は4つのタイプのコースを区別します。
- 無動無言型:主に不動と筋肉のこわばりがありますが、振戦はほとんどまたはまったくありません。
- 振戦優勢タイプ:主な症状は振戦(振戦)です。
- 同等のタイプ:不動、筋肉のこわばり、震えはほぼ同じです。
- 安静時の単症候性振戦:安静時の振戦が唯一の症状です。非常に珍しい形。
パーキンソン病では、経過形態に加えて、発症年齢が重要な役割を果たします。経過と予後は、疾患が比較的若い年齢(たとえば、40歳から)で発生するか、それ以上の年齢で発生するかによって影響を受けます。
若い患者では、パーキンソン病の薬が運動障害(ジスキネジア)と効果の変動を引き起こす可能性がはるかに高くなります。これは、病気の早期発症が典型的である無動無言のパーキンソン型に特に当てはまります。代わりに、L-ドーパはこれらの患者でうまく機能します。
それは振戦優勢タイプとは異なります:影響を受けた人々はL-ドーパに比較的反応が悪いです。一方、パーキンソン病は、他の形態の病気よりもゆっくりと進行します。したがって、トレモルドミナズ型が最も良好な予後を示します。
パーキンソン病:平均余命
1970年代半ばに、レボドパなどの現代のパーキンソン病薬が開発されました。これにより、「本物の」(特発性)パーキンソン病の予後が変わりました。新しい有効成分のおかげで、患者の平均余命と生活の質が向上しました。統計によると、今日の最適に治療されたパーキンソン病の患者は、同じ年齢の健康な人とほぼ同じ平均余命を持っています。63歳で今日のパーキンソン病と診断された場合でも、推定20年の平均余命を期待できます。比較のために:前世紀の半ばに、患者は診断後平均して9年強生きました。
特発性パーキンソン症候群の平均余命の増加は、現代の薬が主に患者の主な不満を治療するという事実によるものです。過去には、そのような苦情はしばしば合併症を引き起こし、それが患者を早期に死亡させました。例:ほとんど動かない(アキネジア)パーキンソン病の患者はしばしば寝たきりでした。この安静は、血栓症や肺炎などの危険な病気のリスクを大幅に高めます。
ここで説明されているように、平均余命の改善は、特発性パーキンソン症候群(=「古典的パーキンソン病」)にのみ関連しています。影響を受けた人がL-ドーパによる治療に反応しないか、ほとんど反応しない非定型パーキンソン症候群は、通常、より早く進行します。彼らは通常、はるかに悪い予後を持っています。
追加情報
本の推奨事項:
- パーキンソン病-練習帳:運動の練習でアクティブにとどまる(Elmar Trutt、2017、TRIAS)
- パーキンソン病:影響を受けた人とその親戚のためのガイド(Willibald Gerschlager、2017年、Facultas / Maudrich)
ガイドライン:
- ドイツ神経学会のS3ガイドライン「特発性パーキンソン症候群」(2016年現在)
自助グループ:
ドイツパーキンソン協会e.V 。:
https://www.parkinson-vereinigung.de







.jpg)












.jpg)